老年髋部骨折围手术期不同治疗方案的早期疗效对比分析论文
2024-03-30 17:53:42 来源: 作者:heting
摘要:目的探讨老年髋部骨折患者应用不同治疗方法对患者疼痛程度和髋关节功能的影响,并比较其并发症发生情况。方法选取2020年1月至2022年1月东莞市沙田医院收治的老年髋部骨折患者60例,根据随机数字表法分为对照组(30例)和观察组(30例)。对照组患者接受空心加压螺纹钉骨折内固定术治疗,观察组患者接受全髋关节置换术治疗,均于术后随访10个月。比较两组患者手术相关指标,术前及术后不同时间点视觉模拟量表(VAS)疼痛评分、髋关节功能,以及并发症发生情况。结果观察组患者手术时间和住院时间较对照组长,但差异无统计学意义
【摘要】目的探讨老年髋部骨折患者应用不同治疗方法对患者疼痛程度和髋关节功能的影响,并比较其并发症发生情况。方法选取2020年1月至2022年1月东莞市沙田医院收治的老年髋部骨折患者60例,根据随机数字表法分为对照组(30例)和观察组(30例)。对照组患者接受空心加压螺纹钉骨折内固定术治疗,观察组患者接受全髋关节置换术治疗,均于术后随访10个月。比较两组患者手术相关指标,术前及术后不同时间点视觉模拟量表(VAS)疼痛评分、髋关节功能,以及并发症发生情况。结果观察组患者手术时间和住院时间较对照组长,但差异无统计学意义(>0.05),术中出血量较对照组多,下床活动时间较对照组短;与术前比,术后1、3、6个月两组患者VAS疼痛评分均逐渐降低,且观察组更低;术后3、6、10个月两组患者Harris髋关节功能量表(HHS)评分均逐渐升高,且观察组更高;观察组患者并发症总发生率低于对照组(均<0.05)。结论老年髋部骨折患者的治疗中应用髋关节置换术有较好的治疗效果,虽出血量增加,但可促进患者的术后康复,使患者早期恢复关节功能,减轻术后疼痛感,且并发症较少。
【关键词】髋部骨折,全髋关节置换术,空心加压螺纹钉骨折内固定术,并发症
髋部骨折在老年群体中发病率较高,老年髋部骨折大多为跌倒所致,由于老年人常伴有骨质疏松,低能量损伤即可造成髋部骨折,其发生率随着我国社会人口老龄化的加重逐渐上升,加重了患者家庭和社会负担[1]。老年髋部骨折患者因其年龄原因,患者抗应激能力弱,恢复能力较差,再加上合并基础疾病,手术难度和风险也大幅度增加,因此为患者制定科学的治疗方案对于保证手术顺利进行和提高手术效果具有重要意义[2]。空心加压螺纹钉骨折内固定术和全髋关节置换术都是临床常用的治疗方法,被应用于各类髋关节疾病的治疗,安全性和有效性均较高,但均有各自的优势和不足[3]。基于此,本研究旨在探讨老年髋部骨折患者应用不同治疗方法对患者疼痛程度和髋关节功能的影响,并比较其并发症发生情况,现报道如下。
1资料与方法
1.1一般资料选取2020年1月至2022年1月东莞市沙田医院收治的老年髋部骨折患者60例,以随机数字表法分为两组。对照组(30例)患者中基础疾病:糖尿病2例,高血压3例,冠心病1例;男、女患者分别为17、13例;年龄62~78岁,平均(69.44±5.65)岁。观察组(30例)患者中基础疾病:糖尿病2例,高血压3例,冠心病2例;男、女患者分别为16、14例;年龄61~76岁,平均(68.50±5.67)岁。两组患者一般资料比较,差异无统计学意义(>0.05),组间可比。纳入标准:①符合《实用骨科学》[4]中髋部骨折的诊断标准;②均为低能量损伤所致骨折;③美国麻醉医师协会(ASA)分级[5]在Ⅱ~Ⅲ级;④年龄在60岁以上。排除标准:①存在手术和麻醉禁忌证;②术前存在意识不清醒或认知障碍;③存在脊柱畸形;④陈旧性骨折、多发性骨折。本研究经院内医学伦理委员会批准,且患者均已签署知情同意书。
1.2手术方法所有患者入院后常规行骨牵引或下肢皮肤牵引,完善临床检查,积极治疗合并症。两组患者麻醉方式均为腰硬联合麻醉。对照组患者实施空心加压螺纹钉骨折内固定术治疗:麻醉起效后,通过高频移动式手术X射线机(南京普爱医疗设备股份有限公司,型号:PLX112B)对患者骨折部位进行闭合牵引复位,复位满意后在髋部作4~6 cm切口,之后进行骨科导向器安装,将第一根导针打入。操作过程中对患者的正前倾角进行纠正,确保骨干、导针二者平行,之后将第二根导针从导向器三角孔钻入,从股骨转子下方外侧打入第三根导针,通过高频移动式手术X射线机观察导针长度和位置,确保合适。沿导针置入3枚长度适宜的空心加压螺纹钉,拧紧后拔出导针,将导向器取出。通过高频移动式手术X射线机对患者的情况进行观察,满意后进行伤口冲洗,关闭切口。
观察组患者行全髋关节置换术:患者手术体位为健侧卧位,髋关节后外侧作切口,扩张筋膜间隙,充分显露关节囊,将关节囊切开,充分暴露股骨颈,截骨处为小转子上缘1~1.5 cm处,取出股骨头,清理髋臼内组织和韧带,以及关节软骨到骨质表面的出血,选择适合患者大小的人工臼杯,股骨颈截骨面显露后扩髓,在髓腔中填入适量骨水泥,置入合适型号的髋臼假体,对假体进行按压后将多余骨水泥清除。之后进行髋关节复位,高频移动式手术X射线机透视下对患者的情况进行观察,确保无活动性出血,满意后进行伤口冲洗,逐侧将切口封闭。术后24 h给予两组患者抗生素进行常规预防感染治疗,并随访10个月。1.3观察指标①手术指标。对两组患者的手术时间、术中出血量、下床活动时间及住院时间进行记录。②视觉模拟量表(VAS)[6]疼痛评分。评估两组患者术前及术后1、3、6个月VAS疼痛评分,总分10分,得分越高表示疼痛越严重。③髋关节功能。分别在术前及术后3、6、10个月采用Harris髋关节功能量表(HHS)[7]评估。总分100分,分值越高患者恢复越好。④并发症。术后统计两组患者肺栓塞死亡、下肢深静脉血栓、肺部感染、消化道症状的发生情况。
1.4统计学方法采用SPSS 22.0统计学软件分析数据,计数资料以[例(%)]表示,采用χ2检验;计量资料经S-W检验符合正态分布,以(x±s)表示,两组间比较采用t检验,多时间点比较采用单因素方差分析,两两比较采用SNK-q检验。以<0.05为差异有统计学意义。
2结果
2.1两组患者手术指标比较观察组患者手术时间和住院时间较对照组长,但差异无统计学意义(>0.05),术中出血量较对照组多,下床活动时间较对照组短,差异均有统计学意义(均<0.05),见表1。
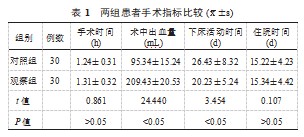
2.2两组患者VAS疼痛评分比较与术前比,术后1、3、6个月两组患者VAS疼痛评分均逐渐降低,且观察组更低,差异均有统计学意义(均<0.05),见表2。
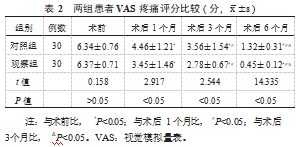
2.3两组患者HHS评分比较与术前比,术后3、6、10个月两组患者HHS评分均逐渐提高,且观察组更高,差异均有统计学意义(均<0.05),见表3。
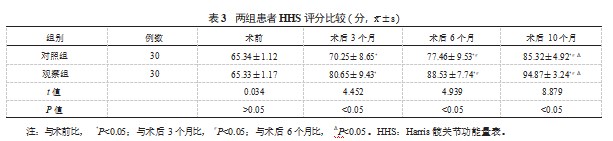
2.4两组患者并发症发生情况比较观察组患者并发症总发生率低于对照组,差异有统计学意义(均<0.05),见表4。
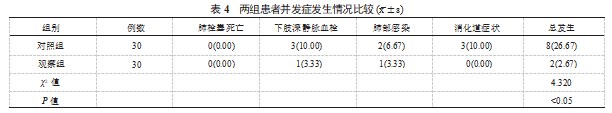
3讨论
髋部骨折发生后,如果固定不及时,不但会使患者骨折断端异常活动加重,而且会使患者患肢肌肉、肢体神经血管发生继发损伤,从而加重患者病情。对于老年髋部骨折患者的治疗,手术治疗方式的选择原则主要是时间短、固定稳定和可满足患者的早期功能锻炼,同时也要对患者的骨折类型、健康状况进行考虑。对于骨折患者术后恢复,术后活动时间是重要影响因素,术后活动时间早有利于帮助患者较早进行康复训练,早期的康复训练对于患者关节功能恢复具有重要意义[8]。
空心加压螺纹钉骨折内固定术优点是手术难度较小,操作简便,可快速、有效地缓解病情,但术后易出现股骨头坏死和骨不愈合的情况,且由于患者术后恢复时间长,需长期卧床,也会导致压疮、肺部感染、深静脉血栓等并发症的发生,预后效果不佳。全髋关节置换术虽术中创伤较大,但术后患者患肢功能可迅速恢复到损伤前,患者卧床时间短,同时并发症少、住院时间短,术后不会有股骨头坏死发生风险,也不会出现延迟愈合和畸形愈合的情况。
本研究中,观察组患者手术时间较对照组长,术中出血量较对照组多,下床活动时间较对照组短,VAS疼痛评分低于对照组,HHS评分高于对照组,提示对于老年髋部骨折患者中应用全髋关节置换术治疗可达到较好的治疗效果,患者术后可更早下床活动,有利于减轻患者疼痛,促进髋关节功能恢复。究其原因为,髋关节置换手术包括切开、切除、磨削、植入人工髋关节等步骤,手术操作难度较大且较为复杂和繁琐。而空心加压螺纹钉骨折内固定术则相对简单,只需通过固定骨折部位,用螺纹钉将骨组织与内固定器连接起来即可,因此手术时间较短、术中出血量较少[9]。但全髋关节置换术实现了髋骨假体与髋臼的高度匹配,从而减少了关节假体间摩擦,减轻了患者术后磨损性疼痛,且相较于空心加压螺纹钉骨折内固定术,全髋关节置换术术后不会有股骨头坏死、延迟愈合和畸形愈合等情况,患者可更早下床活动,加快康复,疼痛也因此减轻。空心加压螺纹钉骨折内固定术术后恢复时间长,且易发生股骨头坏死和骨不愈合,因此术后髋关节功能改善效果一般,而髋关节置换术术后关节稳定性高,治疗后患者术后可较早下床活动,尽早进行康复训练,利于关节功能的恢复[10]。
本研究结果显示,观察组患者并发症总发生率低于对照组。其原因为,老年患者的骨质密度通常较低,骨折固定的稳定性是手术成功的关键,全髋关节置换术可修复髋关节的解剖结构,是一个较为稳定的骨折固定方式,能够帮助更好地帮助患者恢复髋关节功能,从而减少术后并发症。相比之下,空心加压螺纹钉骨折内固定术可能会面临骨折不稳定的风险,且由于手术方式较为保守,术后患者髋关节功能无法得到充分的恢复。在骨折愈合过程中,血液供应对于骨细胞的生长和修复至关重要,全髋关节置换术可以通过改善血液供应,提供更好的愈合环境,促进骨折愈合,从而减少术后并发症。空心加压螺纹钉骨折内固定术治疗由于对骨骼解剖结构的破坏较大,术后骨折愈合后的髋关节功能难以得到充分恢复;另外,由于该术式骨折固定牢固,其髋关节在康复期间容易发生应力集中,也增加了术后并发症的风险。全髋关节置换术在选择人工关节时可以更好地匹配患者的骨质,避免人工关节与患者骨骼结构不匹配,因此对于老年患者的髋关节负担较小,术后康复期更加平稳,这对于减少并发症的发生提供了保障[11]
综上,老年髋部骨折患者的治疗中应用全髋关节置换术可达到较好的治疗效果,患者术后可更早下床活动,有利于减轻患者疼痛,促进患者术后关节功能恢复,且并发症较少,值得临床推广应用。
参考文献
[1]杨红红,刘容容,鹿洪秀.髂筋膜阻滞对老年人全髋关节置换术后早期镇痛及快速康复影响的研究进展[J].中国医药导报,2023,20(3):55-58.
[2]吴文棋,邓恋,马武华,等.不同麻醉方式对全髋关节置换术老年患者围术期炎症应激及免疫功能的影响[J].实用医学杂志,2023,39(11):1409-1415.
[3]王小刚,吴卫国,朱云龙,等.人工全髋关节置换术与采用空心加压螺纹钉内固定术治疗老年股骨颈骨折的效果比较[J].中国实用医药,2017,12(29):18-20.
[4]李茂华,于国平,周勇,等.实用骨科学[M].长春:吉林科学技术出版社,2016:146-149.
[5]王晓伟,孙天胜,张建政,等.美国麻醉医师协会分级对老年髋部骨折患者预后的预测作用[J].中华创伤杂志,2020,36(1):51-57.
[6]孙志红.氟比洛芬酯联合低分子肝素钠治疗对老年髋关节置换患者VAS评分及氧化应激反应的影响[J].实用医学杂志,2023,39(13):1693-1697.
[7]彭科军.不同手术入路人工全髋关节置换术对术后早期髋关节功能恢复及髋臼假体位置的影响分析[J].中国临床医生杂志,2023,51(2):211-214.
[8]杜斌,陈本华.人工全髋关节置换术和股骨头置换术治疗老年股骨颈骨折的疗效及并发症观察[J].贵州医药,2023,47(1):81-82.
[9]曹虹,张楠楠,晁爱军,等.加速康复背景下老年髋部骨折患者围手术期医院感染的影响因素分析[J].中国实用护理杂志,2021,37(22):1695-1702.
[10]田伟超,杨阳.半髋和全髋关节置换术治疗老年股骨颈骨折的疗效比较[J].临床骨科杂志,2023,26(1):42-46.
[11]郑世成,任敬,巩四海,等.空心钉内固定与全髋关节置换治疗中老年移位型股骨颈骨折的临床观察[J].贵州医药,2022,46(12):1935-1936.










