外周血嗜酸性粒细胞联合中性粒细胞与淋巴细胞比值诊断儿童肺炎支原体感染的临床价值论文
2024-05-23 11:31:01 来源: 作者:zhoudanni
摘要:肺炎支原体感染临床上以发绀、呼吸困难、鼻翼煽动、持续性高热等为临床表现,如果不及时治疗,可以引起并发症,或者造成呼吸衰竭。肺炎支原体感染一定要引起重视,治疗以及时控制感染为主,选用抗生素的原则是早量、足期、足疗程、联合使用[1]。阿莫西林克拉维酸钾联合阿奇霉素在临床肺炎治疗中效果较好,但在联合的过程中,容易引发患儿出现咳血、皮肤潮红等症状[2]。有研究显示,肺炎支原体感染会引起肺性脑病,甚至造成死亡[3-5]。相关研究表明,儿童肺炎支原体感染的发生、发展与多项生物学标志物密切相关[6-7]。嗜酸性粒细胞(
外周血嗜酸性粒细胞联合中性粒细胞与淋巴细胞比值诊断儿童肺炎支原体感染的临床价值
【摘要】目的:探讨外周血嗜酸性粒细胞(EOS)联合中性粒细胞与淋巴细胞比值(NLR)诊断儿童肺炎支原体感染的临床价值。方法:选取2020年8月—2022年8月泰州妇产医院儿科门诊收治的144例疑似肺炎支原体感染患儿为研究对象,检测患儿外周血EOS、NLR水平,根据患儿的酶联免疫吸附试验结果分为未感染组与肺炎支原体感染组。收集患儿的临床资料,以logistic多因素回归分析儿童肺炎支原体感染的危险因素,制作受试者工作特征曲线(ROC),以曲线下面积(AUC)评估外周血EOS、NLR及联合诊断儿童肺炎支原体感染的价值。结果:144例疑似肺炎支原体感染患儿经酶联免疫吸附试验检查发现,确诊肺炎支原体感染106例,作为肺炎支原体感染组,其余38例未感染,作为未感染组。两组年龄、性别、身高、体重对比,差异无统计学意义(P>0.05),肺炎支原体感染组NLR、EOS水平高于未感染组,差异有统计学意义(P<0.05)。logistic多因素回归分析结果显示,外周血EOS、NLR均为儿童肺炎支原体感染的危险因素(P<0.05)。ROC曲线结果显示,外周血EOS、NLR单一及联合诊断儿童肺炎支原体感染的AUC为0.716、0.703、0.809,联合诊断AUC高于单一诊断。结论:肺炎支原体感染患儿外周血EOS、NLR水平异常,血EOS、NLR水平与儿童肺炎支原体感染密切相关,且两者在诊断儿童肺炎支原体感染中具有重要价值,且联合诊断的价值更高。
【关键词】外周血嗜酸性粒细胞,中性粒细胞与淋巴细胞比值,儿童肺炎支原体感染,临床价值
肺炎支原体感染临床上以发绀、呼吸困难、鼻翼煽动、持续性高热等为临床表现,如果不及时治疗,可以引起并发症,或者造成呼吸衰竭。肺炎支原体感染一定要引起重视,治疗以及时控制感染为主,选用抗生素的原则是早量、足期、足疗程、联合使用[1]。阿莫西林克拉维酸钾联合阿奇霉素在临床肺炎治疗中效果较好,但在联合的过程中,容易引发患儿出现咳血、皮肤潮红等症状[2]。有研究显示,肺炎支原体感染会引起肺性脑病,甚至造成死亡[3-5]。相关研究表明,儿童肺炎支原体感染的发生、发展与多项生物学标志物密切相关[6-7]。嗜酸性粒细胞(EOS)为嗜酸性气道炎症敏感的重要生物学标志物,可与其他免疫细胞共同维持机体免疫系统[8]。中性粒细胞与淋巴细胞比值(NLR)可反映全身炎症的活跃程度,可用于评价儿童肺炎支原体感染、脓毒症等多种严重炎症性疾病的进程与预后[9-10]。然而,国内有关外周血EOS、NLR水平与儿童肺炎支原体感染的关系及诊断价值尚需进行研究,鉴于此,本研究选取医院收治的144例疑似肺炎支原体感染患儿进行研究,现报道如下。
1资料与方法
1.1一般资料
选择2020年8月—2022年8月泰州妇产医院儿科门诊收治的144例疑似肺炎支原体感染患儿为研究对象,其中男76例,女68例;年龄3~12岁,平均(6.81±2.14)岁。(1)纳入标准:①意识清晰,存在疑似肺炎支原体感染的表现[9];②无沟通障碍[9]。(2)排除标准:①合并肝肾等脏器功能不全;②合并肺间质纤维化、支气管哮喘等其他类型急慢性呼吸疾病;③合并肿瘤疾病;④患自身免疫疾病;⑤合并血液系统疾病;⑥近期使用碘胺酮、碘化钾等引起甲状腺激素变化的药物;⑦合并急慢性感染。患儿家属均签署知情同意书,本研究经医院医学伦理委员会批准。
1.2方法
1.2.1外周血EOS、NLR水平检测采集患儿清晨空腹静脉血4 mL,加入离心机(转速为3 500 r/min,离心半径为13.5 cm)离心5 min后,取上清液,通过全自动血液分析仪测定淋巴细胞计数与中性粒细胞计数,计算NLR水平,采用全自动血细胞分析仪检测外周血EOS水平。
1.2.2收集资料记录可能影响儿童肺炎支原体感染的危险因素,包括年龄、性别、身高、体重、病情程度,入院时相关实验室指标(外周血EOS、NLR水平)。
1.3观察指标
(1)比较未感染组与肺炎支原体感染组临床资料;(2)分析儿童肺炎支原体感染的危险因素;(3)分析外周血EOS、NLR水平对儿童肺炎支原体感染的诊断价值。
1.4统计学处理
本研究数据采用SPSS 22.0统计学软件进行分析和处理,计量资料以(x-±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验;logistic多因素回归分析儿童肺炎支原体感染的危险因素,制作受试者工作特征曲线(ROC),以曲线下面积(AUC)评估外周血EOS、NLR水平对儿童肺炎支原体感染的诊断价值;以P<0.05为差异有统计学意义。

2结果
2.1未感染组与肺炎支原体感染组临床资料比较
144例疑似肺炎支原体感染患儿中,经酶联免疫吸附试验检查发现,确诊肺炎支原体感染106例,作为肺炎支原体感染组,38例未感染,作为未感染组。两组年龄、性别、身高、体重对比,差异无统计学意义(P>0.05);肺炎支原体感染组NLR、EOS水平高于未感染组,差异有统计学意义(P<0.05),见表1。

2.2儿童肺炎支原体感染的危险因素分析
以NLR、EOS为自变量(均为连续变量),儿童肺炎支原体感染为应变量,进行logistic多因素回归分析。结果显示,外周血EOS、NLR均为儿童肺炎支原体感染的危险因素(P<0.05),见表2。
2.3外周血EOS、NLR单一及联合诊断儿童肺炎支原体感染的价值
ROC曲线结果显示,外周血EOS、NLR单一及联合诊断儿童肺炎支原体感染的AUC为0.716、0.703、0.809,联合诊断AUC高于单一诊断,见表3、图1。
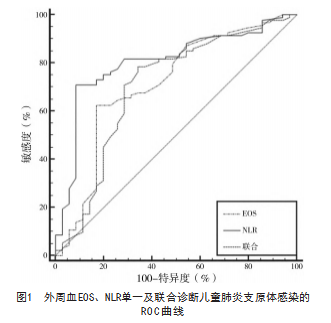
3讨论
儿童肺炎支原体感染在冬春寒冷季节比较多发,夏季也有可能出现,主要有病毒感染、细菌感染及支原体感染等[11]。出现肺炎支原体感染之后,患儿常见的症状包括发热,咳嗽,咳痰,胸闷等。患儿一旦出现肺部感染,要给予针对性的治疗,首先是明确感染的病原体,病毒感染要及时地使用抗病毒药物,细菌感染要及时使用抗生素进行治疗[12]。随着病情的恶化,可引起一系列并发症,一方面影响患儿肺部,另一方面会造成其他器官受累。肺炎支原体感染为患儿死亡和疾病进展加快的重要因素之一,临床上需寻求更多的特异性指标用于诊断儿童肺炎支原体感染,进而合理指导临床治疗。
本研究中,144例疑似肺炎支原体感染患儿经检查后确诊肺炎支原体感染106例,作为肺炎支原体感染组,其余38例未感染,作为未感染组,结果显示肺炎支原体感染组NLR、EOS水平高于未感染组,外周血EOS、NLR均为儿童肺炎支原体感染的危险因素,提示肺炎支原体感染患儿外周血EOS、NLR水平异常,EOS、NLR水平与儿童肺炎支原体感染密切相关。EOS广泛存在于机体分泌液、组织液及血液中,与寄生虫感染、哮喘等显著相关,其可参与免疫应答反应,血液和骨髓中的EOS可在细胞因子作用下募集到炎症部位,从而产生大量的免疫调节因子与促炎因子。相关研究指出,基因损伤与慢性炎症刺激与儿童肺炎支原体感染的发生发展关系密切,NLR能够综合性反映肺炎支原体感染患儿体内的免疫与炎症状态,当NLR水平增加时,提示中性粒细胞升高、淋巴细胞降低,打破了患儿体内的免疫与炎症反应平衡,造成炎症反应逐渐向严重感染的方向发展,严重影响患儿的病情[13]。另外,随着炎症反应发展,NLR水平会迅速升高,在诊断炎症疾病发展中具有较高的敏感度与特异度[14]。本研究中,外周血EOS、NLR单一及联合诊断儿童肺炎支原体感染的AUC为0.716、0.703、0.809,联合诊断AUC高于单一诊断,提示EOS、NLR水平在诊断儿童肺炎支原体感染中具有重要价值,联合诊断的价值更高。有研究证实,EOS可作为儿童肺炎支原体感染病情严重程度的重要生物学标志物[15]。NLR为一种急性时相反应蛋白,当机体发生炎症反应时,其会在血液中迅速生成,具有抗蛋白酶降低功能与耐热能力,正常生理状态下,儿童血清中NLR水平比较低,但当机体出现损伤或炎症时,NLR水平会异常升高,并且不受激素、免疫抑制剂等因素的影响,相比于血沉、白细胞检查,其敏感性更高[16]。相关研究表明,当血清NLR水平较高时,会促进气道黏液分泌,阻塞气道,降低患儿肺功能,进而加重儿童肺炎支原体感染病情[17]。
综上所述,肺炎支原体感染患儿外周血EOS、NLR水平异常,血EOS、NLR水平与儿童肺炎支原体感染密切相关,且两者在诊断儿童肺炎支原体感染中具有重要价值,联合诊断儿童肺炎支原体感染价值更高。但介于本研究选取例数有限,研究结果可能存在一定的偏倚,日后可增加样本量来进行验证。
参考文献
[1]LIU H,WANG W,GAO X.Comparison of the efficacy of Ambroxol Hydrochloride and N-acetylcysteine in the treatment of children with bronchopneumonia and their influence on prognosis[J].Exp Ther Med,2020,20(6):130-136.
[2]ZHAO D,CHEN M,SHI K,et al.A long short-term memory-fully connected(LSTM-FC)neural network for predicting the incidence of bronchopneumonia in children[J].Environ Sci Pollut
Res Int,2021,28(40):56892-56905.
[3]SAGHAZADEH A,REZAEI N.Towards treatment planning of COVID-19:rationale and hypothesis for the use of multiple immunosuppressive agents:anti-antibodies,immunoglobulins,and corticosteroids[J].Int Immunopharmacol,2020,84(3):1065-1074.
[4]XIE Y,CAO S,DONG H,et al.Effect of regular intravenous immunoglobulin therapy on prognosis of severe pneumonia in patients with COVID-19[J].J Infect,2020,81(2):318-356.
[5]ITO S,HIRAI T,HAMABE S,et al.Suppurative necrotizing bronchopneumonia caused by Nocardia cyriacigeorgica infection in a stranded striped dolphin(Stenella coeruleoalba)in Japan[J].J Vet Med Sci,2021,83(1):146-150.
[6]WESTMEIER J,PANISKAKI K,KARAKE Z,et al.Impaired cytotoxic CD8+T cell response in elderly COVID-19 patients[J].mBio,2020,11(5):2243-2251.
[7]JIANG M,GUO Y,LUO Q,et al.T-cell subset counts in peripheral blood can be used as discriminatory biomarkers for diagnosis and severity prediction of coronavirus disease 2019[J].J Infect Dis,2020,222(2):198-202.
[8]IMRAN M M,AHMAD U,USMAN U,et al.Neutrophil/lymphocyte ratio-a marker of COVID-19 pneumonia severity[J].IntJ Clin Pract,2021,75(4):13698.
[9]HSGEN G,HSGEN K,DUNST J.2 095 oxygen status of cervical cancers prior and during definitive radiotherapy:possible impact of pretreatment with PCT-2a/retinol acid on oxygenation[J].International Journal of Radiation Oncology,Biology,Physics,2019,36(1):96.
[10]胡亚美,江载芳.诸福棠实用儿科学[M].7版.北京:人民卫生出版社,2012:124-127.
[11]吴晓莉,刘娜.小儿肺炎临床诊疗[M].北京:人民军医出版社,2014:92-93.
[12]LUPARIELLO F,DI VELLA G,BOTTA G.Infantile hypertrophic cardiomyopathy and bronchopneumonia as causes of an unexpected death in an 11-month-old child[J].Fetal Pediatr Pathol,2020,39(5):452-454.
[13]张燕,刘伟华.肺炎支原体感染与儿童过敏性紫癜关系探讨[J].陕西医学杂志,2021,50(2):170-172,176.
[14]徐莎,齐尧,佟立新.儿童肺炎支原体感染及反复呼吸道感染的危险因素分析[J].公共卫生与预防医学,2023,34(1):120-123.
[15]常子维,张娟,吕香萍.儿童副流感病毒、肺炎支原体感染情况研究[J].现代生物医学进展,2022,22(21):4096-4101.
[16]袁欣琦,蒋凤碧,卢瑞鸽.儿童急性肺炎支原体感染与气候变化相关性分析[J].中国妇幼健康研究,2022,33(1):24-28.
[17]余晖,高晓阳.探讨儿童哮喘与肺炎支原体感染检验结果并分析其相关性[J].现代预防医学,2012,39(9):2175-2176,2178.










