人工血管动静脉内瘘在血液透析中的应用效果及对心功能和并发症的影响论文
2023-11-10 14:51:20 来源: 作者:xieshijia
摘要:目的分析人工血管动静脉内瘘在血液透析中的应用效果及对心功能、并发症的影响,为血液透析治疗的安全性提供依据。方法选择宿迁市第一人民医院2018年1月至2021年2月收治的60例进行血液透析治疗患者,根据随机数字表法分为对照组和研究组,各30例。对照组患者应用自体动静脉内瘘联合血液透析治疗模式,研究组患者应用人工血管动静脉内瘘联合血液透析治疗模式。两组均透析治疗8周。对比两组患者透析后的通畅率、内瘘成熟平均时间及并发症总发生率;对比两组患者术前和术后2周心功能指标。结果研究组患者的初级通畅率、初级辅助通畅率、
【摘要】目的分析人工血管动静脉内瘘在血液透析中的应用效果及对心功能、并发症的影响,为血液透析治疗的安全性提供依据。方法选择宿迁市第一人民医院2018年1月至2021年2月收治的60例进行血液透析治疗患者,根据随机数字表法分为对照组和研究组,各30例。对照组患者应用自体动静脉内瘘联合血液透析治疗模式,研究组患者应用人工血管动静脉内瘘联合血液透析治疗模式。两组均透析治疗8周。对比两组患者透析后的通畅率、内瘘成熟平均时间及并发症总发生率;对比两组患者术前和术后2周心功能指标。结果研究组患者的初级通畅率、初级辅助通畅率、次级通畅率均显著低于对照组,内瘘成熟平均时间显著短于对照组(均P<0.05);术后2周两组患者左室射血分数、心输出量均较术前显著升高(均P<0.05),但术前和术后2周两组间左心室射血分数、心输出量、心脏指数及并发症总发生率对比,差异均无统计学意义(均P>0.05)。结论和自体动静脉内瘘进行比较,人工血管动静脉内瘘应用于血液透析治疗患者中的透析通畅率有所降低,但是内瘘成熟平均时间缩短,同时两种术式均不会加重心脏负荷,并发症发生率较低,安全性良好。
【关键词】人工血管动静脉内瘘;血液透析;并发症;心功能
血液透析是指使用专业的透析仪器和方法将患者体液内多余的水分或有害的溶质通过半透膜排出体外,进而改善机体微循环,发挥治疗作用,可在一定程度上提升并延长患者的生活质量和生存周期。血液透析中,血管动静脉内瘘术可为透析患者提供充足的血液,以此来确保其透析治疗的顺利进行[1]。近年来,临床针对透析治疗患者,逐步将“瘘管优先”转向“患者优先”。这就要求临床医师在为血液透析患者选择血管通路时,需要结合患者的实际情况,考虑其自身血管条件的可行性、自身需求和并发症的影响等[2]。既往有研究指出,对于自体动静脉内瘘不能建立、不能及时成熟的透析治疗患者,采取人工血管动静脉内瘘通路,可以有效地避免患者对中心静脉导管通路的依赖,利于减少中心静脉导管通路所带来的导管感染、心血管事件等不良临床事件的发生率[3]。有研究则认为,灵活选择血管动静脉内瘘手术,给予透析治疗患者良好的血流量循环,可延长生存周期,降低其死亡率,提升生活质量[4]。基于此,本次研究旨在探讨人工血管动静脉内瘘对血液透析治疗患者血管通畅、心功能及并发症的影响,现报道如下。
1资料与方法
1.1一般资料选择宿迁市第一人民医院2018年1月至2021年2月收治的60例血液透析治疗患者,根据随机数字表法分为对照组和研究组,各30例。对照组患者中男性15例,女性15例;年龄45~62岁,平均(53.50±5.12)岁;基础疾病:心肾综合征14例,糖尿病肾病7例,慢性肾小球肾炎5例,多囊肾病1例,梗阻性肾病3例。研究组患者中男性17例,女性13例;年龄45~61岁,平均(53.50±4.14)岁;基础疾病:心肾综合征12例,糖尿病肾病8例,慢性肾小球肾炎6例,多囊肾病2例,梗阻性肾病2例。两组患者一般资料比较,差异无统计学意义(P>0.05),有可比性。纳入标准:符合《现代临床肾脏病诊疗学》[5]中的相关诊断标准者;需接受血液透析治疗>6个月者;纳入本研究前3个月内无免疫抑制剂治疗史者;透析器、管路未发生凝血等。排除标准:全身炎症反应及导管感染者;合并先天性心脏病者;合并透析低血压者等。本研究获得院内医学伦理委员会审核批准,患者均签署知情同意书。
1.2治疗方法两组患者均进行血液透析治疗,应用血液透析机[费森尤斯卡比(中国)投资有限公司,型号:4008B]与其配套的1.6 m2的F7透析器。将透析流量设置为500 mL/min,钠浓度设置为140 mmol/L,血流量160~200 mL/min。透析期间给予患者低分子量肝素钙注射液(天津红日药业股份有限公司,国药准字H20000706,规格:0.4 mL∶4 000 U)预防血栓,体质量<50 kg、50~69 kg、≥70 kg患者每日分别进行0.3、0.4、0.6 mL皮下注射。对照组采取自体动静脉内瘘手术:指导患者保持仰卧位或坐位,将手术侧肢外展,根据血管通路方案选择动静脉血管走形,给予0.2 g~0.4 g盐酸利多卡因注射液(湖北天圣药业有限公司,国药准字H42021839,规格:5 mL∶0.1 g)局部浸润麻醉。在桡动脉和头静脉之间,切开3~4 cm,然后分离组织,游离头静脉,行结扎处理并切断近心端分支,接触桡动脉搏动,继续游离皮下组织和桡动脉,游离至1~1.5 cm进行结扎分支,以血管钳将头静脉近心端关闭,对于远心端则结扎,结合患者实际情况进行血管吻合。研究组进行采取人工血管动静脉内瘘手术:在预选好的部位作3~4 cm的横或纵切口至皮下,暴露血管,随后分离血管后视情况做端端、端侧或侧侧吻合,采取7-0缝线及无损伤针连续外翻缝合,注意血管不可发生扭转,缝合要无张力,无缩窄。保护好静脉分支,妥善处理静脉瓣。搭桥内瘘行端侧吻合,2个吻合口邻近时人工血管以U形置于皮下,吻合口远侧放直或稍弯曲。缝合完成前采用探针轻轻地通过血管,检查有无狭窄。开放血流后静脉触诊应有震颤,否则需从静脉端插入气囊导管扩张吻合口或重新吻合。扩张后应仔细止血,然后逐层缝合切口,避免血肿、缝线、敷料等压迫吻合血管。评估内瘘穿刺部位有无红肿、渗血、硬结等,掌握内瘘血管走向和波动、震颤强度,以听诊器观察内瘘血管听诊杂音大小、清晰度、音调。应用含碘消毒剂以穿刺点为中心,直径超过10 cm的范围内,环形消毒2遍。两组均透析2~3次/周,3.5 h/次,共治疗8周,透析结束后定期随访12个月。
1.3观察指标①通畅率和内瘘成熟平均时间。透析后对患者开展定期随访,记录和对比两组患者的初级通畅率、初级辅助通畅率及次级通畅率。初级通畅率为随访12个月内患者未接受任何调整干预(包括腔内治疗及开放性手术),其内瘘管道依旧保持通畅例数占总随访例数的百分比。初级辅助通畅率为随访期间内患者未发生内瘘管道堵塞和闭合,或狭窄后经扩张、开放性手术等干预后保持通畅的例数占总随访例数的百分比。次级通畅率为随访期间内瘘导管未出现拔除情况,或放弃后依旧可维持良好通畅的例数占总随访例数的百分比。记录两组患者的内瘘成熟平均时间。②心功能。术前和术后2周采用彩色多普勒超声评估两组患者的心脏功能,包括左室射血分数、心输出量及心脏指数。③并发症。记录两组患者术后血栓、内瘘狭窄、感染及缺血综合征等并发症发生情况。
1.4统计学方法采用SPSS 21.0统计学软件分析数据,计数资料以[例(%)]表示,采用χ2检验;计量资料经K-S检验均符合正态分布,以(x±s)表示,采用t检验。以P<0.05为差异有统计学意义。
2结果
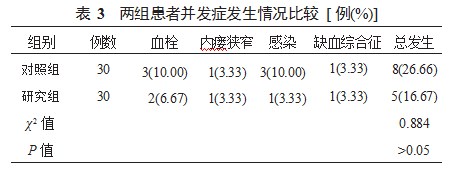
2.1两组患者透析通畅率和内瘘成熟平均时间比较研究组患者的初级通畅率、初级辅助通畅率、次级通畅率均显著低于对照组,内瘘成熟平均时间显著短于对照组,差异均有统计学意义(均P<0.05),见表1。
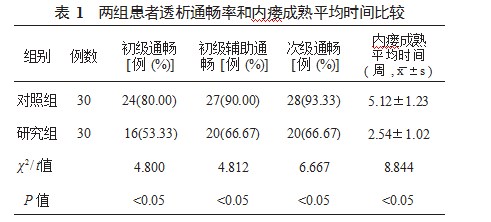
2.2两组患者心功能指标比较术后2周两组患者左心室射血分数、心输出量均较术前显著升高,差异均有统计学意义(均P<0.05),但是术前及术后2周两组间左室射血分数、心输出量及心脏指数对比,差异均无统计学意义(均P>0.05),见表2。
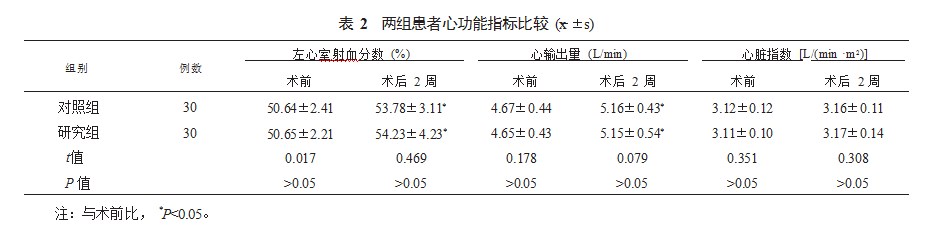
2.3两组患者并发症发生情况比较两组患者并发症总发生率对比,差异无统计学意义(P>0.05),见表3。
3讨论
现阶段我国最常用的透析血流通路为自体动静脉内瘘,该通路手术路径为腕部头静脉-桡动脉吻合。有研究指出,腕部头静脉-桡动脉建立的内瘘,是绝大部分透析治疗患者最好的选择,但不可忽视的是部分透析患者在建立自体动静脉内瘘下,很容易受到血栓的形成或内瘘成熟失败的影响而不能获得良好的血流通畅效果[6]。因此,为确保透析治疗患者可获得良好的血流通路效果,临床提出人工血管动静脉内瘘手术。
目前常用的人工血管动静脉内瘘手术是在患者的腕部桡动脉和头静脉之间利用隧道器在皮下置入人工血管,使人工血管的一端与患者的静脉之间血管吻合,另一端与动脉进行血管吻合,形成一个动静脉内瘘,在开展透析治疗时,该内瘘可提供充足的血液。有研究表明,人工血管动静脉内瘘手术下,人工血管的长度及管径可以根据患者的实际需要和医师的综合评估进行自由选择,故人工血管动静脉内瘘可以建立在身体的多个部位,比较常见的如肱动脉-头静脉人工血管内瘘、肱动脉-肘正中静脉人工血管内瘘等,各部位均可搭建良好的动静脉联结通道[7]。本次研究结果显示,研究组患者的初级通畅率、初级辅助通畅率、次级通畅率均显著低于对照组,但患者的内瘘成熟平均时间明显短于对照组,说明人工血管动静脉内瘘手术通畅率虽然有所降低,但是也有一定的近期和远期通畅率,且可尽快成熟应用,临床可灵活采用该手术。在人工血管的影响下,透析患者的动静脉内瘘成熟时间短,一般术后2~4周即可开展穿刺,且该血管通路方法还可兼备生物相容性好,血流量大,方便后续穿刺工作的开展,可降低反复穿刺概率。
开展透析治疗时,对患者心功能造成影响的因素包括血压、有效循环血容量及血管通路的血流量,建立动静脉内瘘有可能会对患者的心功能造成影响,若患者动静脉内瘘血流量过高,则可直接导致心衰[8]。分析原因可能在于:动静脉内瘘的建立,促使患者心脏前负荷增加,后负荷降低,进而干扰并影响心功能;动静脉内瘘高血流量,可引起高输出量性心衰,虽然在临床上比较少见,但在内瘘血流量过高的影响下,对于左心功能较差、室间隔肥厚患者而言,该情形可导致透析患者出现心脏肥大,引发心衰或其他心功能障碍,尤其对于心肾综合征患者,受此影响可提升预后不良事件发生率[9]。本研究中,术后2周两组患者左心室射血分数、心输出量较术前升高,但是两组间左心室射血分数、心输出量和心脏指数对比,差异均无统计学意义,提示人工血管动静脉内瘘手术可维持较好的心通量,不会对心脏血流造成过多负担和影响。动静脉内瘘的大小及患者是否存在器质性心脏病变,是导致高输出量性心衰的重要原因,需要考虑透析患者的心脏储备功能与动静脉血流的稳定和平衡。
对于需要接受长期血液透析治疗的患者而言,血管并发症是提升其死亡风险的重要原因之一。血管动静脉瘘常见并发症主要有感染、内瘘狭窄及血栓等,其中,血栓或内瘘狭窄的出现可引起动静脉吻合口血管震颤减弱,促使血液透析血流量减少,不能满足有效的透析血流量标准,延长透析治疗周期;感染容易引起血液污染、导致全身感染、提升败血症的可能,轻者身心不适,重者提升死亡风险[10]。本研究中,研究组患者透析治疗并发症总发生率低于对照组,但组间对比,差异无统计学意义,说明人工血管动静脉内瘘可能通过保护中心静脉,进而降低半永久中心静脉导管导致的感染、上腔静脉狭窄、闭塞等并发症的发生概率,具有一定的应用安全性。
综上,和自体动静脉内瘘进行比较,人工血管动静脉内瘘应用于血液透析治疗患者中的透析通畅率有所降低,但是内瘘成熟平均时间缩短,同时种术式均不会加重心脏负荷,并发症发生率较低。对血液透析患者,采取人工血管动静脉内瘘手术,具有操作简便的应用优势,在患者自体血管条件不允许情况下,可考虑人工血管动静脉内瘘,针对人工血管动静脉内瘘的不足尚需寻找原因进一步探索解决方案。
参考文献
[1]钱玲妮.血液透析患者人工血管动静脉内瘘的护理体会[J].透析与人工器官,2020,31(4):99-101,104.
[2]朱锋,阿力木江·沙吾提.人工血管动静脉内瘘选择不同流出道对近期通畅率的影响[J].中国血液净化,2021,20(2):130-133.
[3]席庆.下肢人工血管动静脉内瘘在血液透析用血管通路中的临床应用[D].重庆:重庆医科大学,2016.
[4]赵正德.下肢人工血管动静脉内瘘在透析通路中的临床应用[D].重庆:重庆医科大学,2021.
[5]袁海,巩建华,秦永芳,等.现代临床肾脏病诊疗学[M].北京:科学技术文献出版社,2013:104-106.
[6]常保超,陈峥,张继强,等.上肢与下肢人工血管动静脉内瘘建立血液透析通路的疗效比较[J].实用医学杂志,2022,38(1):22-25.
[7]吴圣俊,施娅雪.人工血管动静脉内瘘术的临床应用[J].临床外科杂志,2015,23(8):570-573.
[8]刘民.不同透析用血管通路对老年维持性血液透析患者左心室肥厚及功能的影响[J].中国当代医药,2020,27(3):104-107.
[9]周宇,熊英.维持性血液透析患者血管通路常见并发症的护理研究[J].现代医药卫生,2018,34(19):3073-3074.
[10]任红旗.血液透析患者动静脉内瘘与心血管系统并发症[J].肾脏病与透析肾移植杂志,2016,25(6):563-567.










