痛风性关节炎患者肌骨超声表现与骨代谢指标的变化及其临床意义分析论文
2023-11-06 17:33:33 来源: 作者:yeyuankang
摘要:目的探讨痛风性关节炎患者肌骨超声表现、骨代谢指标的变化及两者之间的关系,为临床治疗痛风性关节炎提供参考依据。方法回顾性分析2019年1月至2022年1月湖南省人民医院(湖南师范大学附属第一医院)收治的150例痛风性关节炎患者的临床资料,并根据所有患者的既往病史与关节炎症状分为急性组(70例)与间歇期组(80例),根据患者肌骨超声检查后的超声表现将其分为A、B、C组,其中A组45例患者,B组55例患者,C组50例患者。比较急性组和间歇期组患者肌骨超声结果和超声综合评分,比较A、B、C组患者骨代谢标志物水平及
【摘要】目的探讨痛风性关节炎患者肌骨超声表现、骨代谢指标的变化及两者之间的关系,为临床治疗痛风性关节炎提供参考依据。方法回顾性分析2019年1月至2022年1月湖南省人民医院(湖南师范大学附属第一医院)收治的150例痛风性关节炎患者的临床资料,并根据所有患者的既往病史与关节炎症状分为急性组(70例)与间歇期组(80例),根据患者肌骨超声检查后的超声表现将其分为A、B、C组,其中A组45例患者,B组55例患者,C组50例患者。比较急性组和间歇期组患者肌骨超声结果和超声综合评分,比较A、B、C组患者骨代谢标志物水平及超声综合评分,分析痛风性关节炎肌骨超声综合评分与血清骨钙素(BGP)、骨桥蛋白(OPN)、尿酸(UA)、Dickkopf-1(DKK1)、核因子κB受体活化因子配体(RANKL)水平的相关性。结果间歇期组骨侵蚀、痛风石患者占比显著高于急性组,滑膜炎患者占比显著低于急性组,超声综合评分显著高于急性组;A、B、C组患者血清BGP、OPN、UA、DKK1、RANKL水平及超声综合评分逐渐升高;经Pearson相关系数分析,结果显示,超声综合评分与血清BGP、OPN、UA、DKK1、RANKL水平均呈正相关(r=0.571、0.673、0.442、0.728、0.413)(均P<0.05)。结论不同时期的痛风性关节炎肌骨超声成像有明显差异,且血清骨代谢指标BGP、OPN、UA、DKK1、RANKL水平与超声综合评分呈正相关,可通过检测骨代谢指标评估痛风性关节炎的病情。
【关键词】痛风性关节炎;肌骨超声;骨代谢;Pearson相关性
痛风性关节炎是一种因体内嘌呤代谢紊乱以至尿酸过高,尿酸的结晶沉积在关节及其周围软组织而引起的炎症性疾病,其常表现为刀割、虫咬或撕裂样疼痛,且多发于清晨或午夜。长期痛风不仅可导致患者关节功能受限,出现关节畸形,还会并发肾脏病变,增加心脑血管疾病的发病风险,对患者的生活质量造成严重影响。目前临床诊断痛风性关节炎的金标准为关节液检查,即对患者关节腔进行穿刺获取关节液,并经偏振光显微镜检查显示单钠尿酸盐结晶存在即可确诊,但该方式为有创检查,不易被患者接受。肌骨超声近年来被应用于对肌肉骨骼病变的诊断中,具有分辨率高、安全无创、无放射性等优点,可清晰显示关节腔、关节软骨、关节滑膜、滑囊等部位形态,还可直观探测组织内血流情况,被越来越多地用于痛风性关节炎患者疾病严重程度的评估中[1]。由于痛风性关节炎患者关节腔内所沉积的尿酸盐会加强破骨细胞活性,进而导致骨代谢失衡,因此对骨代谢指标进行检查也是判断痛风性关节炎病情严重程度的关键指标[2]。但目前关于痛风性关节肌骨超声表现与骨代谢指标的关系研究相对较少。基于此,本研究旨在探讨痛风性关节炎患者肌骨超声表现、骨代谢指标水平及两者之间的关系,现报道如下。
1资料与方法
1.1一般资料回顾性分析2019年1月至2022年1月湖南省人民医院(湖南师范大学附属第一医院)收治的150例痛风性关节炎患者的临床资料,根据所有患者的既往病史与关节炎症状将其分为急性组与间歇期组,其中急性组患者(既往无痛风性关节炎症状但近期突然发作)共70例,间歇期组患者(近3个月内出现过痛风性关节炎症状)共80例。再根据患者肌骨超声检查后的超声表现将其分为A、B、C组,其中A组患者(超声下无特异性表现,未见点状强回声)45例,B组患者[超声下表现为聚集体(高回声)或双轨征]55例,C组患者(超声下表现为骨侵蚀或痛风石,伴或不伴聚集体、双轨征其中一项)50例。急性组患者中男性59例,女性11例;年龄36~60岁,平均(46.37±5.49)岁。间歇期组中男性64例,女性16例;年龄37~60岁,平均(46.85±5.61)岁。A组患者中男性40例,女性5例;年龄37~60岁,平均(46.13±5.54)岁。B组患者中男性42例,女性13例;年龄36~60岁,平均(46.47±5.31)岁。C组患者中男性41例,女性9例;年龄37~60岁,平均(46.32±5.42)岁。各组间一般资料比较,差异无统计学意义(P>0.05),组间可比。纳入标准:符合《痛风的诊断与治疗》[3]中的相关诊断标准者;临床资料完整者;至少有1个下肢关节受累者等。排除标准:由于放疗和化疗、血液病或药物所导致的继发性痛风者;合并类风湿关节炎者;具有骨折史者等。院内医学伦理委员会已批准本研究开展。
1.2诊断方法①所有患者均进行肌骨超声检查,选用彩色多普勒超声诊断仪(Hitachi Limited,型号:Aloka Arietta70),探头频率为3~12 MHz的高频线阵探头,调节仪器进入肌肉骨骼超声模式,检查时患者取坐位,对双侧膝关节、踝关节、第一跖趾关节等进行扫查,对患者双轨征、骨侵蚀、痛风石、滑膜炎、韧带内高回声点、关节内高回声点进行观察;并根据观察情况进行超声综合评分[4],包括滑膜病损(总分2分)、滑膜内血流信号(总分3分)、骨侵蚀(总分3分)及关节囊物质沉积(总分3分),4项之和为总分,得分越高则病情越严重。②取所有患者空腹静脉血5 mL,于离心管静置30 min后,置于离心机中离心(转速为3 000 r/min,时间为10 min),取血清,以酶联免疫吸附法检测血清骨钙素(BGP)、骨桥蛋白(OPN)、尿酸(UA)、Dickkopf-1(DKK1)及核因子κB受体活化因子配体(RANKL)水平。
1.3观察指标①肌骨超声结果与超声综合评分。对比急性组和间歇期组肌骨超声结果、超声综合评分。②骨代谢标志物与超声综合评分。对比A、B、C组患者骨代谢标志物水平、超声综合评分,骨代谢标志物包括血清BGP、OPN、UA、DKK1、RANKL。③相关性。分析痛风性关节炎肌骨超声综合评分与血清BGP、OPN、UA、DKK1、RANKL的相关性。④典型病例分析。对肌骨超声诊断痛风性关节炎的典型影像学图片进行分析。
1.4统计学方法本研究数据均经SPSS 22.0统计学软件进行分析,使用S-W法检验计量资料数据均符合正态分布,以(x±s)表示,组间比较采用t检验,多组间比较采用F检验,两两比较采用SNK-q检验;计数资料以[例(%)]表示,采用χ2检验;以Pearson相关性分析法分析痛风性关节炎肌骨超声综合评分与骨代谢指标水平的相关性。以P<0.05为差异有统计学意义。
2结果
2.1急性组和间歇期组患者肌骨超声结果及超声综合评分比较间歇期组骨侵蚀、痛风石患者占比显著高于急性组,滑膜炎患者占比显著低于急性组,超声综合评分显著高于急性组,差异均有统计学意义(均P<0.05),见表1。
2.2 A、B、C组患者骨代谢标志物水平及超声综合评分比较A、B、C组患者血清BGP、OPN、UA、DKK1、RANKL水平及超声综合评分均逐渐升高,且任意两组间经比较,差异均有统计学意义(均P<0.05),见表2。
2.3痛风性关节炎肌骨超声综合评分与骨代谢指标水平的相关性经Pearson相关系数分析,结果显示,超声综合评分与血清BGP、OPN、UA、DKK1、RANKL水平均呈正相关,差异均有统计学意义(r=0.571、0.673、0.442、0.728、0.413,均P<0.05),见表3。
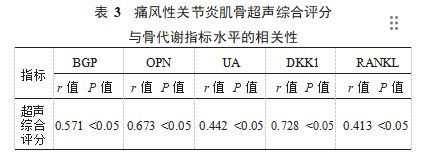
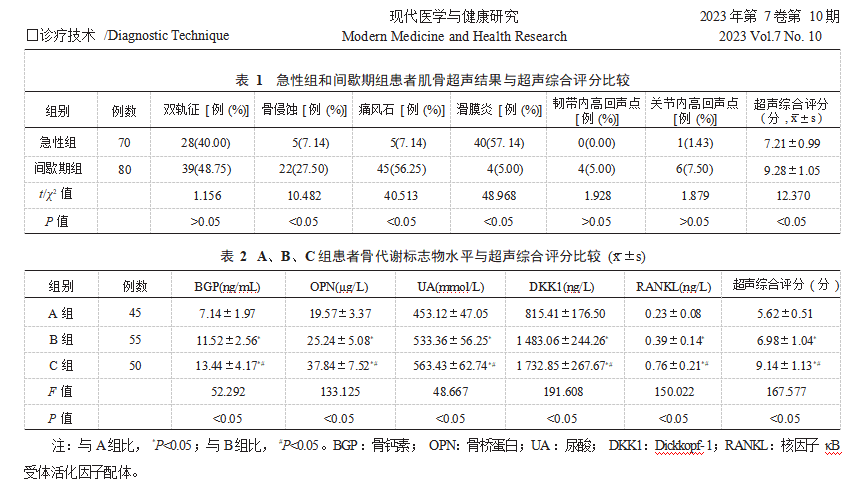
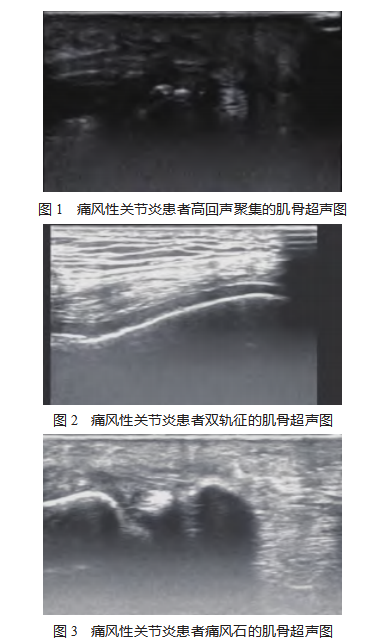
2.4典型病例影像学图片患者1,男性,55岁,因第一跖趾关节处红肿胀痛就诊,痛风病史2年,处于急性期,肌骨超声显示第1跖趾关节处高回声聚集,见图1。患者2,女性,48岁,处于间歇期,因膝关节肿胀不适就诊,长期尿酸高未控制达标,尿酸结晶沉积于软骨面,肌骨超声显示膝关节软骨表面尿酸盐沉积呈双轨征,见图2。患者3,男性,53岁,处于急性期,痛风病史4年,因走路时第1跖趾关节处疼痛就诊,肌骨超声显示第1跖趾关节内侧软组织层增厚,并且关节内显示强回声团伴声影的痛风石,见图3。
3讨论
目前,关节腔穿刺检测特异性单钠尿酸盐晶体是临床诊断痛风性关节炎的金标准,但其作为有创检查,部分患者难以接受,且对医师的专业技能和医院的设备具有较高要求。肌骨超声是近年来在肌肉骨骼系统检查中应用较为广泛的新兴检查技术,其具有无创、无辐射、短期内可重复检查等优点,能够更为精细地对人体肌肉、浅表神经解剖结构进行分辨,并对病灶部位进行实时动态观察,有效反映关节软组织部位的病变情况与炎症部位的血流状况,从而为痛风性关节炎的临床诊断与治疗提供可靠依据[5]。
双轨征、痛风石、聚集体、骨侵蚀等为肌骨超声诊断痛风性关节炎的4个重要的超声征象,双轨征和痛风石的特征性改变在诊断痛风性关节炎方面具有较高特异性,双轨征是痛风患者尿酸盐沉积于关节软骨表面而形成的特异性声像;痛风石可侵蚀骨质引起骨侵蚀,导致骨骼畸形;聚集体可发生于痛风各时期,代表关节中单钠尿酸盐晶体形成,一般不会出现在其他关节炎中,是痛风性关节炎的特异性超声表现;骨侵蚀虽不是痛风性关节炎的特征性表现,但其表明骨质被破坏,可用于评价疾病的严重程度[6]。因此,可以通过检测痛风性关节炎患者肌骨超声不同表现观察尿酸盐在关节沉积的情况,并明确尿酸盐结晶对骨关节的损害程度。
在痛风性关节炎的发生发展过程中由于尿酸所导致的骨质破坏会破坏人体原有的成骨细胞与破骨细胞的动态平衡,而通过骨代谢水平的检测,能够有效了解患者体内成骨细胞与破骨细胞平衡情况,进而了解关节骨质破坏程度。其中BGP是可以反映骨转换的生理指标,其由成骨细胞和破骨细胞分泌,存在于骨基质中,当骨转换增强时,BGP水平升高,反之则下降;而痛风性关节炎患者骨质丢失加快,故促进骨转换的发生,因而BGP水平随之升高;OPN是一种磷酸化糖蛋白,其能够诱导软骨细胞凋亡,具有骨破坏作用,其水平升高代表骨质吸收进一步加重;UA是嘌呤核苷酸代谢的终末产物,其水平升高会诱发炎症反应,而炎症因子又会进一步促进破骨细胞分化,增强骨吸收水平;DKK1则能够对成骨细胞的分化进行影响,增强破骨细胞活性,是导致骨重塑的重要因子;RANKL是一种破骨细胞分化因子,可促进破骨细胞分化,增强成熟破骨细胞的活力,其过度表达则会导致一系列骨疾病,不仅是破骨形成的重要因子,同时还与炎症性关节炎的病理发展相关[7-8]。本研究结果显示,A、B、C组患者血清BGP、OPN、UA、DKK1、RANKL水平及超声综合评分均逐渐升高,表明不同时期患者骨代谢均存在异常,骨丢失发生率高,且疾病活动度越严重,骨丢失发生率越高,通过检测上述指标可明确尿酸盐结晶对痛风性关节炎患者骨关节的损害程度。
痛风性关节炎急性期为疾病早期,发病前没有任何先兆,发病可持续3~10 d,若未经治疗可持续数周;间歇期为疾病中期,无症状间歇期长短不一,几个月至数年,随病情反复发作逐渐进展,转变为慢性关节炎。本研究中,间歇期组骨侵蚀、痛风石患者占比高于急性组,滑膜炎患者占比低于急性组,患者超声综合评分高于急性组,表明随着病程延长,尿酸水平越高,骨质被破坏越严重,而肌骨超声成像能较好地显示关节及周围软组织的病理改变,反映出骨质破坏程度,急性期以滑膜炎为主,间歇期组患者主要表现为骨侵蚀及痛风石表现,与曾卓华等[9]学者的研究结果一致。随着痛风性关节炎患者病情进一步发展,则尿酸盐会逐渐沉积于关节软骨表面出现痛风石沉积,发生骨侵蚀现象,则破骨细胞活力不断增强,关节骨质破坏进一步加重,导致BGP、OPN、UA、DKK1、RANKL等骨代谢指标水平的升高[10]。因此本研究中,超声综合评分与血清BGP、OPN、UA、DKK1、RANKL水平均呈正相关,即超声综合评分越高,则骨代谢指标水平越高,痛风性关节患者病情越严重,因此,肌骨超声表现及BGP、OPN、UA、DKK1、RANKL水平能够有效评估痛风性关节炎病情发展与关节受损程度。
综上,不同时期的痛风性关节炎肌骨超声成像存在有明显差异,且血清骨代谢指标BGP、OPN、UA、DKK1、RANKL水平与超声综合评分呈正相关,临床医师可综合肌骨超声表现及骨代谢指标水平评估患者病情发展与关节受损程度,从而制定针对性的治疗方案。
参考文献
[1]胡静,刘健,党万太.超声在痛风性关节炎中的应用现状及进展[J].成都医学院学报,2020,15(6):804-806,810.
[2]庄艳芳,庄慧芳,王慧娟.肌肉骨骼超声与MRI在老年痛风性关节炎患者诊治中的应用[J].中国CT和MRI杂志,2020,18(5):129-132.
[3]薛耀明,李晨钟,关美萍.痛风的诊断与治疗[M].北京:人民军医出版社,2006:113-117.
[4]中华医学会内分泌学分会.高尿酸血症和痛风治疗的中国专家共识[J].中华内分泌代谢杂志,2013,29(11):913-920.
[5]陈雷,王微,阿力木江·阿卜杜喀迪尔.X线和肌肉骨骼超声对痛风性关节炎的诊断价值比较[J].影像科学与光化学,2020,38(5):919-923.
[6]周高尚,沈点红,黄凯,等.痛风性关节炎超声分类及其骨代谢指标与临床表现的相关性[J].临床超声医学杂志,2020,22(7):549-551.
[7]庞琳娜,孙聪慧.不同疾病活动度类风湿关节炎患者骨流失量及骨代谢指标研究[J].临床医学研究与实践,2020,5(7):35-36.
[8]芮金兵,王燕茹,史伟,等.慢性痛风性关节炎患者骨代谢的水平及其临床意义[J].江苏医药,2021,47(6):562-565,571.
[9]曾卓华,贺丹,龙滨,等.痛风性关节炎肌骨超声表现与血清DKK1、RANKL、尿酸水平的关系[J].郑州大学学报(医学版),2022,57(1):73-77.
[10]王华南,叶风,郑颜萍,等.痛风患者肌骨超声表现与骨代谢标志物的相关性[J].临床与病理杂志,2022,42(6):1316-1320.










