胆囊后三角入路与胆囊三角入路腹腔镜胆囊切除术治疗胆囊结石伴慢性胆囊炎患者的效果比较论文
2023-10-31 17:37:03 来源: 作者:yeyuankang
摘要:目的:比较胆囊后三角入路与胆囊三角入路腹腔镜胆囊切除术治疗胆囊结石伴慢性胆囊炎患者的效果。方法:选取2019年5月至2022年5月该院收治的62例胆囊结石伴慢性胆囊炎患者进行前瞻性研究,按照随机数字表法将其分为对照组30例和观察组32例。两组均行腹腔镜胆囊切除术治疗,对照组采用经胆囊三角入路,观察组采用经胆囊后三角入路,比较两组手术时间,术中出血量,住院时间,治疗前后血清炎性因子[肿瘤坏死因子-α(TNF-α)、超敏C反应蛋白(hs-CRP)]水平,术后6、12、24 h疼痛程度[视觉模拟评分法(VAS)
【摘要】目的:比较胆囊后三角入路与胆囊三角入路腹腔镜胆囊切除术治疗胆囊结石伴慢性胆囊炎患者的效果。方法:选取2019年5月至2022年5月该院收治的62例胆囊结石伴慢性胆囊炎患者进行前瞻性研究,按照随机数字表法将其分为对照组30例和观察组32例。两组均行腹腔镜胆囊切除术治疗,对照组采用经胆囊三角入路,观察组采用经胆囊后三角入路,比较两组手术时间,术中出血量,住院时间,治疗前后血清炎性因子[肿瘤坏死因子-α(TNF-α)、超敏C反应蛋白(hs-CRP)]水平,术后6、12、24 h疼痛程度[视觉模拟评分法(VAS)]评分,以及并发症发生率。结果:观察组手术时间、住院时间均短于对照组,术中出血量少于对照组,差异有统计学意义(P<0.05);术后,观察组血清TNF-α、hs-CRP水平均低于对照组,差异有统计学意义(P<0.05);术后6、12、24 h,观察组VAS评分均低于对照组,差异有统计学意义(P<0.05);观察组并发症发生率为9.38%(3/32),低于对照组的30.00%(9/30),差异有统计学意义(P<0.05)。结论:胆囊后三角入路腹腔镜胆囊切除术治疗胆囊结石伴慢性胆囊炎患者可缩短手术时间、住院时间,减少术中出血量,降低血清炎性因子水平、术后VAS评分和并发症发生率,效果优于胆囊三角入路腹腔镜胆囊切除术治疗。
【关键词】胆囊后三角入路;胆囊三角入路;腹腔镜胆囊切除术;胆囊结石;慢性胆囊炎;炎性因子;疼痛
【Abstract】Objective:To compare effects of laparoscopic cholecystectomy through posterior triangular approach of gallbladder and gallbladder triangle approach in treatment of cholecystolithiasis with chronic cholecystitis.Methods:A prospective study was conducted on 62 patients with cholecystolithiasis and chronic cholecystitis admitted to the hospital from May 2019 to May 2022.They were divided into control group(30 cases)and observation group(32 cases)according to the random number table method.Both groups were treated with laparoscopic cholecystectomy.The control group was treated with the gallbladder triangle approach,while the observation group was treated with the posterior triangular approach of gallbladder.The levels of operation-related indicators(operation time,intraoperative blood loss,hospitalization time),the serum inflammatory factors[tumor necrosis factor-α(TNF-α),high-sensitivity C-reactive protein(hs-CRP)]levels before and after the treatment,the pain degree[visual analogue scale(VAS)]scores 6,12 and 24 h after the surgery,and the incidence of complications were compared between the two groups.Results:The operation time and the hospitalization time of the observation group were shorter than those of the control group the intraoperative blood loss was less than that of the control group,and the differences were statistically significant(P<0.05).After the surgery,the levels of serum TNF-αand hs-CRP in the observation group were lower than those in the control group,and the differences were statistically significant(P<0.05).6,12 and 24 h after the surgery,the VAS scores of the observation group were lower than those of the control group,and the differences were statistically significant(P<0.05).Further,the observation group had lower incidence of complications as 9.38%(3/32)than 30.00%(9/30)in the control group,and the difference was statistically significant(P<0.05).Conclusions:Laparoscopic cholecystectomy through the posterior triangular approach of gallbladder for the patients with cholecystolithiasis and chronic cholecystitis can shorten the operation time and the hospitalization time and reduce the intraoperative blood loss,the serum inflammatory factor levels,the postoperative VAS scores and the incidence of complications.Moreover,it is superior to laparoscopic cholecystectomy through the gallbladder triangle approach.
【Keywords】Posterior triangular approach of gallbladder;Gallbladder triangle approach;Laparoscopic cholecystectomy;Cholecystolithiasis;Chronic cholecystitis;Inflammatory factor;Pain
胆囊结石长期刺激胆囊黏膜可致慢性胆囊炎,患者常表现为右上腹钝痛,餐后加剧或伴有消化不良症状[1]。经胆囊三角入路行腹腔镜胆囊切除术具有创伤小、术后恢复快等优点,但对于部分胆囊较大、存在组织粘连的患者,术中易致Calot三角解剖不当,可能会损伤胆管[2]。胆囊后三角为胆囊管与胆囊颈的交界处,其顶部是一个三角形的尖,三角间隙结缔组织疏松,易于解剖,便于临床操作,可在一定程度上保护肝外胆管,减少胆管损伤及其他并发症的发生[3]。本文比较胆囊后三角入路与胆囊三角入路腹腔镜胆囊切除术治疗胆囊结石伴慢性胆囊炎患者的效果。
1资料与方法
1.1一般资料选取2019年5月至2022年5月本院收治的62例胆囊结石伴慢性胆囊炎患者进行前瞻性研究。纳入标准:符合《中国慢性胆囊炎、胆囊结石内科诊疗共识意见(2018年)》中相关诊断标准[4];符合手术指征,并行腹腔镜胆囊切除术;临床资料完整。排除标准:近3个月内存在上腹部手术史;凝血功能障碍;存在出血倾向;胆管狭窄。患者及其家属均知情本研究内容并签署知情同意书,本研究经本院医学伦理委员会批准(批准文号:SW20190012)。按照随机数字表法将其分为对照组30例和观察组32例。对照组:男20例,女10例;年龄45~68岁,平均(55.36±8.20)岁;病程3~20个月,平均(10.23±3.21)个月;结石直径0.3~3.6 cm,平均(1.85±0.56)cm;胆囊三角粘连12例。观察组:男18例,女14例;年龄46~69岁,平均(55.39±8.26)岁;病程3~20个月,平均(10.45±3.39)个月;结石直径0.3~3.6 cm,平均(1.82±0.43)cm;胆囊三角粘连12例。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2方法两组患者均行腹腔镜胆囊切除术。对照组采用经胆囊三角入路,全身麻醉,患者取头高足低位,建立CO2气腹,气腹压12~14 mmHg(1 mmHg=0.133 kPa)。采用四孔法置入手术操作器械,探查腹腔,明确病变情况,分离肝门和胆囊三角,打开三角区浆膜层,解剖胆囊管、胆囊动脉,明确胆总管、肝总管及胆囊管关系,夹闭胆囊管,切除胆囊,术毕。术后根据患者具体情况确定是否留置引流管,常规使用抗生素预防感染。
观察组经胆囊后三角入路,全身麻醉,患者头高足低位,建立CO2气腹,气腹压12~14 mmHg。采用四孔法置入手术操作器械,探查腹腔,明确胆囊粘连情况、第一肝门位置、肝十二指肠韧带走行、胆总管窗、Rouviere沟平面,评估手术难度。向左上方牵拉翻转胆囊壶腹部,暴露胆囊后三角区,以超声刀切开浆膜,直至胆总管上段0.5 cm处。钝性分离胆囊后三角内疏松组织,充分暴露壶腹部和胆囊管。向右下方牵拉翻转壶腹部,显露Calot三角,自壶腹部横向切开、分离Calot三角内浆膜层,明确胆囊管、胆总管及肝总管的关系,离断胆囊管,开放胆囊三角,夹闭胆囊管,切除胆囊,术毕。两组均观察至出院,并随访2个月。
1.3观察指标(1)比较两组手术相关指标水平,包括手术时间、术中出血量和住院时间。(2)比较两组术前和术后24 h血清炎性因子水平。采集患者空腹静脉血5 mL,常规离心取血清,以酶联免疫吸附法检测肿瘤坏死因子-α(TNF-α)、超敏C反应蛋白(hs-CRP)水平。(3)比较两组术后6、12、24 h疼痛程度评分。采用视觉模拟评分法(VAS)评估,总分10分,分值越高表示疼痛越剧烈。(4)比较两组并发症发生率。
1.4统计学方法采用SPSS 22.0统计学软件处理数据,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2结果
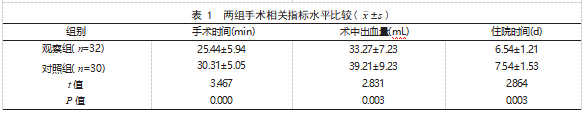
2.1两组手术相关指标水平比较观察组手术时间、住院时间均短于对照组,术中出血量少于对照组,差异有统计学意义(P<0.05)。见表1。
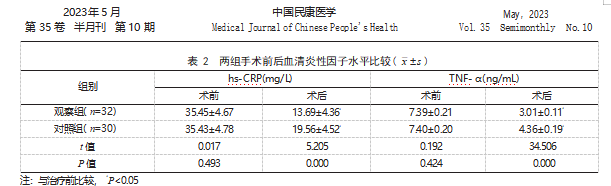
2.2两组手术前后血清炎性因子水平比较术前,两组血清TNF-α、hs-CRP水平比较,差异均无统计学意义(P>0.05);术后,两组血清TNF-α、hs-CRP水平均低于术前,且观察组低于对照组,差异有统计学意义(P<0.05)。见表2。
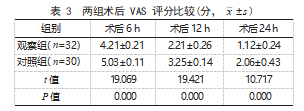
2.3两组术后VAS评分比较术后6、12、24 h,观察组VAS评分均低于对照组,差异有统计学意义(P<0.05)。见表3。
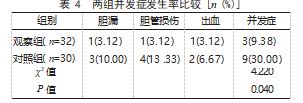
2.4两组并发症发生率比较观察组并发症发生率为9.38%(3/32),低于对照组的30.00%(9/30),差异有统计学意义(P<0.05)。见表4。
3讨论
腹腔镜胆囊切除术是治疗胆囊结石伴慢性胆囊炎患者的常用手段[5],术中准确辨别及分离肝总管、胆总管和胆囊管是手术成功的关键,但伴慢性胆囊炎患者的胆囊三角区解剖结构模糊,经胆囊三角入路易损伤胆管,引发各种并发症,影响预后[6-7]。
本研究结果显示,观察组手术时间、住院时间均短于对照组,术中出血量少于对照组,并发症发生率及术后6、12、24 h VAS评分均低于对照组。分析原因为胆囊后三角解剖区域以疏松结缔组织为主,少有胆囊动脉后支通过,经胆囊后三角入路可在一定程度上保护肝外胆管,减少出血、胆管损伤、胆漏等并发症的发生,且可充分暴露胆囊管、胆总管上段及胆囊壶腹,扩大术野、操作空间,遵循由易到难、由简至繁的操作原则,有利于降低手术难度、缩短手术时间、减少术中出血量,进而减轻术后疼痛,缩短住院时间[8-9]。
hs-CRP是一种急性时相蛋白,当机体受到微生物入侵或组织损伤等炎性刺激时,其水平升高;TNF-α是一种促炎细胞因子,参与正常炎症反应和免疫反应[10]。本研究结果同时显示,术后,观察组血清TNF-α、hs-CRP水平均低于对照组。分析原因为经胆囊后三角入路术野清晰,可减轻手术创伤应激,有效缓解机体炎症反应[11]。
综上所述,胆囊后三角入路腹腔镜胆囊切除术治疗胆囊结石伴慢性胆囊炎患者可缩短手术时间、住院时间,减少术中出血量,降低血清炎性因子水平、术后VAS评分和并发症发生率,效果优于胆囊三角入路腹腔镜胆囊切除术治疗。
参考文献
[1]辛广卫.胆囊后三角解剖入路腹腔镜胆囊切除术治疗慢性结石性胆囊炎临床价值研究[J].河南外科学杂志,2021,27(3):68-70.
[2]赵良功.经胆囊后三角解剖入路腹腔镜胆囊切除术治疗胆囊结石伴慢性胆囊炎的疗效观察[J].内蒙古医学杂志,2021,53(8):981-983.
[3]朱朋,刘罗海,张瑾.不同Calot三角解剖入路腹腔镜胆囊切除术治疗胆囊结石合并慢性胆囊炎的临床疗效[J].临床和实验医学杂志,2021,20(16):1730-1733.
[4]中华消化杂志编辑委员会,中华医学会消化病学分会肝胆疾病协作组.中国慢性胆囊炎、胆囊结石内科诊疗共识意见(2018年)[J].中华消化杂志,2019,39(2):73-79.
[5]赵作成.经胆囊后三角解剖入路腹腔镜胆囊切除术对胆囊结石伴慢性胆囊炎患者炎症指标的影响[J].医疗装备,2021,34(10):60-61.
[6]刘全民.经胆囊后三角解剖入路腹腔镜胆囊切除术治疗胆囊结石伴慢性胆囊炎的效果[J].临床医学研究与实践,2020,5(30):82-83.
[7]何清雄.不同胆囊三角解剖入路下腹腔镜胆囊切除术治疗胆囊结石伴慢性胆囊炎的效果比较[J].实用临床医药杂志,2020,24(19):118-120.
[8]刘进学,吴刚.胆囊后三角解剖入路腹腔镜手术治疗胆囊结石伴慢性胆囊炎患者的临床研究[J].现代诊断与治疗,2019,30(14):2474-2476.
[9]李兵,李健强.胆囊后三角解剖入路腹腔镜胆囊切除术治疗胆囊结石伴慢性胆囊炎的临床效果[J].河南医学研究,2019,28(6):1013-1015.
[10]郭飞.经胆囊后三角解剖入路腹腔镜胆囊切除术对胆囊结石伴慢性胆囊炎的治疗价值分析[J].中国保健营养,2021,31(9):50.
[11]周超.经胆囊后三角解剖入路腹腔镜胆囊切除术治疗胆囊结石伴慢性胆囊炎的临床分析[J].中外医疗,2020,39(21):29-31.










