CN0 期甲状腺微小乳头状癌患者发生非小容量中央区淋巴结转移的影响因素论文
2023-10-24 15:40:18 来源: 作者:hemenglin
摘要: 目的:分析术前临床淋巴结阴性(CN0 ) 甲状腺微小乳头状癌(PTMC) 患者发生非小容量中央区淋巴结转移(NSVCLNM) 的影响因素。
【摘要】 目的:分析术前临床淋巴结阴性(CN0 ) 甲状腺微小乳头状癌(PTMC) 患者发生非小容量中央区淋巴结转移(NSVCLNM) 的影响因素。方法: 回顾性分析 2018 年 1 月至 2021 年 2 月该院收治的 538 例 CN0 期 PTMC 患者的临床资料。统计 CN0 期 PTMC 患者发 生 NSVCLNM 情况, 并采用 Logistic 回归分析 CN0 期 PTMC 患者发生 NSVCLNM 的影响因素。 结果: 538 例 CN0 期 PTMC 患者中, 发生 NSVCLNM 30 例, 占 5.60%; 未发生 NSVCLNM 508 例, 占 94.40%。单因素分析结果显示, 不同本甲状腺炎情况、BRAFV600E 基因情况、 BMI、多灶性情况、被膜侵犯情况、AJCC 分期患者 NSVCLNM 发生率比较, 差异均无统计学意义(P>0.05); 男性、年龄 <40 岁、双侧癌灶、 脉管侵犯、颈侧区淋巴结转移患者的 NSVCLNM 发生率更高, 与其他类别比较, 差异均有统计学意义(P<0.05);Logistic 回归分析结果显示, 男性、年龄 <40 岁、双侧癌灶、颈侧区淋巴结转移均为影响 CN0 期 PTMC 患者发生 NSVCLNM 的危险因素( OR>1. P<0.05) 。结论: 男性、 年龄 <40 岁、双侧癌灶、颈侧区淋巴结转移均为影响 CN0 期 PTMC 患者发生 NSVCLNM 的危险因素。
【关键词】 甲状腺微小乳头状癌,临床淋巴结阴性,非小容量中央区淋巴结转移
Influencing factors of non-small volume central lymph node metastasis in patients with CN0 thyroid micropapillary carcinoma
CUI Xiaoyun, WANG Jun*
(Thyroid Surgery of the First Affiliated Hospital of Jinzhou Medical University, Jinzhou 121000 Liaoning, China)
【 Abstract 】 Objective: To analyze influencing factors of non-small volume central lymph node metastasis (NSVCLNM) in patients with preoperative clinical lymph node negative (CN0) thyroid micropapillary carcinoma (PTMC). Methods: The clinical data of 538 patients with CN0 PTMC admitted to the hospital from January 2018 to February 2021 were retrospectively analyzed. The incidence of NSVCLNM in the patients with CN0 PTMC was statistically analyzed. Logistic regression analysis was used to analyze the influencing factors of NSVCLNM in the patients with CN0 PTMC. Results: Of the 538 patients with CN0 PTMC, 30 had NSVCLNM, accounting for 5.60%, and were set as occurrence group; 508 cases had no NSVCLNM, accounting for 94.40%, and were set as non-occurrence group. Univariate analysis showed that there were no significant difference in the incidence of NSVCLNM in patients with different thyroid inflammation, BRAFV600E gene, BMI, multifocality, capsule invasion and AJCC stage (P>0.05). The incidence of NSVCLNM were higher in patients with male, age < 40 years, bilateral cancer, vascular invasion, and lateral cervical lymph node metastasis, and the difference were statistically significant compared with other categories (P<0.05). Logistic regression analysis showed that male, age < 40 years old, bilateral tumor, and lateral cervical lymph node metastasis were all risk factors for NSVCLNM in the PTMC patients (OR>1. P<0.05). Conclusions: Male, age < 40 years old, bilateral tumor, and lateral cervical lymph node metastasis are the risk factors for NSVCLNM in the PTMC patients.
【Keywords】 Thyroid micropapillary carcinoma; Clinical negative lymph node; Non-small volume central lymph node metastasis
近年来,世界范围内乳头状甲状腺癌的发病率 急剧增高,尤其是直径≤ 1 cm 的甲状腺微小乳头 状癌(PTMC) [1]。PTMC 虽预后良好,但中央区淋 巴结转移(CLNM)的概率并不低。相关文献报道, 当淋巴结转移最大径≥ 2 mm、转移数量 >3 个时疾病复发风险更高, 5 年无复发生存期更短 [2]。2015 年美国甲状腺协会(ATA)指南复发风险分层表示 病理性转移性淋巴结数目 >5 个或最大径≥ 2 mm 的 PTMC 并非处于低风险 [3] 。故分析 CN0 期 PTMC 患者的临床病理资料,确定非小容量中央区淋巴结 转移(NSVCLNM)的比例及相关危险因素意义重大。 本文分析 CN0 期 PTMC 患者发生 NSVCLNM 的影响 因素。
1 资料与方法
1.1 一般资料 回顾性分析 2018 年 1 月至 2021年 2 月本院收治的 538 例 CN0 期 PTMC 患者的临床 资料。纳入标准:经病理学检查诊断确诊 PTMC[3]; 行甲状腺全 / 次全切除术及中央区淋巴结清扫;临 床资料完整。排除标准:合并其他恶性肿瘤;合并 肝、肾等重要器官器质性病变;合并全身感染;合 并精神和认知功能障碍。患者对本研究内容了解并 自愿签署知情同意书。
1.2 方法 采用本院自制一般资料调查量表进行 调查,内容包括性别(男、女) 、年龄、体质量指 数(BMI)、 BRAFV600E 基因(采用实时荧光 PCR 技术检测 BRAFV600E,样本检测管 FAM 信号 Ct 值 <30 即为阳性,否则为阴性) 、桥本甲状腺炎(经 病理学检查诊断为桥本甲状腺炎) [4] 、双侧癌灶 (是、否) 、多灶性(是、否) 、脉管侵犯(是、 否,)、颈侧区淋巴结转移(是、否)、AJCC 分 期( Ⅰ 期、 Ⅱ 期 ) [5] 、 被 膜 侵 犯(是、 否 ) 。 问卷共发放 538 份,回收 538 份,回收率 100%。
1.3 观察指标 (1)CN0 期 PTMC 患者发生 NSVCLNM情况。(2) 影响 CN0 期 PTMC 患者发生 NSVCLNM 的单因素分析。(3)影响 CN0 期 PTMC 患者发生 NSVCLNM 的 Logistic 回归分析。
1.4 统计学方法 应用 SPSS 25.0 软件进行统计学 分析,计数资料以率(%)表示,采用 χ2 检验,多 组间比较采用秩和检验,非正态分布以 M(Q1. Q3)表示,影响因素分析采用多因素 Logistic 回归 分析,以 P<0.05 为差异有统计学意义。
2 结果
2.1 CN0 期 PTMC 患 者 发 生 NSVCLNM 情 况 538 例 CN0 期 PTMC 患者中, 发生 NSVCLNM 30 例, 占 5.60%; 未发生 NSVCLNM 508 例,占 94.40%。
2.2 影响 CN0 期 PTMC 患者发生 NSVCLNM 的单 因素分析 单因素分析结果显示,不同本甲状腺 炎情况、BRAFV600E 基因情况、BMI、多灶性情况、 被膜侵犯情况、AJCC 分期患者 NSVCLNM 发生率 比较,差异均无统计学意义(P>0.05); 男性、年 龄 <40 岁、双侧癌灶、脉管侵犯、颈侧区淋巴结转移患者的 NSVCLNM 发生率更高,与其他类别比较, 差异有统计学意义(P<0.05)。见表 1.
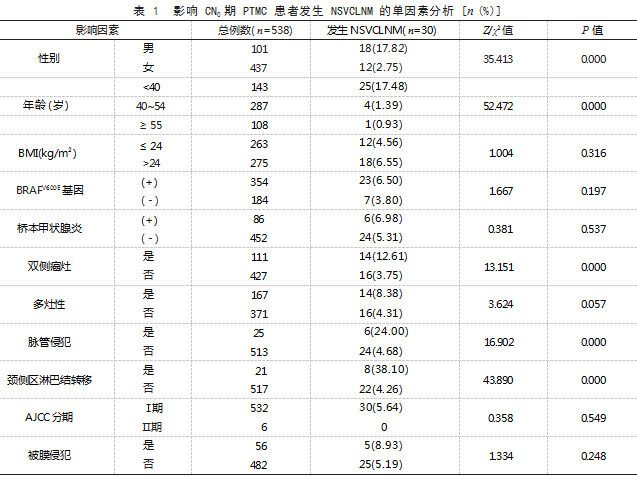
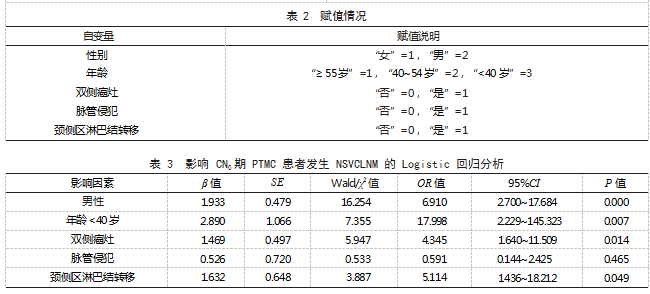
2.3 影 响 CN0 期 PTMC 患 者 发 生 NSVCLNM 的 Logistic 回归分析 将发生 NSVCLNM 作为因变量 (1= 发生 NSVCLNM,0= 未发生 NSVCLNM), 将单因素分析中 P<0.05 的因素作为自变量,赋值见 表 2.Logistic 回归分析结果显示,男性、年龄 <40 岁、双侧癌灶、颈侧区淋巴结转移均为影响 CN0 期 PTMC 患者发生 NSVCLNM 的危险因素( OR>1. P<0.05)。见表 3.
3 讨论
PTMC 有侵袭能力, 其中 NSVCLNM 是疾病高 复发率和预后不良的重要危险因素之一,故预防 性中央区淋巴结清扫术可作为术中的恰当选择 [6-7]。 已知预防性中央区淋巴结清扫不仅可清除隐匿的淋 巴结转移,还可降低再次手术所致的相关并发症及 局部区域复发率,改善预后 [8]。
本研究结果显示, 538 例 CN0 期 PTMC 患 者 中, 发 生 NSVCLNM 30 例, 占 5.60%, 未 发 生 NSVCLNM 508 例, 占 94.40%。单因素分析结果显 示,男性、年龄 <40 岁、双侧癌灶、脉管侵犯、颈 侧区淋巴结转移患者的 NSVCLNM 发生率更高, 与 其他类别比较,差异有统计学意义; Logistic 回归 分析结果显示,男性、年龄 <40 岁、双侧癌灶、颈 侧区淋巴结转移均为影响 CN0 期 PTMC 患者发生 NSVCLNM 的 危 险 因 素。 分 析 原 因:(1) 男 性、 年龄 <40 岁。年轻 PTMC 男性患者基础代谢率高, 细胞代谢旺盛,可加速肿瘤细胞增殖,进而促使 NSVCLNM 的发生。故需加强对年轻 PTMC 男性患 者的术前评估检查,给予合理治疗方案。(2)双 侧癌灶。甲状腺周围拥有密集的淋巴系统,与单 侧癌灶患者相比,拥有相同克隆起源的双侧癌灶肿瘤细胞可通过分布在中央区淋巴结的交通支更 易发生淋巴结转移 [9] 。建议针对双侧癌灶的 CN0 期 PTMC 患者,可行预防性中央区淋巴结清扫,避免 发生隐匿性大量淋巴结转移。(3)颈侧区淋巴结 转移。颈侧区淋巴结转移往往提示预后不良, CN0 期PTMC患者也存在一定的颈侧区淋巴结转移风险, 颈侧区淋巴结转移风险上升可导致中央区淋巴结转 移数目增加 [10] 。建议针对存在 NSVCLNM 可能性的 患者, 术前和术中应仔细识别颈侧区淋巴结的状况, 必要时可考虑行侧区淋巴结清扫。
综上所述,男性、年龄 <40 岁、双侧癌灶、颈 侧区淋巴结转移均为影响 CN0 期 PTMC 患者发生 NSVCLNM 的危险因素。
参考文献
[1] Haugen BR, Alexander EK, Bible KC, et al. 2015 American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer: The American Thyroid Association Guidelines Task Force on Thyroid Nodules and Differentiated Thyroid Cancer[J]. Thyroid, 2016. 26 ( 1 ): 1-133.
[2] Cho SY, Lee TH, Yun HK, et al. Central lymph node metastasis in papillary thyroid microcarcinoma can be stratified according to the number, the size of metastatic foci, and the presence of desmoplasia[J]. Surgery, 2015. 157 ( 1 ): 111-118.
[3] 高明,葛明华,嵇庆海 . 甲状腺微小乳头状癌诊断与治疗中国专家共识(2016 版)[J]. 中国肿瘤临床,2016.43(10):405-411.
[4] 何健 . 桥本甲状腺炎临床诊断的现状与进展 [J]. 标记免疫分析 与临床, 2022.29(11):1961-1966.
[5] Amin MB, Greene FL, Edge SB, et al. The Eighth Edition AJCC Cancer Staging Manual: Continuing to build a bridge from a population-based to a more “personalized” approach to cancer staging[J]. CA Cancer J Clin, 2017. 67 ( 2 ): 93-99.
[6] Lin P, Liang F, Ruan J, et al. A preoperative nomogram for the prediction of high-volume central lymph node metastasis in papillary thyroid carcinoma[J]. Front Endocrinol ( Lausanne ), 2021 ( 12 ): 678-753.
[7] 王建彪 . 甲状腺乳头状癌中央区清扫相关问题的研究 [D]. 浙 江:浙江大学,2017:25-28.
[8] 安祥,余丹,李兵 . 预防性中央区淋巴结清扫对甲状腺微小 乳头状癌患者预后影响的 Meta 分析 [J]. 临床耳鼻咽喉头颈外科杂志,2019.33(2):138-142.
[9] Lin X, Finkelstein SD, Zhu B, et al. Molecular analysis of multifocal papillary thyroid carcinoma[J]. J Mol Endocrinol, 2008. 41 ( 4 ): 195-203.
[10] 张润方, 张松涛, 龚文博 . cN0 期甲状腺乳头状癌侧颈淋巴结 转移影响因素分析 [J]. 中华内分泌外科杂志, 2017. 11(6) :509-512.










