镇痛分娩结合不同体位对产妇产程及分娩结局的影响研究论文
2023-10-21 16:10:06 来源:SCI论文网 作者:wangye
摘要:目的探究镇痛分娩结合不同体位对产妇产程、盆底肌力及分娩结局的影响,为临床选择更好的体位进行分娩提供参考。方法选取2021年9月至2022年2月于泰州市第二人民医院进行分娩的121例产妇,依据随机数字表法将其分为对照组(行硬膜外镇痛分娩结合常规体位分娩,60例)与观察组(行硬膜外镇痛分娩结合自由体位分娩,61例),产后两组产妇均随访6周。对比两组产妇分娩相关指标,产中各项评分,产后6周盆底肌力情况,产妇和新生儿不良事件发生率及新生儿出生后5 min阿氏(Apgar)评分。结果观察组产妇第一、二、三产程时间及
【摘要】目的探究镇痛分娩结合不同体位对产妇产程、盆底肌力及分娩结局的影响,为临床选择更好的体位进行分娩提供参考。方法选取2021年9月至2022年2月于泰州市第二人民医院进行分娩的121例产妇,依据随机数字表法将其分为对照组(行硬膜外镇痛分娩结合常规体位分娩,60例)与观察组(行硬膜外镇痛分娩结合自由体位分娩,61例),产后两组产妇均随访6周。对比两组产妇分娩相关指标,产中各项评分,产后6周盆底肌力情况,产妇和新生儿不良事件发生率及新生儿出生后5 min阿氏(Apgar)评分。结果观察组产妇第一、二、三产程时间及住院时间均显著短于对照组,产时、产后24 h出血量均显著少于对照组;分娩过程中,观察组产妇疲倦程度评分、第二产程的疼痛评分均显著低于对照组,分娩控制感评分显著高于对照组;产后6周观察组产妇阴道静息压(VRP)、阴道收缩压(VSP)及Ⅰ类、Ⅱ类纤维强度均显著高于对照组,阴道收缩持续时间显著长于对照组;观察组产妇会阴裂伤、会阴侧切及新生儿不良事件总发生率均显著低于对照组(均P<0.05),两组新生儿出生后5 min Apgar评分比较,差异无统计学意义(P>0.05)。结论镇痛分娩结合自由体位能有效缩短产程,减少产时和产后出血量,缩短住院时间,减轻疲倦及疼痛感,增强分娩控制感,并减少对产妇盆底功能的影响,以及减少产妇和新生儿不良事件。
【关键词】产妇;镇痛分娩;自由体位;产程;盆底功能
自然分娩是常见的分娩方式,在分娩过程中疼痛、精神压力等都会造成产妇产程时间延长,从而导致产妇产后出血、新生儿窒息等多种不良事件发生。硬膜外麻醉镇痛分娩具有持续镇痛、不良事件少、对运动神经影响小等优势,对产妇镇痛效果确切。此外,自然分娩的过程与产妇的骨盆结构具有密切联系,分娩过程中选择合适的体位可改变骨盆形状和容积,调整胎儿下降角度,诱发宫缩,缩短产程。平卧位是自然分娩的常规体位,但由于增大的子宫长时间压迫下腔静脉,从而造成子宫供血不足,导致继发性宫缩乏力、延长产程,严重时还可发生母婴不良事件[1]。自由体位是指产妇在产程中选择使自己感到舒适的体位,采取跪、走、卧、蹲、立、趴、坐等姿势,大幅降低平卧位导致的下腔静脉压迫情况,且产妇身心更加舒适,有利于产妇集中精力,在分娩过程中正确用力,减少母婴不良事件的发生并缩短产程[2]。基于此,本研究旨在探究产妇在分娩中采用镇痛分娩联合不同的体位对产程和分娩结局的影响,现报道如下。
1资料与方法
1.1一般资料选取2021年9月至2022年2月于泰州市第二人民医院进行分娩的121例产妇,依据随机数字表法将其分为对照组(60例)与观察组(61例)。对照组产妇年龄21~35岁,平均(25.79±2.43)岁;孕周37~44周,平均(40.69±0.71)周;初产妇40例,经产妇20例。观察组产妇年龄22~36岁,平均(25.98±2.76)岁;孕周37~43周,平均(40.95±0.84)周;初产妇37例,经产妇24例。两组产妇一般资料比较,差异无统计学意义(P>0.05),组间可比。纳入标准:符合《分娩镇痛专家共识(2016版)》[3]中分娩镇痛适应证者,且经阴道分娩的产妇;单胎妊娠等。排除标准:长期使用阿片类药物和分娩镇痛无效者;伴有内科疾病者;合并妊娠期并发症者等。产妇及其家属均签署知情同意书,本研究通过院内医学伦理委员会批准。
1.2分娩方法两组产妇均接受硬膜外镇痛:当产妇宫缩规律后,在L3~4椎间隙实施硬膜外腔穿刺,置管2~3 cm,注入1%盐酸利多卡因注射液(安徽长江药业有限公司,国药准字H34020932,规格:5 mL∶0.1 g)5 mL,检查产妇无脊髓麻醉情况出现后,首先注射含0.12%盐酸罗哌卡因注射液(河北一品制药股份有限公司,国药准字H20173027,规格:10 mL∶100 mg)和0.5μg/mL枸橼酸舒芬太尼注射液(宜昌人福药业有限责任公司,国药准字H20054171,规格:1 mL∶50μg)的镇痛混合液(由16 mL 0.75%的盐酸罗哌卡因注射液+200μg枸橼酸舒芬太尼注射液+80 mL的生理盐水混合而成)5 mL,待麻醉平面维持在T10以下,将剩余镇痛混合液装入电子自控镇痛泵进行硬膜外自控镇痛,维持给药速率在6 mL/h,自控镇痛泵用量为5 mL、锁定时间为15 min,产程结束后结束给药。对照组产妇接受常规体位进行分娩,第一产程以平卧位与侧卧位为主,第二产程以膀胱截石位进行分娩,宫口全开后使用腹压分娩。观察组产妇接受自由体位分娩,产前结合图片画册视频对产妇进行自由体位的宣教,第一产程据产妇自我舒适感,采用分娩瑜伽球、坐式马桶等辅助产妇自由活动,根据产妇意愿和主观感受进行走、跪、卧等体位,待产妇宫口全开。第二产程据产妇用力情况及舒适度选择合适体位,如坐位、半坐卧位、膝胸卧位等。若出现枕位异常、胎先露下降缓慢等情况,指导产妇据自身情况调整到合适的分娩体位;若分娩过程中产妇出现体力不支、宫缩强度大等情况,指导产妇卧位休息。待阴道口可见胎儿头部时,帮助产妇采用半卧位或侧卧位直至胎儿脱离母体。在分娩过程中,密切监视两组产妇宫缩、生命体征等情况。
1.3观察指标①记录两组产妇第一、二、三产程时间,产时、产后24 h出血量及住院时间。②胎盘娩出后采用疲倦视觉类比量表[4]对产妇分娩时疲倦程度进行评估,量表包含疲劳和精力2个维度,满分180分,得分越高疲倦程度越强。使用分娩控制感量表[5]评估分娩过程中产妇控制感,满分203分,分数越低控制感越弱。使用视觉模拟疼痛量表(VAS)[6]评价第二产程产妇分娩时的疼痛程度,总分10分,分数越低疼痛程度越低。③产后6周,使用生物刺激反馈仪(南京麦澜德医疗科技有限公司,型号:MLD B2T)测定两组产妇阴道静息压(VRP)、阴道收缩压(VSP)、Ⅰ类纤维强度、Ⅱ类纤维强度及阴道收缩持续时间。④记录两组产妇会阴裂伤、会阴侧切发生率,两组新生儿窒息、新生儿感染、新生儿吸入综合征发生率,并通过新生儿5 min阿氏(Apgar)评分[7]评估新生儿出生后5 min健康状况。
1.4统计学方法通过SPSS 22.0统计学软件处理数据,使用S-W法检验证实计量资料数据均服从正态分布,以(x±s)表示,采用t检验;计数资料以[例(%)]表示,采用χ2检验。以P<0.05为差异有统计学意义。
2结果
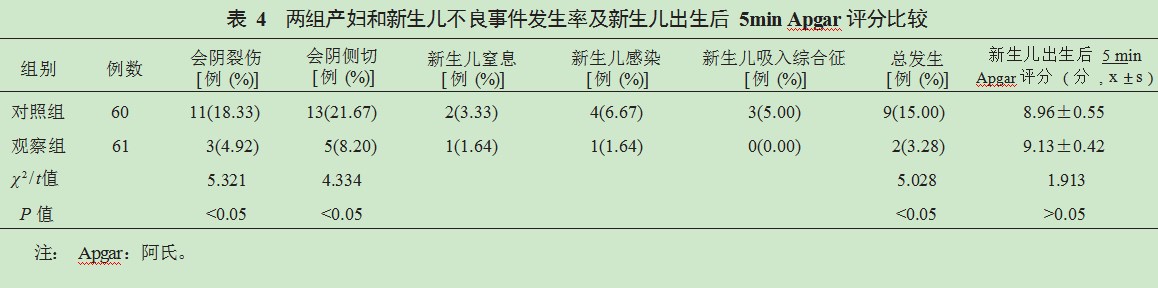
2.1两组产妇分娩相关指标比较观察组产妇第一、二、三产程时间及住院时间均显著短于对照组,产时、产后24 h出血量显著均少于对照组,差异均有统计学意义(均P<0.05),见表1。
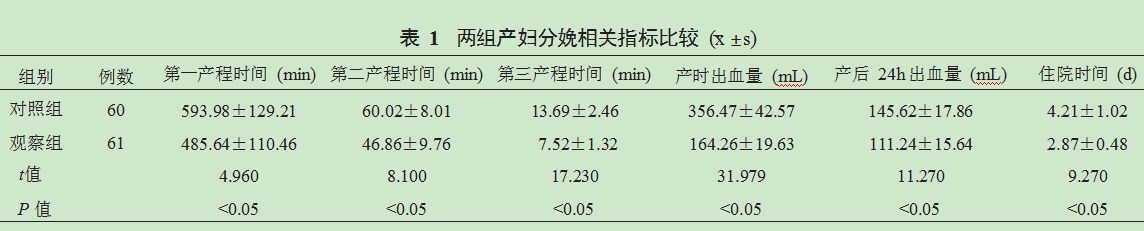
2.2两组产妇产中各项评分比较分娩过程中,观察组产妇疲倦程度评分、第二产程的疼痛评分均显著低于对照组,分娩控制感评分显著高于对照组,差异均有统计学意义(均P<0.05),见表2。
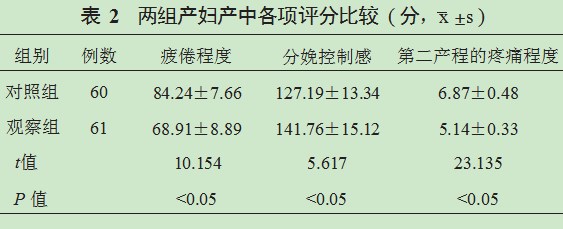
2.3两组产妇产后盆底肌力检测结果比较产后6周观察组产妇VRP、VSP及Ⅰ类、Ⅱ类纤维强度均显著高于对照组,阴道收缩持续时间显著长于对照组,差异均有统计学意义(均P<0.05),见表3。
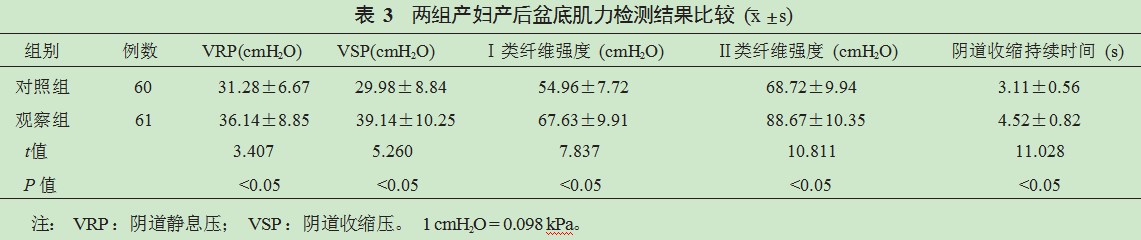
2.4两组产妇和新生儿不良事件发生率及新生儿出生后5 min Apgar评分比较观察组产妇会阴裂伤、会阴侧切及新生儿不良事件总发生率均显著低于对照组,差异均有统计学意义(均P<0.05),两组新生儿出生后5 min Apgar评分比较,差异无统计学意义(P>0.05),见表4。
3讨论
硬膜外麻醉镇痛分娩是在保持产妇与胎儿安全的前提下进行的一种无痛分娩方式,临床上产妇常取平卧位来进行分娩,虽方便医护人员助产和观察,但子宫长时间压迫腹主动脉、下腔静脉等,从而使子宫循环血量减少,会造成胎儿宫内缺氧,并使产程时间延长。
自由体位分娩可根据产妇的个人喜好及舒适度自由调整体位,第一产程可通过行走、跪等姿势增大骨盆空间,扩大骨盆出口直径,同时增加胎儿重心引力,使胎头持续对宫颈施加压力,促进生产顺利进行;第二产程遵从产妇意愿给予产妇更多的活动空间,从而降低分娩疲倦感,加强产妇对分娩的控制感;同时,自由体位大大降低了仰卧位导致的下腹静脉压迫情况,从而促进子宫收缩,减少了产时出血量,减轻疼痛,缩短产程及住院时间[8]。本研究结果显示,观察组产妇各产程时间及住院时间均显著短于对照组,产时、产后24h出血量均显著少于对照组,疲倦程度评分、第二产程的疼痛评分均显著低于对照组、分娩控制感评分显著高于对照组,表明硬膜外镇痛分娩结合自由体位可缩短产妇产程,降低产时和产后出血量,缩短住院时间,减轻疲倦及疼痛感,增强分娩控制感。
VRP指盆底肌肉在无主动收缩时的压力值,反映基础张力及阴道容忍性;VSP指盆底肌肉在主动收缩时的压力差值,Ⅰ类、Ⅱ类纤维强度可评估盆底肌肉力量情况。妊娠期间随孕周的增加,产妇盆底肌肉、组织和神经承受负荷也随之增加;产时胎儿露出对盆底肌肉和神经产生机械性压迫,会降低盆底肌张力,且产程时间延长,产妇产力下降,不利于胎儿娩出,对盆底肌肉及神经的机械性压迫扩张也会更加持久,可损伤盆底,降低VRP、VSP,缩短阴道收缩持续时间,增加母婴并发症发生率[9]。本研究中,产后6周观察组产妇VRP、VSP及Ⅰ类、Ⅱ类纤维强度均高于对照组,阴道收缩持续时间长于对照组;观察组产妇会阴裂伤、会阴侧切及新生儿不良事件总发生率均低于对照组,表明硬膜外镇痛分娩结合自由体位可减少分娩对产妇盆底功能的影响,降低母婴不良事件发生率。分析原因,这是由于产妇不停变化体位,能改变骨盆形状,增加盆骨、盆底组织对胎先露的容受性和可扩张性,从而使产道变得松软,促进胎儿顺利离开母体;且自由分娩体位能够改善分娩时盆底会阴组织的受压状态,减少充血、水肿的发生,减轻会阴肌肉肌神经组织损伤,降低会阴侧切和裂伤发生率,减少围产期不良事件[10]。
综上,镇痛分娩结合自由体位能有效缩短产程,减少产时和产后出血量,缩短住院时间,减轻疲倦及疼痛感,并减少对产妇盆底功能的影响,降低产妇和新生儿不良事件发生率,值得临床推广应用。
[1]汤琼瑶,史春.不同分娩方式对产后早期盆底功能的影响及康复效果观察[J].中国妇幼保健,2018,33(1):54-57.
[2]刘小非,王剑鹰,王莎莎,等.无痛分娩中自由体位对母儿的影响[J].中国妇幼健康研究,2015,26(6):1218-1219.
[3]中华医学会麻醉学分会产科学组.分娩镇痛专家共识(2016版)[J].临床麻醉学杂志,2016,32(8):816-818.
[4]史晓红,张浩,罗凤梅.第二产程指导用力和自主用力对初产妇分娩结局及疲倦度的影响[J].护理学杂志,2016,31(12):23-25.
[5]周燕.产程早期体位干预对初产妇自我效能、分娩控制感及分娩方式的影响[J].江苏医药,2016,42(7):845-846.
[6]王想灵.中药熏蒸对经阴道分娩产妇产后宫底高度及VAS评分的影响[J].河南医学研究,2018,27(1):129-130.
[7]刘婷.分娩镇痛仪联合分娩球对初产妇产后抑郁及新生儿Apgar评分的影响[J].医疗装备,2020,33(16):83-84.
[8]魏忠芳.经皮神经电刺激法联合自由体位对自然分娩产妇分娩疼痛感的影响[J].中外医学研究,2020,18(28):161-163.
[9]李林,邓彦东,陈然,等.分娩方式对阴道静息压力、盆底肌肉力量和耐力的影响[J].中国现代医学杂志,2016,26(9):67-71.
[10]刘玉东.分娩球联合自由体位助产在产妇分娩中的应用效果[J].医疗装备,2021,34(4):71-72.










