新生儿缺氧缺血性脑病患儿预后不良的影响因素及模型构建论文
2026-05-07 15:55:36 来源: 作者:xuling
摘要:重度病情、脐动脉血pH值<7、娩出后1 min Apgar评分<4分、出生后6 h内未接受亚低温治疗、机械通气时间≥7 d、合并感染均为HIE患儿预后不良的危险因素,基于这些危险因素构建的列线图模型对HIE患儿预后不良的预测效能较高。
【摘要】目的:分析新生儿缺氧缺血性脑病(HIE)患儿预后不良的影响因素,并构建风险预测模型验证。方法:回顾性分析2020年1月至2025年1月该院收治的284例HIE患儿的临床资料,根据住院期间、随访6个月的预后情况将其分为预后不良组和预后良好组,统计两组基线资料,采用Logistic回归分析HIE患儿预后不良的影响因素,并构建风险预测列线图模型,绘制受试者工作特征(ROC)曲线,以曲线下面积(AUC)评价模型的预测效能。结果:284例HIE患儿中,59例预后不良,占20.77%;预后不良组重度病情、脐动脉血pH值<7、娩出后1 minApgar评分<4分、出生后6 h内未接受亚低温治疗、机械通气时间≥7 d、合并感染占比均高于预后良好组,差异有统计学意义(P<0.05);Logistic回归分析结果显示,重度病情、脐动脉血pH值<7、娩出后1 minApgar评分<4分、出生后6 h内未接受亚低温治疗、机械通气时间≥7 d、合并感染均为HIE患儿预后不良的危险因素(OR>1,P<0.05);基于上述危险因素构建风险预测列线图模型,校准曲线显示,列线图模型的理想曲线与校正曲线的走势轨迹基本一致,C-index=0.813;ROC曲线AUC为0.833,灵敏度为83.05%,特异度为74.22%,提示模型的预测效能较高。结论:重度病情、脐动脉血pH值<7、娩出后1 min Apgar评分<4分、出生后6 h内未接受亚低温治疗、机械通气时间≥7 d、合并感染均为HIE患儿预后不良的危险因素,基于这些危险因素构建的列线图模型对HIE患儿预后不良的预测效能较高。
【关键词】新生儿缺氧缺血性脑病;预后不良;影响因素;列线图;预测模型
新生儿缺氧缺血性脑病(HIE)是围产期窒息导致脑组织缺血缺氧性损伤的严重疾病,是新生儿死亡和远期神经发育障碍的主要原因[1],可加重家庭和社会负担[2]。当前临床评估HIE患儿的预后多依赖Apgar评分、影像学检查等方法[3],但预测早期不良结局的灵敏度不高。因此,有必要探究HIE患儿早期预后不良的影响因素,可为临床医师提供早期预警工具,指导个体化干预策略。本文分析HIE患儿预后不良的影响因素,并构建风险预测模型验证。
1资料与方法
1.1一般资料回顾性分析2020年1月至2025年1月本院收治的284例HIE患儿的临床资料。纳入标准:符合HIE的诊断标准[4];出生前有明确窒息史;临床表现为意识障碍、肌张力异常、原始反射减弱;单活胎;住院期间治疗、检查等资料保存完整。排除标准:颅内出血和产伤引起的神经系统症状;合并严重宫内感染;合并遗传代谢性疾病;先天脑发育异常;新生儿低血糖或电解质紊乱;母亲有严重妊娠期并发症;合并严重心、肺功能异常或电解质紊乱。
1.2方法(1)基线资料收集:通过系统检索中国知网、万方数据库、PubMed中的相关文献,咨询相关专家,筛选可能影响HIE患儿预后的相关因素,编制基线资料填写表,通过医院病历系统收集基线资料,包括性别(男、女)、分娩方式(自然分娩、剖宫产)、出生体质量(<2500 g、≥2500 g)、胎龄(<37周、≥37周)、母亲孕次(<3次、≥3次)、母亲产次(<2次、≥2次)、病情严重程度(轻度、中度、重度)、出生后6 h内接受亚低温治疗(是、否)、机械通气时间(<7 d、≥7 d)、合并脑水肿(是、否)、伴有惊厥(是、否)、合并多器官功能衰竭(是、否)、合并感染(是、否);出生后24 h时,采用新生儿20项行为神经评分法(NBNA)评估新生儿神经行为发育状况,每项0~2分,总分0~40分,评分≥35分为正常,<35分为异常[5];胎儿娩出后,采集脐动脉血,使用血气分析仪检测pH值;胎儿娩出后1 min,采用Apgar评分评估新生儿窒息情况,包括皮肤颜色、心率、对刺激的反应、肌张力和呼吸5项,每项0~2分,总分0~10分,其中评分8~10分为正常,4~7分为轻度窒息,0~3分为重度窒息。(2)预后情况判定:记录患儿住院期间的生存情况(生存/死亡);出院后1、2、6个月,通过电话或门诊随访确认患儿生存情况。将生存患儿纳入预后良好组,死亡患儿纳入预后不良组。
1.3观察指标(1)HIE患儿预后情况。(2)HIE患儿预后不良的单因素分析。(3)HIE患儿预后不良的Logistic回归分析。(4)HIE患儿预后不良的风险预测模型构建与验证。
1.4统计学方法应用SPSS 24.0软件进行统计学分析,计数资料以率(%)表示,采用χ2检验,影响因素分析采用Logistic回归分析,并使用R4.4.0软件包绘制风险预测列线图模型,绘制受试者工作特征(ROC)曲线,以曲线下面积(AUC)评价模型的预测效能,采用Bootstrap法重复抽样10 000次进行内部验证,以P<0.05为差异有统计学意义。
2结果
2.1 HIE患儿预后情况284例HIE患儿中,59例预后不良,占20.77%。
2.2 HIE患儿预后不良的单因素分析两组性别、分娩方式、出生体质量、胎龄、母亲孕次、母亲产次、出生后24 h时NBNA评分、合并脑水肿、伴有惊厥、合并多器官功能衰竭占比比较,差异均无统计学意义(P>0.05);预后不良组重度病情、脐动脉血pH值<7、娩出后1 minApgar评分<4分、出生后6 h内未接受亚低温治疗、机械通气时间≥7 d、合并感染占比均高于预后良好组,差异有统计学意义(P<0.05)。见表1。
2.3 HIE患儿预后不良的Logistic回归分析将HIE患儿预后情况作为因变量(预后良好=0,预后不良=1),将表1中P<0.05的因素作为自变量,赋值见表2。Logistic回归分析结果显示,重度病情、脐动脉血pH值<7、娩出后1 minApgar评分<4分、出生后6 h内未接受亚低温治疗、机械通气时间≥7 d、合并感染均为HIE患儿预后不良的危险因素(OR>1,P<0.05)。见表3。
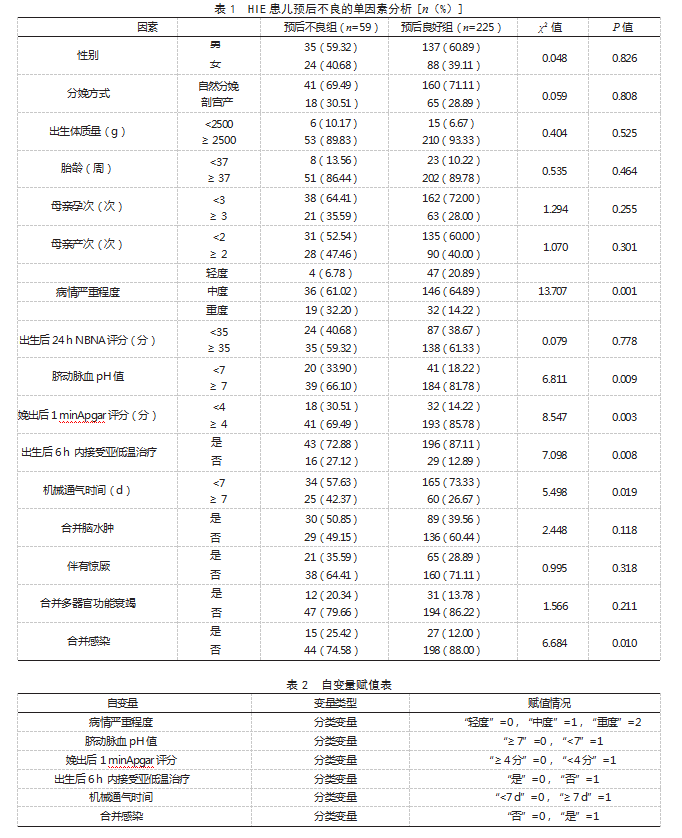
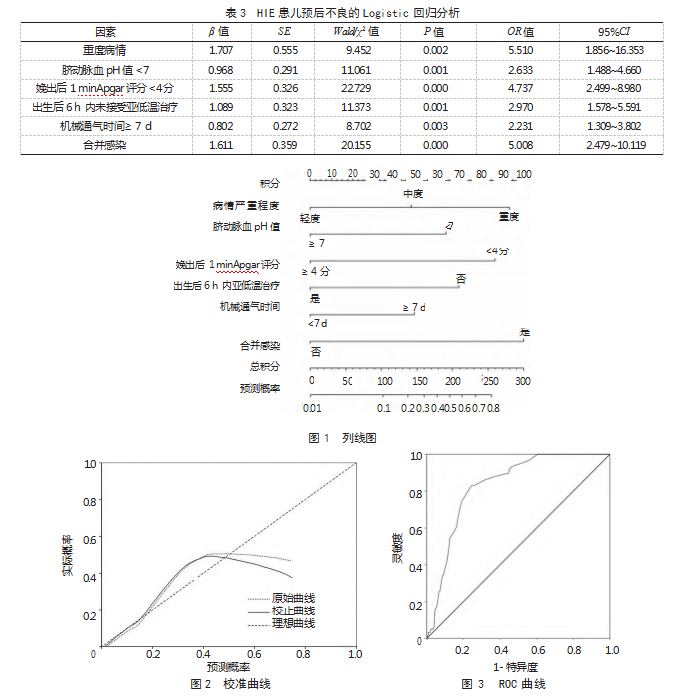
2.4 HIE患儿预后不良的风险预测模型构建与验证基于上述危险因素构建风险预测列线图模型,见图1。采用Bootstrap法重复抽样10 000次进行模型验证,校准曲线显示,列线图模型的理想曲线与校正曲线的走势轨迹基本一致,C-index=0.813,表明模型预测概率与实际发生概率一致性好、区分度较好,见图2。ROC曲线AUC为0.833,灵敏度为83.05%,特异度为74.22%,提示模型的预测效能较高,见图3。
3讨论
HIE是新生儿严重的神经系统疾病,轻者会导致运动障碍、认知缺陷等,重者则会导致死亡。本研究结果显示,284例HIE患儿中,59例预后不良,占20.77%。提示HIE患儿临床预后不良风险较高。
本研究Logistic回归分析结果显示,重度病情、脐动脉血pH值<7、娩出后1 minApgar评分<4分、出生后6 h内未接受亚低温治疗、机械通气时间≥7 d、合并感染均为HIE患儿预后不良的危险因素。分析原因:(1)重度病情。重度HIE患儿存在脑组织广泛缺血缺氧,会引发脑水肿、颅内压升高及脑疝形成,直接威胁患儿生命[6]。且重度患儿常合并严重代谢紊乱,加重细胞能量危机,增加死亡风险。(2)脐动脉血pH值<7。脐动脉血pH值<7提示胎儿在宫内时已有缺氧情况,导致无氧酵解增强、乳酸堆积,易引发酸中毒,影响细胞能量代谢,促使神经元凋亡,并诱发全身炎症反应,形成缺氧-酸中毒-器官衰竭的恶性循环,增加死亡风险[7]。(3)娩出后1 min Apgar评分<4分。提示胎儿在分娩过程中严重缺氧,引发无氧酵解增强、乳酸堆积及代谢性酸中毒,进而导致心肌抑制和脑血流减少,加重脑水肿,增加死亡风险[8-9]。(4)出生后6 h内未接受亚低温治疗。亚低温治疗通过降低脑代谢率、减少氧自由基生成和抑制兴奋性氨基酸释放,有效减轻脑水肿,减少神经元凋亡,改善患儿病情[10]。而未接受亚低温治疗的患儿,脑组织持续处于高代谢状态,易发展为脑疝、多器官功能衰竭,死亡风险较高。但本研究中约有16%的患儿未接受亚低温治疗,这可能与家长对新技术的接受度低或家庭经济条件限制有关,因此该因素或许并非客观性的因素。对此,可通过科普讲座、宣传手册等形式提高家长对亚低温治疗的认知,同时推动医保政策覆盖或设立专项救助基金,减轻家庭经济负担。(5)机械通气时间≥7 d。持续机械通气会损伤气道黏膜、增加细菌定植风险,易诱发呼吸机相关性肺炎,且长时间正压通气可加重肺损伤,引发肺不张或气胸,加重患儿病情,增加救治难度[11]。(6)合并感染。感染可诱发脓毒症,导致微循环障碍、组织低灌注,加重脑组织损伤;同时可通过破坏血脑屏障引发中毒性脑病,增加患儿死亡风险[12]。针对上述情况,需早期实施亚低温治疗,及时纠正代谢紊乱和酸中毒,提供呼吸循环支持,定期评估撤机指征,并密切监测患儿生命体征及器官功能,同时针对感染给予敏感抗生素治疗。
基于上述危险因素构建风险预测列线图模型,校准曲线显示,列线图模型的理想曲线与校正曲线的走势轨迹基本一致,C-index=0.813,ROC曲线AUC为0.833。提示该模型的区分度较好、预测效能较高,临床可将这些因素作为临床筛查HIE预后不良的辅助手段。
因本研究为单中心回顾性分析,且未针对HIE患儿不同病情严重程度进行亚组对比分析,限制了结论的普适性,其结果尚需后期开展多中心、大样本量研究予以印证。
综上所述,重度病情、脐动脉血pH值<7、娩出后1 min Apgar评分<4分、出生后6 h内未接受亚低温治疗、机械通气时间≥7 d、合并感染均为HIE患儿预后不良的危险因素,基于这些危险因素构建的列线图模型对预后不良的预测效能较高。
参考文献
[1]肖湘,陈欣萌,曾琳,等.新生儿缺氧缺血性脑病治疗研究进展[J].中国生育健康杂志,2024,35(1):89-93.
[2]孙祎璠,蔡成.新生儿缺氧缺血性脑病治疗研究进展[J].中华实用儿科临床杂志,2021,36(8):631-634.
[3]曾旦丹,赵迎春,朱莹莹,等.新生儿缺氧缺血性脑病血清UA、Cys C及TNF-α水平变化及与脑损伤的相关性研究[J].现代生物医学进展,2018,18(14):2665-2668.
[4]王卫平,孙锟,常立文.儿科学[M].9版.北京:人民卫生出版社,2018:100-103.
[5]吴淑明,郭淑艳.新生儿行为神经测定方法在新生儿疾病中的临床应用[J].中国妇幼保健,2014,29(33):5430-5431.
[6]马利亚,冯景,付杰,等.缺氧缺血性脑病新生儿大脑中动脉血流参数与病情严重程度及预后的相关性分析[J].临床超声医学杂志,2024,26(1):75-79.
[7]雷光霞,廖春雁,王鉴.呼吸机辅助通气早产儿发生脑室周-脑室内出血的影响因素分析[J].贵州医科大学学报,2021,46(10):1188-1194.
[8]张靖,任亚方,王品,等.Apgar评分、磁共振成像综合评分与新生儿缺氧缺血性脑病脑损伤程度的相关性及预后评估价值[J].新乡医学院学报,2025,42(2):117-122.
[9]林晓妍,雍景超,林松.Apgar评分在新生儿预后评估中的应用价值[J].江苏医药,2021,47(10):1073-1076.
[10]王睁,王颖雯,程国强,等.亚低温治疗中重度新生儿缺氧缺血性脑病系统评价/Meta分析[J].中国循证儿科杂志,2022,17(2):81-89.
[11]史丽峰,杨祎,朱娟,等.新生儿感染性肺炎IL-6/STAT3信号通路表达水平与病情和预后的关系[J].中华医院感染学杂志,2021,31(12):1796-1801.
[12]卢金金,李芳,马文君,等.新生儿感染性肺炎25(OH)D3和IL-6/STAT3信号通路及其与疾病进展和预后的关系[J].中华医院感染学杂志,2024,34(12):1860-1864.










