神经内镜颅内血肿清除术与软通道穿刺引流术治疗高血压脑出血患者的效果比较论文
2026-05-07 14:46:02 来源: 作者:xuling
摘要:神经内镜颅内血肿清除术治疗高血压脑出血患者可提高运动功能评分和神经生长因子水平,改善预后情况,减少抽吸血肿量和血肿量体积比,缩短血肿排空时间,以及降低炎性因子水平和并发症发生率,效果优于软通道穿刺引流术治疗。
【摘要】目的:比较神经内镜颅内血肿清除术与软通道穿刺引流术治疗高血压脑出血患者的效果。方法:回顾性分析2022年8月至2024年8月该院收治的86例高血压脑出血患者的临床资料,按照治疗方法不同将其分为对照组与研究组各43例。对照组采用软通道穿刺引流术治疗,研究组采用神经内镜颅内血肿清除术治疗。比较两组围手术期相关指标(抽吸血肿量、初始血肿量、血肿排空时间、血肿量体积比)水平,手术前后运动功能[Fugl-Meyer运动功能评定量表(FMA)]评分、神经生长因子(NGF)水平、炎性因子[白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)]水平,以及预后情况[格拉斯哥预后量表(GOS)]和并发症发生率。结果:研究组抽吸血肿量、血肿量体积比均少于对照组,血肿排空时间短于对照组,差异有统计学意义(P<0.05);两组初始血肿量比较,差异无统计学意义(P>0.05);术后,两组FMA评分均高于术前,且研究组高于对照组,差异有统计学意意义(P<0.05);术后,两组IL-6、TNF-α水平均低于术前,且研究组低于对照组,两组NGF水平均高于术前,且研究组高于对照组,差异有统计学意义(P<0.05);研究组GOS评分优于对照组,差异有统计学意义(P<0.05);研究组并发症发生率为16.28%(7/43),低于对照组的34.88%(15/43),差异有统计学意义(P<0.05)。结论:神经内镜颅内血肿清除术治疗高血压脑出血患者可提高运动功能评分和神经生长因子水平,改善预后情况,减少抽吸血肿量和血肿量体积比,缩短血肿排空时间,以及降低炎性因子水平和并发症发生率,效果优于软通道穿刺引流术治疗。
【关键词】高血压脑出血;神经内镜颅内血肿清除术;软通道穿刺引流术;神经生长因子;运动功能;炎性因子;预后
高血压脑出血多发生于长期高血压患者,常在活动、情绪激动或用力排便等情况下出现剧烈头痛[1]。目前临床多采取手术治疗,其中软通道穿刺引流术通过穿刺引流,可清除脑内的血肿,减轻脑组织压力,有效降低颅内高压,但术后并发症较多[2]。神经内镜颅内血肿清除术将内镜置入颅内血肿区域,可在直视下精准地清除血肿[3]。本文比较神经内镜颅内血肿清除术与软通道穿刺引流术治疗高血压脑出血患者的效果。
1资料与方法
1.1一般资料回顾性分析2022年8月至2024年8月本院收治的86例高血压脑出血患者的临床资料。纳入标准:符合《高血压性脑出血中国多学科诊治指南》中高血压脑出血的诊断标准[4];经颅脑CT检查确诊;首次发病;临床资料完整。排除标准:伴有脑干出血、外伤性脑出血;存在严重脏器功能障碍;伴有免疫系统疾病。按照治疗方法不同将其分为对照组与研究组各43例。对照组:男23例,女20例;年龄45~75岁,平均(55.87±5.10)岁;格拉斯哥昏迷评分(GCS)[5]7~10分,平均(8.47±1.20)分。研究组:男24例,女19例;年龄45~75岁,平均(56.02±4.91)岁;GCS评分7~9分,平均(8.51±1.18)分。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2方法对照组采用软通道穿刺引流术治疗,术前评估患者意识状态、出血量、出血部位等,控制血压,以减少术中出血风险,降低颅内压,通过头颅CT扫描确定血肿的大小、形态和位置,选择合适的穿刺靶点、角度和深度。在穿刺部位进行局部麻醉,常规消毒并铺上无菌巾,使用颅锥在靶点处锥破皮肤、颅骨和硬脑膜,将带导针的引流管自穿刺点处进入血肿中心,到达预定深度后拔出导针,连接体外引流管,抽吸至血肿量的1/4~1/3时停止抽吸,固定引流管。术后管理:每日从引流管注入2万U注射用尿激酶(成都通德药业有限公司,国药准字H51021402,50万U)2~3次,夹闭引流管2 h后放开引流,术后对患者进行定期头颅CT复查。当头颅CT检查结果提示血肿已完全消失,或者未出现显著的占位效应时,即可拔除引流管。
研究组采用神经内镜颅内血肿清除术治疗,患者取仰卧位,全身麻醉后,根据头颅CT结果显示血肿量最大且无重要血管及脑功能区的位置确定钻孔位置。以钻孔位置为中心作一5 cm切口,使用牵引器拉开皮肤,用铣刀成骨瓣直径约3 cm骨窗,十字切开硬膜并悬吊,避开皮层血管,随后将一次性脑穿刺套管沿CT显示的血肿长轴缓慢穿刺血肿,拔除套管内芯,经套管将神经内镜与吸引器置入血肿腔,使用吸引管与碎吸器反复多次冲洗并吸引清除血肿,确认无活动性出血后,观察导管鞘周围是否存在血肿,使用明胶海绵覆盖残腔,退出神经内镜,置入引流管,用骨膜缝合硬脑膜,原骨瓣复位固定,缝合头皮。
1.3观察指标(1)比较两组围手术期相关指标水平,包括抽吸血肿量、初始血肿量、血肿排空时间、血肿量体积比水平。(2)比较两组手术前后运动功能评分。术前、术后6个月,采用Fugl-Meyer运动功能评定量表(FMA)评分[6],包括上肢活动(66分)、下肢活动(34分),总分0~100分,分数越高表明运动功能恢复越好。(3)比较两组手术前后神经生长因子(NGF)水平和炎性因子水平。术前、术后7 d,采集患者空腹静脉血3 mL,以3000 r/min的转速,半径10 cm,离心10 min分离血清,采用酶联免疫吸附法检测NGF、白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)水平。(4)比较两组预后情况。术后6个月时,采用格拉斯哥预后量表(GOS)评估[7],1分:患者死亡;2分:植物状态;3分:患者存在重度残疾,清醒,日常生活需要他人照顾;4分:患者有轻度残疾,但可独立生活,可在保护下工作;5分:患者恢复状况良好,正常生活。(5)比较两组并发症发生率。
1.4统计学方法应用SPSS 24.0软件进行统计学分析,计量资料以(x—±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,等级资料的比较采用秩和检验,以P<0.05为差异有统计学意义。
2结果
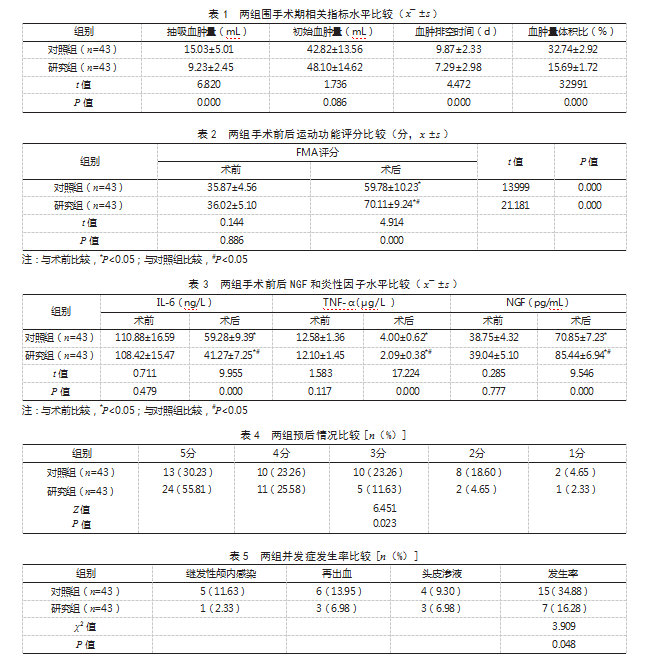
2.1两组围手术期相关指标水平比较研究组抽吸血肿量、血肿量体积比均少于对照组,血肿排空时间短于对照组,差异有统计学意义(P<0.05);两组初始血肿量比较,差异无统计学意义(P>0.05)。见表1。
2.2两组手术前后运动功能评分比较术前,两组FMA评分比较,差异无统计学意义(P>0.05);术后,两组FMA评分均高于术前,且研究组高于对照组,差异有统计学意意义(P<0.05)。见表2。
2.3两组手术前后NGF和炎性因子水平比较术前,两组NGF、IL-6、TNF-α水平比较,差异均无统计学意义(P>0.05);术后,两组NGF水平均高于术前,且研究组高于对照组,两组IL-6、TNF-α水平均低于术前,且研究组低于对照组,差异有统计学意义(P<0.05)。见表3。
2.4两组预后情况比较研究组GOS评分优于对照组,差异有统计学意义(P<0.05)。见表4。
2.5两组并发症发生率比较研究组并发症发生率为16.28%(7/43),低于对照组的34.88%(15/43),差异有统计学意义(P<0.05)。见表5。
3讨论
高血压脑出血是一种严重的脑血管疾病,长期高血压会导致脑内小动脉壁发生玻璃样变性和纤维蛋白样坏死。当血压突然升高超过血管壁承受极限时,微动脉瘤易发生破裂出血[8]。当前,临床针对高血压脑出血的治疗手段主要涵盖药物治疗、开颅手术和微创手术等类型。其中软通道穿刺引流术借助影像学检查技术,能够精准锁定脑出血的具体部位,可有效降低对周边脑组织的损伤程度。神经内镜颅内血肿清除术能够借助内镜监测系统,有效拓宽手术视野,从而充分暴露血肿深部的结构情况,彻底清除位于脑实质和脑室内的血肿[9]。
本研究结果显示,研究组抽吸血肿量、血肿量体积比均少于对照组,血肿排空时间短于对照组,并发症发生率低于对照组。分析原因为神经内镜可提供清晰视野,精准地定位血肿,避免损伤周围神经和血管,可彻底清除血肿,提高血肿清除率;同时神经内镜颅内血肿清除术仅在颅骨上开小骨窗,可减轻对脑组织的牵拉和损伤,维持颅内压的稳定,减少术中出血量,术中持续使用生理盐水冲洗,可快速清除血肿及凝血酶等物质,从而降低术后并发症的发生率,缩短住院时间,促进患者术后恢复[10-11]。
NGF影响神经元的存活和生长,其水平变化可能反映神经元的损伤程度和修复能力。本研究结果同时显示,术后,研究组NGF水平、FMA评分均高于对照组,GOS评分优于对照组。分析原因为神经内镜颅内血肿清除术可避免大面积剥离头皮,减轻对脑组织的牵拉和损伤,神经内镜可帮助术者精准定位血肿位置,最大程度清除血肿,解除对周围脑组织的压迫,促进运动功能恢复。且神经内镜颅内血肿清除术属于微创手术,对脑组织损伤较小,保护脑组织中的神经元和神经胶质细胞,促进神经生长因子合成和释放,从而改善患者预后[12-13]。
本研究结果还显示,术后,研究组IL-6、TNF-α水平均低于对照组。分析原因为神经内镜颅内血肿清除术手术时间较短,缩短术中操作时间,可避免脑组织广泛暴露和机械性损伤,减轻应激反应对炎性因子的诱导作用[14]。
综上所述,神经内镜颅内血肿清除术治疗高血压脑出血患者可提高运动功能评分和神经生长因子水平,改善预后情况,减少抽吸血肿量和血肿量体积比,缩短血肿排空时间,以及降低炎性因子水平和并发症发生率,效果优于软通道穿刺引流术治疗。
参考文献
[1]HU S,SHENG W G,HU Y,et al.A nomogram to predict early hematoma expansion of hypertensive cerebral hemorrhage[J].Medicine(Baltimore),2021,100(7):e24737.
[2]李元贵,杨燕文,王晓麒,等.软通道血肿穿刺引流术与神经内镜颅内血肿清除术治疗高血压脑出血的疗效[J].实用医学杂志,2023,39(7):833-837.
[3]周业,吴杰,王盛.尼莫地平联合神经内镜下颅内血肿微创清除术治疗老年高血压脑出血患者神经功能恢复的效果[J].中国老年学杂志,2024,44(1):9-11.
[4]中华医学会神经外科学分会,中国医师协会急诊医师分会,中华医学会神经病学分会脑血管病学组,等.高血压性脑出血中国多学科诊治指南[J].中国急救医学,2020,40(8):689-702.
[5]李法良,陈龙,李静宇.美国国立卫生研究院卒中量表评分和格拉斯哥昏迷评分对急性脑梗死患者溶栓治疗后出血的预测价值[J].中华老年医学杂志,2022,41(2):158-161.
[6]毕胜,纪树荣,顾越,等.Fugl-Meyer上肢运动功能评分与上肢运动功能状态评分的响应性研究[J].中国康复医学杂志,2006,21(2):118-120.
[7]MCMILLAN T,WILSON L,PONSFORD J,et al.The Glasgow Outcome Scale-40 years of application and refinement[J].Nat Rev Neurol,2016,12(8):477-485.
[8]张国庆,何玲,周兴民,等.术前血肿形态与高血压脑出血患者血肿清除效果及术后再出血的关联[J].临床神经外科杂志,2025,22(1):82-87.
[9]谢军,曹友林,王振国,等.神经内镜颅内血肿清除术和软通道血肿穿刺引流术治疗高血压性脑出血的临床对比研究[J].中西医结合心脑血管病杂志,2021,19(9):1562-1565.
[10]王鹏,王晓曦,牛祥,等.小骨窗开颅神经内镜下辅助颅内血肿清除术治疗高血压性基底节区中等量出血患者的疗效[J].医学综述,2023,29(14):2903-2907.
[11]李瑞,何绍坤,杨云川,等.高血压脑出血患者神经内镜颅内血肿清除术后大脑环池受压和形态分级与预后的关系[J].中国内镜杂志,2025,31(9):17-28.
[12]何咏超,于志虎,张晓峰.神经内镜下颅内血肿清除术与立体定向微创穿刺术治疗高血压性脑出血的疗效对比观察[J].临床外科杂志,2025,33(6):592-595.
[13]刘欢,刘红彬,叶勇强,等.神经内镜血肿清除术联合颅内压监测在高血压脑出血患者中的应用效果分析[J].中国医刊,2024,59(11):1205-1208.
[14]JIANG L,TIAN J,GUO C,et al.Comparison of the efficacy of neuronavigation-assisted intracerebral hematoma puncture and drainage with neuroendoscopic hematoma removal in treatment of hypertensive cerebral hemorrhage[J].BMC Surg,2024,24(1):86.










