妊娠期糖尿病初产妇分娩感知压力的影响因素论文
2026-05-07 14:35:36 来源: 作者:xuling
摘要:受教育程度为高中及以下、血糖控制不佳、合并GDM相关并发症、社会支持水平为低水平、分娩自我效能感较弱均为GDM初产妇分娩感知压力的危险因素。
【摘要】目的:分析妊娠期糖尿病(GDM)初产妇分娩感知压力的影响因素。方法:选取2022年1月至2025年1月该院收治的104例GDM初产妇进行横断面研究,收集一般资料,采用多元线性回归分析GDM初产妇分娩感知压力的影响因素。结果:104例GDM初产妇中文版压力知觉量表(CPSS)评分为27~60分,平均(44.67±6.09)分;不同年龄、孕周、居住地、家庭人均月收入、规律产检、计划妊娠、受孕方式GDM初产妇CPSS评分比较,差异均无统计学意义(P>0.05);受教育程度为高中及以下、血糖控制不佳、合并GDM相关并发症、社会支持水平为低水平、分娩自我效能感较弱GDM初产妇CPSS评分均高于其他类型GDM初产妇,差异有统计学意义(P<0.05);多元线性回归分析结果显示,受教育程度为高中及以下、血糖控制不佳、合并GDM相关并发症、社会支持水平为低水平、分娩自我效能感较弱均为GDM初产妇分娩感知压力的危险因素(P<0.05)。结论:受教育程度为高中及以下、血糖控制不佳、合并GDM相关并发症、社会支持水平为低水平、分娩自我效能感较弱均为GDM初产妇分娩感知压力的危险因素。
【关键词】妊娠期糖尿病;初产妇;分娩感知压力;影响因素
妊娠期糖尿病(GDM)是妊娠期常见的并发症,可增加羊水过多、感染、胎儿畸形等发生风险[1]。初产妇因缺乏分娩经验,常面临着较大的不确定性和心理压力[2],而过高的分娩感知压力可进一步影响产妇心理健康,加剧不良母婴结局发生[3-4]。本文分析GDM初产妇分娩感知压力的影响因素。
1资料与方法
1.1一般资料选取2022年1月至2025年1月本院收治的104例GDM初产妇进行横断面研究。纳入标准:符合GDM诊断标准[5];孕24~28周时经口服葡萄糖耐量试验确诊;初产妇,单胎妊娠;孕周28~40周,且年龄>20岁;语言表达清晰,认知功能正常。排除标准:合并精神障碍;合并恶性肿瘤;近6个月内有心理疾病治疗史;急产;孕前存在高血压、糖尿病或甲状腺功能异常等;产检胎儿发育异常。
1.2方法
1.2.1一般资料收集采用一般资料调查问卷收集初产妇一般资料,包括年龄、孕周、居住地、受教育程度、家庭人均月收入、规律产检、计划妊娠、受孕方式、血糖控制(近3次血糖检测时空腹血糖和餐前血糖均控制在3.3~5.3 mmol/L为控制良好,否则为控制不佳)、合并GDM相关并发症。
1.2.2社会支持水平评估采用社会支持评定量表(SSRS)评估,共10个条目,包括主观支持、客观支持、对社会支持的利用度3个维度,总分12~66分,评分越高表明社会支持度越高,SSRS评分12~34分表明社会支持水平为低水平,≥35分表明社会支持水平为中高水平。
1.2.3分娩自我效能感评估采用简化中文版分娩自我效能感量表(CBSEI-C32)评估,包括结果效能和期望效能2个维度,每个维度16项,共32项,总分32~320分,评分越高表明自我效能感越强,CBSEI-C32评分<120分表明分娩自我效能感较弱,≥120分表明分娩自我效能感较强。
1.2.4分娩感知压力评估采用中文版压力知觉量表(CPSS)评估,分为紧张感(第1、2、3、8、11、12、14题)和失控感(第4、5、6、7、9、10、13题)2个维度,每题均采用1~5分的5级评分法,其中失控感维度的题目均为反向计分题,总分14~70分,按照评分可分为压力较低(14~28分)、压力适中(29~42分)、压力较高(43~56分)、压力非常高(57~70分),评分越高表明产妇分娩感知压力越高。
1.3观察指标(1)GDM初产妇分娩感知压力评分。(2)GDM初产妇分娩感知压力的单因素分析。(3)GDM初产妇分娩感知压力的多元线性回归分析。
1.4统计学方法采用SPSS 23.0统计学软件处理数据,计量资料以(x—±s)表示,采用t检验,影响因素分析采用多元线性回归分析,以P<0.05为差异有统计学意义。
2结果
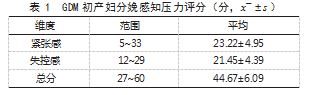
2.1 GDM初产妇分娩感知压力评分104例GDM初产妇CPSS评分为27~60分,平均(44.67±6.09)分。见表1。
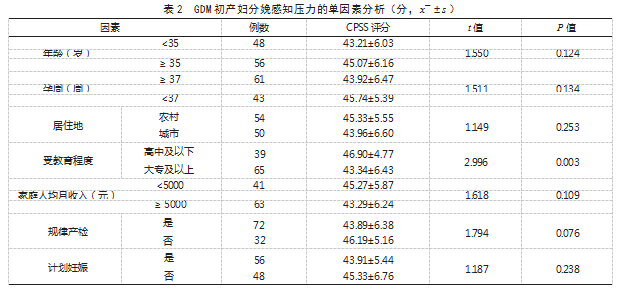
2.2 GDM初产妇分娩感知压力的单因素分析不同年龄、孕周、居住地、家庭人均月收入、规律产检、计划妊娠、受孕方式GDM初产妇CPSS评分比较,差异均无统计学意义(P>0.05);受教育程度为高中及以下、血糖控制不佳、合并GDM相关并发症、社会支持水平为低水平、分娩自我效能感较弱GDM初产妇CPSS评分均高于其他类型GDM初产妇,差异有统计学意义(P<0.05)。见表2。
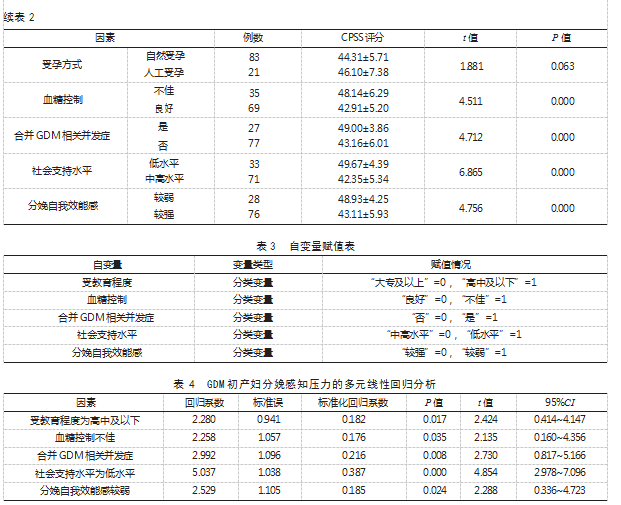
2.3 GDM初产妇分娩感知压力的多元线性回归分析将GDM初产妇分娩感知压力作为因变量,将表2中P<0.05的因素作为自变量,赋值见表3;多元线性回归方程为Y=40.002+2.280X1+2.258X2+2.992X3+5.037X4+2.529X5,回归模型F值为20.537,R2为0.512,调整后R2为0.487。多元线性回归分析结果显示,受教育程度为高中及以下、血糖控制不佳、合并GDM相关并发症、社会支持水平为低水平、分娩自我效能感较弱均为GDM初产妇分娩感知压力的危险因素(P<0.05)。见表4。
3讨论
GDM初产妇受疾病治疗、饮食控制、激素水平剧烈波动等的影响,对分娩过程的不确定性较强,分娩感知压力较大[6-7]。本研究结果显示,104例GDM初产妇CPSS评分为27~60分,平均(44.67±6.09)分。提示GDM初产妇分娩感知压力较高。
本研究多元线性回归分析结果显示,受教育程度为高中及以下、血糖控制不佳、合并GDM相关并发症、社会支持水平为低水平、分娩自我效能感较弱均为GDM初产妇分娩感知压力的危险因素。分析原因:(1)受教育程度为高中及以下。受教育程度较低的GDM初产妇因认知水平有限,难以准确理解GDM的发病机制、对母婴的潜在危害等,在面对疾病时感到迷茫和无助,从而增加分娩恐惧,因此分娩感知压力较高[8]。对此,建议医院组织GDM知识讲座,采用通俗易懂的语言和生动形象的图片、视频等资料对初产妇进行健康宣教。
(2)血糖控制不佳。血糖波动过大或持续高血糖状态会增加并发症发生风险,初产妇对胎儿健康的担忧也随之加重,同时血糖控制不佳的初产妇需进行严格的饮食控制和药物治疗,生活上的不便和心理负担加重,因此分娩感知压力较高[9]。对此,建议加强血糖监测与管理,同时关注初产妇的心理状态,采用心理疏导、放松训练等方法缓解其心理压力。(3)合并GDM相关并发症。GDM相关并发症不但会导致初产妇出现头痛、头晕等症状,还可能增加其剖宫产、妊娠终止等的发生风险,导致产妇分娩感知压力增高[10]。对此,建议根据初产妇的并发症类型和身体状况制订个性化的治疗方案。(4)社会支持水平为低水平。社会支持水平较低的初产妇在面对疾病时常表现出茫然无措,问题得不到关注和解决,情绪无处宣泄,最终产生悲观心理,加剧分娩感知压力[11]。对此,建议开展家庭支持教育,提高家属对疾病的认知和对产妇的关心程度,并指导家属给予产妇情感支持。(5)分娩自我效能感较弱。分娩自我效能感较弱的GDM初产妇往往对分娩缺乏信心,焦虑、恐惧情绪较重,影响初产妇的应对和决策能力,形成恶性循环,因此其分娩感知压力较高[12]。对此,建议根据初产妇身体状况、胎儿情况和个人意愿,制订针对性分娩计划,充分尊重初产妇的意见和选择,使其参与决策过程,增强其自我效能感。
综上所述,受教育程度为高中及以下、血糖控制不佳、合并GDM相关并发症、社会支持水平为低水平、分娩自我效能感较弱均为GDM初产妇分娩感知压力的危险因素。
参考文献
[1]王菲,翁惠婷,王蓉,等.围产期妇女分娩自我管理与分娩恐惧的关系:有调节的中介模型[J].中国临床心理学杂志,2024,32(5):1075-1079.
[2]燕美琴,闫高慧,任永莲,等.积极心理干预对孕妇分娩恐惧和总体幸福感的影响[J].中华护理杂志,2022,57(24):2957-2963.
[3]王娅鑫,李娜,雷青,等.基于网络化认知行为疗法对围产期孕妇负性情绪和分娩方式干预效果的Meta分析[J].现代预防医学,2023,50(23):4303-4310.
[4]林梦文,王慧,孙谊然,等.初产经产和是否患妊娠期糖尿病产妇的新生儿出生体质量、血糖、脐动脉血气对比观察分析[J].山东医药,2022,62(33):18-22.
[5]谢幸,孔北华,段涛.妇产科学[M].9版.北京:人民卫生出版社,2018:105-109.
[6]田瑞雪,邹智杰,吴圆圆,等.妊娠期糖尿病孕妇心理痛苦体验的质性研究[J].护理学杂志,2023,38(24):80-83.
[7]骆春启,曾讯,陈洁冰.妊娠期糖尿病孕妇不良情绪与心理压力相关性及对策[J].现代临床护理,2022,21(12):24-27.
[8]胡丽梅.妊娠期糖尿病患者心理韧性现状及其相关影响因素分析[J].检验医学与临床,2024,21(1):139-140.
[9]王艳红,李涛,牛爱琴.聚焦解决模式干预对GDM初产妇血糖控制、心理状态及分娩结局影响[J].中国计划生育学杂志,2025,33(1):121-124.
[10]王伟.糖尿病合并妊娠与妊娠期糖尿病血糖控制情况的妊娠结局分析[J].生命科学仪器,2023,21(增刊1):295.
[11]张欣,尹卫,刘巧艳,等.妊娠期糖尿病患者家庭支持与血糖管理决策行为的纵向研究[J].中华护理杂志,2024,59(6):669-676.
[12]徐敏,罗玉婷,吴艳欣,等.妊娠期糖尿病孕妇自我调节疲劳现状及影响因素研究[J].护理学杂志,2024,39(23):14-17.










