无创通气早期干预对老年社区获得性肺炎患者预后的影响论文
2026-04-18 15:41:44 来源: 作者:xuling
摘要:无创通气早期干预可有效改善老年社区获得性肺炎患者氧合功能,减轻炎症反应,缩短住院时间,降低并发症发生风险。
[摘要]目的探讨老年社区获得性肺炎患者入院初期采用无创呼吸支持对其康复的影响。方法随机选取2024年1月—2025年8月松阳县古市医院收治的156例老年社区获得性肺炎患者为研究对象,根据不同治疗方法分为两组,各78例。对照组予以基础治疗,观察组在对照组的基础上于入院24 h内加用面罩正压辅助呼吸。对比两组治疗有效率、血气指标、炎症指标、住院时间及并发症发生情况。结果与对照组的79.49%(62/78)相比,观察组治疗总有效率94.87%(74/78)更高,差异有统计学意义(χ2=8.259,P=0.004)。观察组动脉血氧分压、血氧饱和度高于对照组,二氧化碳分压及降钙素原、超敏C反应蛋白、白细胞介素6水平均低于对照组,差异均有统计学意义(P均<0.05)。观察组并发症发生率为7.69%(6/78),低于对照组的23.08%(18/78),差异有统计学意义(χ2=7.091,P=0.008)。结论无创通气早期干预可有效改善老年社区获得性肺炎患者氧合功能,减轻炎症反应,缩短住院时间,降低并发症发生风险。
[关键词]社区获得性肺炎;无创通气;老年患者;早期干预;预后
社区获得性肺炎是指患者在医院外环境中发生的感染性肺实质炎症。老年患者因免疫功能下降、呼吸道防御机制减弱,感染后病情进展迅速,易并发呼吸衰竭等严重并发症,病死率较高[1-2]。常规治疗以抗感染、祛痰止咳等为主,虽能控制感染,但对于合并呼吸功能不全的老年患者,单纯药物治疗在改善氧合状态方面作用有限[3]。无创正压通气通过面罩提供持续气道正压,无需建立人工气道,可有效改善肺泡通气、提高氧合水平,具有操作简便、创伤小、并发症少等优势[4]。早期干预是指在疾病发展初期即实施针对性治疗措施,旨在阻断病情进展、减少器官损伤[5]。目前关于无创通气在老年社区获得性肺炎中的应用时机尚存争议,早期应用能否改善患者预后仍需进一步验证。本文旨在分析早期无创通气干预对老年社区获得性肺炎患者预后的影响。
1资料与方法
1.1一般资料
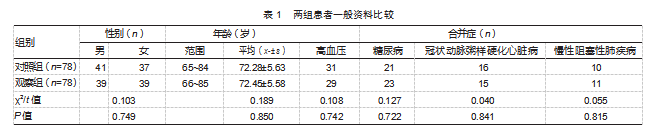
随机选取2024年1月—2025年8月松阳县古市医院收治的156例老年社区获得性肺炎患者为研究对象。根据不同治疗方法分组,每组78例。两组患者年龄、性别、合并症等基线资料比较,差异均无统计学意义(P均>0.05),具有可比性。见表1。本研究经松阳县古市医院医学伦理委员会批准(461352)。患者或家属知情同意本研究。
1.2纳入与排除标准
纳入标准:符合社区获得性肺炎诊断标准[6];年龄≥65岁;入院时存在呼吸困难与咳嗽咳痰等症状,胸部影像学检查提示肺部炎症改变,动脉血氧分压(partial pressure of arterial oxygen,PaO2)<80 mmHg或血氧饱和度(blood oxygen saturation,SpO2)<92%;入院时间≤24 h,临床资料完整。
排除标准:入院时已发生严重呼吸衰竭需紧急气管插管者;合并严重心力衰竭、恶性肿瘤与严重肝肾功能不全者;存在无创通气禁忌证者,如气胸、大咯血与面部创伤等;存在意识障碍或精神异常无法配合治疗者;中途退出研究或失访者。
1.3治疗方法
对照组给予以常规治疗,包括根据药敏试验结果或经验性选择抗生素抗感染,常用头孢哌酮舒巴坦钠(国药准字H20033325;规格:2.0 g)静脉滴注,2.0 g/次,每8小时1次,同时予以盐酸氨溴索注射液(国药准字H20031342;规格:2 mL∶15 mg)静脉滴注,30 mg/次,2次/d。根据病情给予补液与维持水电解质平衡等对症处理,鼻导管或面罩吸氧维持SpO2≥90%,治疗周期为14 d。
观察组在对照组基础上于入院24 h内实施无创正压通气治疗,使用无创呼吸机(瑞思迈VPAP ST-A型),通气模式选择S/T模式、初始吸气压力设置为8~12 cmH2O、呼气压力设置为46 cmH2O、吸入氧浓度为30%~50%、呼吸频率为12~16次/min,根据患者耐受情况及血气分析结果逐步调整参数:若SpO2<90%,先提高吸入氧浓度至60%~80%,仍不达标则增加吸气压力2 cmH 2 O/次,每次调整后观察30 min;若动脉血二氧化碳分压(partial pressure of arterial carbon dioxide,PaCO2)>50 mmHg,增加吸气压力2~4 cmH2 O以提高潮气量;若出现人机对抗,适当增加呼气压力1~2 cmH2O。吸气压力最高可达20 cmH2O,呼气压力≤8 cmH2O,确保潮气量达到6~8 mL/kg。患者取半卧位或坐位,选择合适型号面罩或鼻罩,确保密闭性良好,初始通气时间为2~4 h/次,3~4次/d,随病情好转逐渐减少通气时间及频率,待患者呼吸困难明显缓解与血气指标稳定后停止无创通气,治疗周期为14 d。
1.4观察指标
①治疗有效率。治疗效果评价中,显效:患者完成治疗后临床症状基本消失同时体温恢复正常,肺部异常呼吸杂音明显减少或消失,胸部影像学显示炎症病灶明显吸收,血气分析指标恢复正常或接近正常;有效:治疗后临床症状明显改善,体温下降但偶有波动,肺部啰音减少,胸部影像学显示炎症病灶有所吸收,血气分析指标改善;无效:治疗后临床症状无明显改善或加重,体温持续升高或波动,肺部啰音无减少甚至增多,胸部影像学显示炎症病灶无吸收或进展,血气分析指标无改善或恶化。治疗总有效率=显效率+有效率。②血气相关指标。在治疗开始前和治疗第7天,抽取患者2 mL桡动脉血,用罗氏cobas b 123血气分析仪来检测PaO2、SpO2和PaCO2。③炎症指标。治疗前、治疗第7天,清晨采集患者空腹时的静脉血5 mL,以3 000 r/min离心10 min(离心半径8 cm)取血清,用化学发光法测降钙素原(procalcitonin,PCT)水平,用免疫比浊法测超敏C反应蛋白(high-sensitivity C-reactive pro-tein,hs-CRP)水平,用酶联免疫吸附试验测白细胞介素6(interleukin 6,IL-6)水平。④住院时间。记录患者住院天数。⑤并发症发生情况。记录治疗期间出现的气胸、误吸性肺炎、面部皮肤压伤与胃肠胀气并发症,并发症发生率=并发症发生例数/总例数×100%。
1.5统计方法
采用SPSS 26.0统计学软件分析数据。经S-W检验计量资料(血气指标、炎症指标及住院时间)符合正态分布,以(x-±s)表示,组间比较行两独立样本t检验,组内比较行配对t检验;计数资料(治疗有效率、并发症发生情况)以例数(n)和率(%)表示,组间比较行χ2检验。P<0.05为差异有统计学意义。
2结果
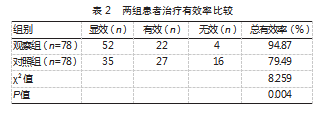
2.1两组患者治疗有效率比较
与对照组比较,观察组治疗总有效率更高,差异有统计学意义(P<0.05)。见表2。
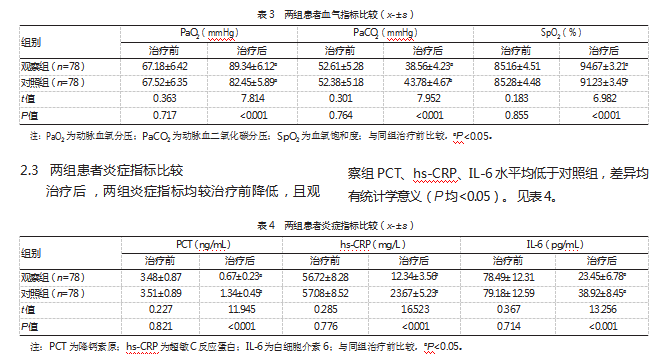
2.2两组患者血气指标比较
治疗后,两组血气指标均较治疗前改善,且观察组PaO2、SpO2高于对照组,PaCO2低于对照组,差异均有统计学意义(P均<0.05)。见表3。
2.4两组患者住院时间比较
观察组住院时间为(9.56±2.34)d,对照组为(13.45±3.12)d,两组比较,差异有统计学意义(t=8.725,P<0.001)。
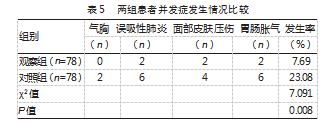
2.5两组患者并发症发生情况比较
与对照组的23.08%比较,观察组并发症发生率7.69%更低,差异有统计学意义(P<0.05)。见表5。
3讨论
老年社区获得性肺炎患者呼吸功能障碍的核心机制在于炎症反应导致的肺泡-毛细血管屏障损伤。病原微生物侵入肺组织后,激活肺泡巨噬细胞释放肿瘤坏死因子α、IL-6等促炎因子,触发炎症级联反应。炎症介质作用于血管内皮细胞,使血管通透性增加,血浆蛋白与炎性细胞渗出至肺泡腔,形成富含蛋白的渗出液。肺泡Ⅱ型上皮细胞受损后,肺表面活性物质合成与分泌减少,导致肺泡表面张力增加,小气道与终末肺泡在呼气末易发生萎陷,功能残气量下降。萎陷肺泡的通气血流比例失调,部分血液流经无通气肺泡形成肺内分流,造成PaO2下降。同时,老年患者呼吸肌力量减弱,呼吸做功增加导致呼吸肌疲劳,肺泡通气不足,二氧化碳潴留[7]。无创正压通气持续提供正压支持,在吸气相增加跨肺压,促使萎陷肺泡复张并维持开放状态,扩大气体交换面积。呼气末正压防止肺泡呼气末塌陷,增加功能残气量,改善通气血流比值,减少肺内分流。正压支持减轻呼吸肌负荷,降低氧耗,同时增加每分钟通气量,促进二氧化碳排出,纠正呼吸性酸中毒[8]。
炎症反应的过度激活是社区获得性肺炎病情进展的关键因素。本研究观察组治疗后PCT、hs-CRP、IL-6水平降低(P均<0.05),提示无创通气早期干预具有抗炎作用,其机制可能涉及多个层面。
①无创通气改善氧合纠正组织缺氧后,缺氧诱导因子1α表达下调。缺氧诱导因子1α是调控炎症反应的关键转录因子,其表达降低可抑制核因子κB信号通路激活,减少促炎因子转录。②正压通气减轻呼吸肌做功,降低全身代谢应激,减少应激相关激素(如皮质醇、儿茶酚胺)释放,间接抑制炎症反应。③无创通气避免气管插管造成的气道黏膜机械损伤,减少损伤相关分子模式释放,降低固有免疫系统过度激活风险。PCT是细菌感染的特异性标志物,其水平与感染严重程度及预后密切相关。无创通气通过上述机制控制炎症,促进病原体清除,加速PCT降至正常水平[9-10]。
本研究显示观察组住院时间缩短、并发症发生率降低(P均<0.05)。反映无创通气早期干预对疾病转归的积极影响。住院时间缩短的根本原因在于无创通气加速病理生理恢复进程。通过快速改善氧合与通气功能,减轻炎症损伤,促进肺组织修复,患者临床症状缓解更快,影像学吸收更迅速。并发症减少主要归因于无创通气保留患者自主呼吸功能与气道防御机制。与有创机械通气相比,无创通气不建立人工气道,避免气管插管相关并发症如气管黏膜损伤、声带损伤、气管狭窄等。患者保留咳嗽反射与吞咽功能,痰液引流更充分,降低呼吸机相关性肺炎风险。面罩通气虽可能出现面部压伤、胃肠胀气等并发症,但发生率远低于气管插管并发症,且多为轻度可逆性改变[11]。此外,无创通气患者可间断进食饮水,维持营养摄入,有利于免疫功能恢复。早期干预的时机选择至关重要,本研究在入院24 h内启动无创通气,此时患者呼吸衰竭尚未发展至极重度,尚有一定代偿能力,通过及时呼吸支持可阻断病情向呼吸衰竭失代偿期进展,避免紧急气管插管[12]。本研究还存在以下局限性:
①本研究为单中心研究,样本量相对有限,可能影响结果的外部效度和普适性。②缺乏长期随访数据,未能评估无创通气早期干预对患者出院后再入院率、远期生存率及生活质量的影响。③研究对象局限于老年患者群体,结果外推至中青年患者时需谨慎。④未对不同病原体类型、肺炎严重程度分层进行亚组分析,可能掩盖了不同临床特征患者对无创通气的反应差异。未来需开展多中心、大样本、长期随访研究,进一步验证无创通气早期干预的疗效,并探索最佳适用人群及治疗时机。
综上所述,无创通气早期干预可显著改善老年社区获得性肺炎患者氧合功能、降低炎症反应水平,缩短住院时间,减少并发症。
[参考文献]
[1]贺彬婵,鲁亚洁,蔡雨辰,等.老年社区获得性肺炎治疗及预防研究进展[J].中国呼吸与危重监护杂志,2025,24(8):591-596.
[2]宋飞飞,杜春涛.老年社区获得性肺炎患者病原菌分布、影像学特点及并发呼吸衰竭的相关因素[J].中国防痨杂志,2025,47(S1):78-80.
[3]农凌波,余裕恒,张容,等.无创正压通气在重症加强治疗病房危重患者预氧合中的应用[J].中国呼吸与危重监护杂志,2021,20(1):17-21.
[4]中国医师协会急诊医师分会,中国医疗保健国际交流促进会急诊急救分会,国家卫生健康委员会能力建设与继续教育中心急诊学专家委员会.无创正压通气急诊临床实践专家共识(2018)[J].中国急救医学,2019,39(1):1-11.
[5]李永强,吴玉婷,张德明,等.支气管肺泡灌洗联合无创通气治疗老年吸入性肺炎合并呼吸衰竭的疗效及其对炎性因子的影响[J].中国老年学杂志,2021,41(15):3203-3206.
[6]中华医学会急诊医学分会,中国老年社区获得性肺炎急诊诊疗专家共识组.中国老年社区获得性肺炎急诊诊疗专家共识[J].中华急诊医学杂志,2023,32(10):1319-1327.
[7]卞红,俞萍,刘海英,等.廓清式节拍呼吸在慢性阻塞性肺疾病急性加重期首次使用无创通气患者中的应用[J].中国护理管理,2023,23(4):617-621.
[8]贾文婷,万秋风,徐思成,等.重症社区获得性肺炎高龄患者有创通气序贯无创通气的时机探讨[J].中华危重病急救医学,2020,32(3):324-329.
[9]吴思燕,张淼,陈碧,等.耐药病原体社区获得性肺炎的降钙素原水平及意义[J].科学技术与工程,2020,20(18):7199-7205.
[10]岳伟岗,蒋由飞,袁鹏,等.气道压力释放通气对急性呼吸窘迫综合征患者住院病死率影响的累积Meta分析[J].中国循证医学杂志,2023,23(5):517-521.
[11]王超平,黄秀丽,罗晓斌,等.经鼻高流量氧疗和无创机械通气在治疗新型冠状病毒肺炎所致急性呼吸窘迫综合征的比较研究[J].中国呼吸与危重监护杂志,2022,21(1):20-24.
[12]刘浩,董钊彤,杨阳,等.经鼻高流量氧疗对比无创机械通气对有创机械通气序贯疗效的Meta分析[J].中国呼吸与危重监护杂志,2022,21(11):773-781.










