慢性阻塞性肺疾病急性加重期合并呼吸衰竭患者有创机械通气撤机模式的对比论文
2026-04-18 11:11:17 来源: 作者:xuling
摘要:低水平PSV模式撤机效果优于T管模式,可提升AECOPD合并呼吸衰竭患者的撤机成功率、缩短撤机时间、降低再插管率及并发症风险,同时能维持呼吸力学与血气指标稳定。
[摘要]目的探讨慢性阻塞性肺疾病急性加重期(acute exacerbation of chronic obstructive pulmonary disease,AECOPD)合并Ⅱ型呼吸衰竭患者行有创机械通气(invasive mechanical ventilation,IMV)的最佳撤机模式,对比低水平压力支持通气(pressure support ventilation,PSV)与T管模式的撤机效果,为临床诊疗提供参考依据。方法随机选取2022年1月—2025年6月北京市昌平区医院收治的60例AECOPD合并Ⅱ型呼吸衰竭需行IMV治疗的患者为研究对象,采用不同撤机模式分为PSV组(30例)与T管组(30例)。PSV组采用低水平PSV模式撤机;T管组采用T管吸氧模式撤机。比较两组撤机相关指标、脱机时呼吸力学指标、脱机时血气分析指标、并发症发生情况。结果PSV组撤机成功率为93.33%(28/30),高于T管组的73.33%(22/30);PSV组脱机后48 h再插管率为6.67%(2/30),低于T管组的26.67%(8/30),差异均有统计学意义(χ2=4.320,4.320;P均<0.05)。PSV组平均撤机时间为(6.08±1.79)d,短于T管组的(9.91±1.91)d,差异有统计学意义(t=7.996,P<0.05)。PSV组脱机时呼吸频率、气道峰压均优于T管组,差异均有统计学意义(P均<0.05);两组潮气量比较,差异无统计学意义(P>0.05)。PSV组脱机时血气分析指标均优于T管组,差异均有统计学意义(P均<0.05)。PSV组脱机后7 d内并发症总发生率低于T管组,差异有统计学意义(P<0.05)。结论低水平PSV模式撤机效果优于T管模式,可提升AECOPD合并呼吸衰竭患者的撤机成功率、缩短撤机时间、降低再插管率及并发症风险,同时能维持呼吸力学与血气指标稳定。
[关键词]慢性阻塞性肺疾病急性加重期;呼吸衰竭;有创机械通气;撤机模式;压力支持通气
慢性阻塞性肺疾病(chronic obstructive pulmo-nary disease,COPD)是全球发病率和死亡率最高的疾病之一,以持续呼吸症状和气流受限为特征,由接触有毒颗粒或有害气体引起气道和肺泡异常所致[1]。其中慢性阻塞性肺疾病急性加重期(acute ex-acerbation of chronic obstructive pulmonary disease,AECOPD)是导致患者病情恶化、反复住院及死亡的主要原因,AECOPD患者常因气道阻塞加重、通气功能障碍引发Ⅱ型呼吸衰竭,此时有创机械通气(invasive mechanical ventilation,IMV)成为挽救患者生命的关键治疗手段,可有效改善通气与氧合,缓解呼吸肌疲劳[2]。但IMV时长需精准把控:过早撤机易致呼吸衰竭复发、再插管率升高;过久则增加呼吸机相关性肺炎、气道损伤风险,加重经济负担[3]。目前临床常用T管模式与压力支持通气(pressure support ventilation,PSV)两种撤机模式,前者操作简便但无呼吸支持,对呼吸肌要求高;后者通过适度压力辅助通气,可减少呼吸肌做功[4]。不过,两种模式在AECOPD合并呼吸衰竭患者中的效果争议仍存,缺乏统一标准。基于此,本研究对比低水平PSV与T管模式的撤机效果,旨在明确最佳撤机模式,为临床提供诊疗依据。
1资料与方法
1.1一般资料
随机选取2022年1月—2025年6月北京市昌平区医院收治的60例AECOPD合并Ⅱ型呼吸衰竭需行IMV治疗的患者为研究对象,采用不同撤机模式分为PSV组(30例)与T管组(30例)。PSV组男13例、女17例;年龄51~79岁,平均(66.28±7.53)岁;COPD病程5~15年,平均(9.61±2.46)年;机械通气时间2~5 d,平均(3.16±0.89)d;T管组男12例、女18例;年龄53~81岁,平均(68.54±8.25)岁;COPD病程4~14年,平均(9.40±2.21)年;机械通气时间2~6 d,平均(3.34±0.78)d。两组患者一般资料对比,差异均无统计学意义(P均>0.05),具有可比性。本研究经北京市昌平区医院伦理委员会审核批准(JYXYYSC-21-8)。患者家属对本研究均知情同意,且签署知情同意书。
1.2纳入与排除标准
纳入标准:符合中国慢性阻塞性肺疾病急性加重中西医诊治专家共识(2021)[5]中AECOPD诊断标准,且经肺功能检查确诊为COPD;符合《严重急性低氧性呼吸衰竭急诊治疗专家共识》[6]中Ⅱ型呼吸衰竭诊断标准,动脉血氧分压(arterial partial pres-sure of oxygen,PaO2)<60 mmHg、动脉血二氧化碳分压(arterial partial pressure of carbon dioxide,PaCO2)>50 mmHg;因呼吸衰竭需行IMV治疗,且机械通气时间≥24 h。
排除标准:合并严重心功能不全、急性心肌梗死者;存在严重肝肾功能衰竭、恶性肿瘤晚期者;气道狭窄、气管食管瘘等机械通气禁忌证者;精神障碍无法配合治疗者。
1.3治疗方法
两组患者均给予AECOPD基础治疗,具体措施如下。抗感染治疗:根据痰培养及药敏试验结果选用敏感抗生素,予以哌拉西林他唑巴坦钠(国药准字H20093318;规格:4.5 g/支)4.5 g静脉滴注,每8小时1次,疗程7~14 d。支气管扩张剂:予以沙丁胺醇(国药准字H19990233;规格:2.5 mL∶2.5 mg)2.5 mg联合异丙托溴铵0.5 mg,加入生理盐水2 mL雾化吸入,每6小时1次。糖皮质激素:予以甲泼尼龙琥珀酸钠(国药准字H20030727;规格:40 mg)40 mg静脉滴注,1次/d,疗程5~7 d。祛痰治疗:予以盐酸氨溴索注射液(国药准字H20173200;规格:4 mL∶30 mg)30 mg静脉滴注,2次/d。营养支持:优先给予肠内营养,目标热量为25~30 kcal/(kg·d)、蛋白质摄入量为1.2~1.5 g/(kg·d);若肠内营养不耐受,则予以肠外营养补充。循环支持:根据患者血压、心率等生命体征变化,动态调整循环支持方案。
1.3.1 PSV组(低水平PSV模式撤机)当患者符合撤机筛查标准[意识清楚、血流动力学稳定、感染控制、吸入氧浓度(fraction of inspired oxygen,FiO2)≤0.5且呼气末正压通气(positive end-expiratory pres⁃sure,PEEP)≤5 cmH2O]时,启动PSV模式进行撤机。初始参数设置如下:压力支持水平为8~10 cmH2O,FiO2维持在0.4~0.5,PEEP设定为3~5 cmH2O。撤机过程中,每小时监测患者呼吸频率、潮气量、气道峰压及血气分析指标,并根据指标动态调整压力支持水平:若呼吸频率>25次/min或PaO2较基础值升高>10 mmHg,则将压力支持水平提高2 cmH2O;若呼吸频率<18次/min且PaCO2稳定,则将压力支持水平降低2 cmH2O,最终使压力支持水平维持在4~6 cmH2O。当患者在当前压力支持水平下稳定维持4 h,并同时满足以下脱机标准时,予以脱机:①呼吸频率12~24次/min;②潮气量≥5 mL/kg;③PaO2≥60 mmHg(FiO2≤0.5);④无呼吸困难、烦躁等呼吸窘迫表现。
1.3.2 T管组(T管吸氧模式撤机)当患者达到上述撤机筛查标准后,切换为T管吸氧模式进行撤机。将T管一端连接气管插管,另一端连接氧气源,氧流量设定为5~8 L/min,维持FiO2在0.4~0.5。撤机过程中,每30分钟监测患者呼吸频率、潮气量及血气分析指标,并密切观察有无呼吸窘迫表现(如鼻翼扇动、三凹征、烦躁不安)。若观察30~120 min内患者满足上述脱机标准且无呼吸窘迫征象,则予以脱机;若出现呼吸频率>30次/min、PaCO2>60 mmHg或PaO2<55 mmHg,则立即终止T管试验,恢复原机械通气模式。
1.4观察指标
(1)撤机相关指标:记录两组患者撤机成功率(脱机后48h内无需重新插管定义为成功)、平均撤机时间(从启动撤机模式至成功脱机的时间)及脱机后48 h再插管率。其中,再插管指脱机后48 h内出现以下任一情况且经吸氧等对症处理无明显缓解,需重新行气管插管:①呼吸窘迫表现(如明显呼吸困难、鼻翼扇动、三凹征、烦躁不安等);②氧合障碍[PaO2≤55 mmHg或经皮血氧饱和度(pulse oxygen saturation,SpO2)持续<90%];③通气异常[PaCO2>60 mmHg、pH<7.30或呼吸频率(respiratory rate,RR)>35次/min];④气道保护功能失效或循环/意识状态不稳定。撤机成功率=(撤机成功例数/总例数)×100%;脱机后48 h再插管率=(脱机后48 h再插管例数/总例数)×100%。
(2)脱机时呼吸力学指标:脱机时采用呼吸机自带监测系统记录RR、气道峰压、潮气量。
(3)脱机时血气分析指标:脱机时采集动脉血,使用血气分析仪检测PaO2、PaCO2。
(4)并发症发生情况:记录两组患者脱机后7 d内并发症发生率,包括:①呼吸机相关性肺炎(脱机后7 d内出现发热(体温≥38.0℃)、脓性气道分泌物、胸部影像学提示新发炎症浸润影,且白细胞计数>10×109/L或<4×109/L);②气道损伤(脱机后出现气道黏膜出血、水肿,或喉镜检查提示气道黏膜糜烂、溃疡)。并发症发生率=(发生并发症例数/总例数)×100%。
1.5统计方法
采用SPSS 26.0统计学软件处理数据,撤机相关指标、脱机时呼吸力学指标、脱机时血气分析指标为计量资料数据,经Shapiro-Wilk检验符合正态分布,以(±s)表示,组间比较行两独立样本t检验,组内比较行配对样本t检验;并发症发生情况为计数资料,以例数(n)和率(%)表示,组间比较行χ2检验。P<0.05为差异有统计学意义。
2结果
2.1两组患者撤机相关指标比较
PSV组撤机成功率高于T管组、脱机后48 h再插管率低于T管组,差异均有统计学意义(P均<0.05)。见表1。PSV组平均撤机时间为(6.08±1.79)d,短于T管组的(9.91±1.91)d,差异有统计学意义(t=7.996,P<0.05)。
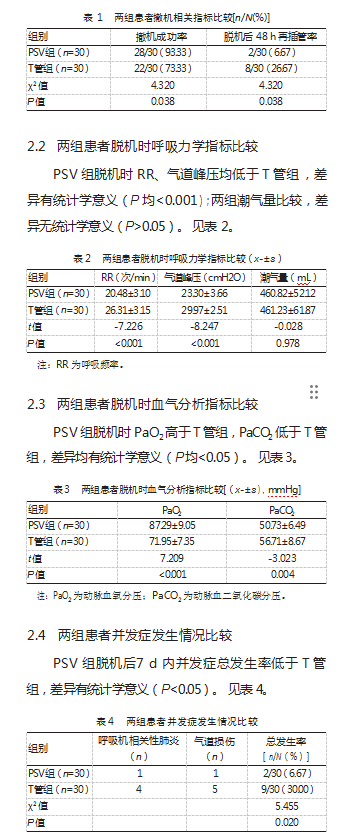
3讨论
AECOPD合并呼吸衰竭患者接受IMV治疗的核心目标,在于改善通气与氧合功能的同时,尽早实现安全脱机,减少机械通气相关并发症。撤机失败多由呼吸肌疲劳、通气功能不全及氧合障碍所致,而撤机模式直接影响呼吸肌功能的恢复与通气稳定性[7]。T管模式虽能直接评估自主呼吸能力,但缺乏呼吸支持,对于存在气道阻塞、呼吸肌储备较差的AECOPD患者而言,易因呼吸负荷骤增导致撤机失败[8];低水平PSV模式则通过双重机制发挥优势:一方面以4~6 cmH2O的压力支持抵消气管插管与气道阻力,减少呼吸肌做功、延缓疲劳,为呼吸肌恢复争取时间;另一方面维持适当的气道压力,防止呼气末气道塌陷、改善肺顺应性,同时避免过高压力引发的过度通气或气压伤。通过平缓的压力支持调节,低水平PSV模式可使患者胸腔内压维持在相对稳定的范围,相较于T管模式下自主呼吸时胸腔内压的剧烈波动,其对循环系统的影响显著更小,尤其适合AECOPD患者中常见的合并心功能不全群体。该模式患者耐受性更高,且可根据呼吸指标动态调整支持水平,适配AECOPD患者的病情异质性[9]。
PSV组的撤机成功率(93.33%)、48 h再插管率(6.67%)均优于T管组的73.33%、26.67%,撤机时间(6.08±1.79)h短于T管组(9.91±1.91)h(P均<0.05)。从临床角度分析,低水平PSV模式通过持续提供适度压力支持,帮助患者克服气道阻力、减轻呼吸肌负荷,避免了T管模式下呼吸肌突然承受全部呼吸负荷的情况;同时因胸腔内压变化较小,对循环系统干扰较少,即使是合并心功能不全的患者,也能在撤机过程中维持相对稳定的血流动力学状态,减少因循环波动诱发或加重心功能不全的风险,进而降低呼吸衰竭复发与再插管概率,提高撤机成功率并缩短撤机时间。这一结果与相关研究结论一致,验证了低水平PSV模式的可靠性[10]。
PSV组RR、气道峰压低于T管组(P均<0.05),潮气量比较,差异无统计学意义(P>0.05)。这一结果提示,低水平PSV模式可有效降低患者呼吸频率,减少呼吸肌做功,同时通过控制气道峰压避免气道损伤,而两组潮气量无差异说明两种模式均能满足患者基础通气需求,但PSV模式在呼吸力学稳定性方面更具优势[11]。临床价值在于低频率减肌疲劳,低峰压降气压伤风险,适配AECOPD患者气道脆弱特点。PSV组PaO2高于T管组PaCO2低于T管组(P均<0.05)。从病理生理机制来看,AECOPD患者存在气道阻塞,T管模式下患者自主呼吸需克服较高气道阻力,易导致通气不足、CO2潴留;而低水平PSV可辅助通气,改善肺通气/血流比例,提高氧合效率,同时促进CO2排出,因此血气指标更优。PSV组并发症总发生率低于T管组(P<0.05)。PSV组撤机时间短、再插管率低,减少了气管插管对气道黏膜的刺激,同时缩短了机械通气时间,降低了呼吸机相关性肺炎的发生风险;而T管组再插管率高,反复插管易损伤气道黏膜,且延长机械通气时间会增加感染概率[12-13]。
本研究为单中心回顾性研究,样本量仅60例,纳入人群存在局限,研究结论外推性受限;观察期仅7 d,未随访长期预后,难以反映远期影响。未来将开展多中心前瞻性研究,扩大样本量并拓宽纳入人群范围,减少选择偏倚;延长随访至30~90 d,提升结论可靠性。
综上所述,对于AECOPD合并呼吸衰竭需接受IMV治疗的患者,采用PSV模式撤机的效果优于T管模式。该模式可显著提高撤机成功率、缩短撤机时间、降低再插管率及并发症发生率,同时能更好地维持呼吸力学稳定与血气平衡。此外,由于其胸腔内压变化较小、对循环系统影响轻微,对合并心功能不全的患者耐受性更高,适用场景更为广泛,符合临床实际需求,为AECOPD合并呼吸衰竭患者的撤机治疗提供了更优选择。
[参考文献]
[1]陈亚红.2021年GOLD慢性阻塞性肺疾病诊断、治疗及预防全球策略解读[J/CD].中国医学前沿杂志(电子版),2021,13(1):16-37.
[2]陈敏,王海燕.慢性阻塞性肺疾典,隆寰宇,张丛溪,等.2025年GO病急性加重期患者撤机拔管失败的风险因素及护理对策研究进展[J].基层医学论坛,2023,27(21):117-120.
[3]游昌强.慢性阻塞性肺疾病急性加重期呼吸衰竭有创机械通气撤机时机影响因素分析[J].中国医疗器械信息,2023,29(19):131-133.
[4]冯梦龙,廖雪丽,朱妮,等.T管与压力支持通气影响脱机患者结局的Meta分析[J].海南医学,2020,31(10):1327-1331.
[5]国家卫生健康委员会急诊医学质控中心,中华医学会急诊医学分会,中国医师协会急诊医师分会,等.中国慢性阻塞性肺疾病急性加重中西医诊治专家共识(2021)[J].中华危重病急救医学,2021,33(11):1281-1290.
[6]严重急性低氧性呼吸衰竭急诊治疗专家共识组.严重急性低氧性呼吸衰竭急诊治疗专家共识[J].中华急诊医学杂志,2018,27(8):844-849.
[7]赵青,李宏庆.有创机械通气治疗AECOPD合并呼吸衰竭患者撤机失败的影响因素分析[J].广州医科大学学报,2024,52(3):25-30.
[8]梁慧娟,孟选婧,邓火红.慢性阻塞性肺疾病急性加重期患者有创呼吸机辅助通气撤机失败的原因分析[J].中国民康医学,2021,33(5):114-116,120.
[9]王诗雅,蒋振杰,张宝珠,等.低水平辅助通气与T管法对机械通气患者撤机时呼吸力学的影响比较[J].中华危重病急救医学,2021,33(6):697-701.
[10]孟超,范志强,佟庆,等.两种SBT模式下CORE指数及RSBI值对ICU患者脱机成功的预测价值[J].西部医学,2021,33(1):124-129.
[11]哈斯木江·买买提依明,巴特尔,郑清华.有创机械通气不同实施时机对慢性阻塞性肺疾病急性发作合并重度呼吸衰竭患者治疗疗效的影响研究[J/CD].转化医学电子杂志,2016,3(7):56-57.
[12]韩沙沙,翟乃亮,许玲,等.不同时机行有创机械通气治疗慢阻肺急性加重合并重度呼吸衰竭患者的效果[J].大医生,2019,4(4):131-133.
[13]邱伟群,陈东锋,许为钊,等.不同时机有创机械通气治疗慢阻肺急性加重合并重度呼吸衰竭临床比较[J].医药前沿,2020,10(6):96-98.










