新生儿高胆红素血症蓝光照射治疗患儿疗效不佳的影响因素论文
2026-03-19 11:29:04 来源: 作者:xuling
摘要:合并新生儿溶血症、连续性蓝光照射、HCT<40%、TRF<10μmol/L等均为NHB蓝光照射治疗患儿疗效不佳的危险因素。
【摘要】目的:分析新生儿高胆红素血症(NHB)蓝光照射治疗患儿疗效不佳的影响因素。方法:选取2022—2023年该院收治的113例NHB患儿进行横断面研究,收集一般资料,统计NHB患儿蓝光照射治疗效果,并依据治疗效果将其分为疗效不佳组和疗效良好组,比较两组基线资料,采用Logistic回归分析NHB蓝光照射治疗患儿疗效不佳的影响因素。结果:113例NHB蓝光照射治疗患儿中,疗效不佳有46例,发生率为40.71%;疗效不佳组合并新生儿溶血症、连续性蓝光照射、血细胞比容(HCT)<40%、转铁蛋白(TRF)<10μmol/L等占比均高于疗效良好组,差异有统计学意义(P<0.05);Logistic回归分析结果显示,合并新生儿溶血症、连续性蓝光照射、HCT<40%、TRF<10μmol/L等均为NHB蓝光照射治疗患儿疗效不佳的危险因素(OR>1,P<0.05)。结论:合并新生儿溶血症、连续性蓝光照射、HCT<40%、TRF<10μmol/L等均为NHB蓝光照射治疗患儿疗效不佳的危险因素。
【关键词】新生儿高胆红素血症;蓝光照射;疗效不佳;影响因素
新生儿高胆红素血症(NHB)表现为皮肤、巩膜黄染,若未及时治疗,可导致脑损伤[1-2]。临床通常将蓝光照射作为治疗NHB患儿的首选方法,但部分患儿治疗效果不佳[3-4]。本文分析NHB蓝光照射治疗患儿疗效不佳的影响因素。
1资料与方法
1.1一般资料选取2022—2023年本院收治的113例NHB患儿进行横断面研究。纳入标准:符合《新生儿高胆红素血症诊断和治疗专家共识》中相关诊断标准[5];无蓝光照射禁忌证;日龄1~15d;临床资料完整。排除标准:合并重要脏器功能不全;合并恶性肿瘤;合并先天性代谢缺陷;合并遗传性疾病。
1.2方法
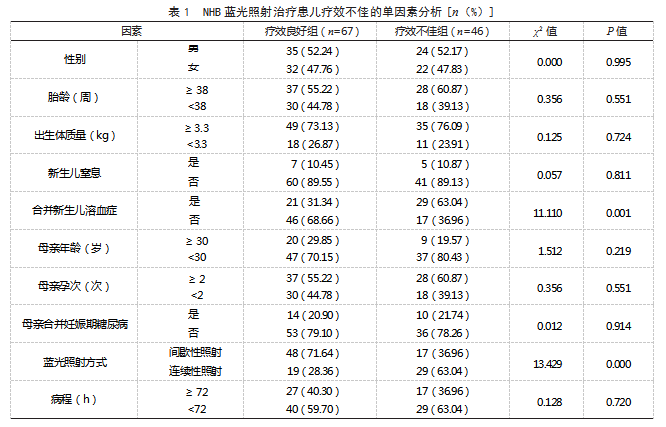
1.2.1资料收集采用本院病历系统收集一般资料,包括性别、胎龄(≥38周、<38周)、出生体质量(≥3.3 kg、<3.3 kg)、母亲年龄(≥30岁、<30岁)、母亲孕次(≥2次、<2次)、母亲合并妊娠期糖尿病(是、否)、蓝光照射方式(间歇性照射、连续性照射)、合并新生儿溶血症(是、否)、病程(≥72 h、<72 h)。
1.2.2实验室指标检测治疗前,抽取患儿静脉血3 mL,以3000 r/min、离心半径8 cm,离心10 min,取上层血清,采用全自动生化分析仪测定血细胞比容(HCT)、血红蛋白(Hb)水平,采用酶联免疫吸附法测定血清γ-谷氨酰转移酶(GGT)、转铁蛋白(TRF)水平。
1.2.3窒息情况评估采用Apgar评分,从肤色、脉搏、刺激反应、肌张力及呼吸等5个方面评估,总分0~10分;其中8~10分为无窒息,0~7分为有窒息。
1.2.4疗效判定标准疗效良好:NHB患儿全身黄染消退≥60%,血清总胆红素(TBIL)水平降至正常范围或较治疗前下降≥50%;疗效不佳:NHB患儿全身黄染消退<60%,TBIL水平较治疗前下降<50%。
1.3观察指标(1)统计NHB患儿蓝光照射治疗效果。(2)NHB蓝光照射治疗患儿疗效不佳的单因素分析。(3)NHB蓝光照射治疗患儿疗效不佳的Logistic回归分析。
1.4统计学方法采用SPSS 25.0统计学软件处理数据,计数资料以率(%)表示,采用χ2检验,多因素分析采用Logistic回归分析,以P<0.05为差异有统计学意义。
2结果
2.1 NHB患儿蓝光照射治疗效果113例NHB蓝光照射治疗患儿中,疗效不佳有46例,发生率为40.71%,纳入疗效不佳组,其余纳入疗效良好组。
2.2 NHB蓝光照射治疗患儿疗效不佳的单因素分析两组性别、胎龄、出生体质量、新生儿窒息、母亲年龄、母亲孕次、母亲合并妊娠期糖尿病、病程、GGT水平、Hb水平等比较,差异均无统计学意义(P>0.05);疗效不佳组合并新生儿溶血症、连续性蓝光照射、HCT<40%、TRF<10μmol/L等占比均高于疗效良好组,差异有统计学意义(P<0.05)。见表1。
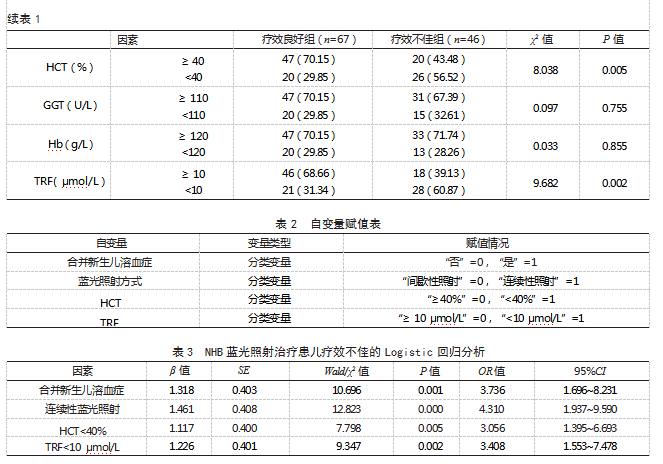
2.3 NHB蓝光照射治疗患儿疗效不佳的Logistic回归分析将NHB患儿蓝光照射治疗效果作为因变量(疗效不佳=1,疗效良好=0),将表1中P<0.05的因素作为自变量,赋值见表2;Logistic回归分析结果显示,合并新生儿溶血症、连续性蓝光照射、HCT<40%、TRF<10μmol/L等均为NHB蓝光照射治疗患儿疗效不佳的危险因素(OR>1,P<0.05)。见表3。
3讨论
已知蓝光照射疗法适用于新生儿黄疸、NHB等多种疾病,可加快胆红素代谢,改善黄染症状[6-7]。本研究结果显示,113例NHB蓝光照射治疗患儿中,疗效不佳有46例,发生率为40.71%。提示NHB蓝光照射治疗患儿疗效不佳的风险较高。
本研究Logistic回归分析结果显示,合并新生儿溶血症、连续性蓝光照射、HCT<40%、TRF<10μmol/L等均为NHB蓝光照射治疗患儿疗效不佳的危险因素。分析原因:(1)合并新生儿溶血症。新生儿溶血症会导致大量红细胞破坏,致使胆红素生成速度超过肝脏处理能力,即使进行蓝光照射,胆红素仍可能持续升高,影响治疗效果[8-9]。(2)连续性蓝光照射。蓝光照射治疗的初始阶段,胆红素可经胆汁和尿液排出,但随着治疗时间延长,光疗对深层组织胆红素的清除效率会逐渐降低[10-11],同时长期照射可导致皮肤角质层增厚或色素沉着,减小蓝光穿透深度,使胆红素下降速率逐渐减缓,从而影响治疗效果[12]。(3)HCT<40%。低HCT水平意味着血液携氧能力下降,可导致肝脏缺氧,严重损害肝细胞的能量代谢和酶活性,导致其处理胆红素的能力下降,从而影响治疗效果。(4)TRF<10μmol/L。TRF水平过低可导致胆红素与白蛋白结合减少,增加游离胆红素,且蓝光照射治疗对游离胆红素的转化效率较低,从而影响治疗效果[13]。
综上所述,合并新生儿溶血症、连续性蓝光照射、HCT<40%、TRF<10μmol/L等均为NHB蓝光照射治疗患儿疗效不佳的危险因素。
参考文献
[1]贲友凤,顾融融,袁伯稳.布拉酵母菌联合白蛋白及LED蓝光间歇照射治疗新生儿高胆红素血症的效果[J].肝脏,2021,26(3):318-320.
[2]徐双双,方杏香,王素萍.小儿推拿联合蓝光照射治疗新生儿高胆红素血症临床研究[J].新中医,2021,53(16):167-170.
[3]刘丽丽,吕蓉蓉.蓝光照射联合益生菌对新生儿高胆红素血症的治疗效果[J].湖南师范大学学报(医学版),2020,17(4):153-156.
[4]张恺耘,刘子源,常艳美,等.新生儿期不同月龄屈光发育的特征及间接接触蓝光照射对屈光发育影响的临床研究[J].中华眼科医学杂志(电子版),2022,12(1):18-23.
[5]中华医学会儿科学分会新生儿学组,《中华儿科杂志》编辑委员会.新生儿高胆红素血症诊断和治疗专家共识[J].中华儿科杂志,2014,52(10):745-748.
[6]张晓,孟琼,游楚明,等.蓝光间歇照射辅助三联法在新生儿高胆红素血症中的应用及对听觉传导通路的影响[J].武汉大学学报(医学版),2022,43(1):139-142.
[7]陆美健,吴燕英,刘泳娜.鸟巢式护理对新生儿高胆红素血症蓝光照射治疗效果的影响[J].齐鲁护理杂志,2021,27(1):74-76.
[8]赵丽菲.蓝光治疗对新生儿黄疸的临床治疗效果及其治疗后反弹的影响因素分析[J].中国实用医药,2024,19(16):60-62.
[9]刘龙宾,唐丽霞,林新祝,等.换血疗法治疗新生儿高胆红素血症的疗效及对患儿胆红素水平的影响[J].中国妇幼保健,2022,37(12):2190-2193.
[10]王向平,陈占芳.持续及间歇蓝光照射治疗新生儿高胆红素血症疗效观察[J].中国药物与临床,2021,21(11):1932-1934.
[11]康莺歌,郭晓鹤,张原景.不同方式蓝光照射联合茵栀黄对新生儿高胆红素血症临床疗效和不良反应的比较[J].医药论坛杂志,2020,41(4):145-148.
[12]宋玖珊,罗程,梁琨.不同蓝光治疗模式对新生儿高胆红素血症疗效的Meta分析[J].中国儿童保健杂志,2020,28(3):299-303.
[13]王凌燕,杨晓丛,李云芳,等.早产黄疸患儿血清γ-GT、TRF、ALB水平及与蓝光治疗效果的关系研究[J].标记免疫分析与临床,2023,30(11):1879-1884.










