晚期早产儿发生新生儿呼吸窘迫综合征的影响因素论文
2026-03-19 10:53:11 来源: 作者:xuling
摘要:胎龄34~34+6周、出生体质量<2500 g、剖宫产、新生儿低血糖、孕母年龄≥35岁均为晚期早产儿发生NRDS的危险因素。
【摘要】目的:分析晚期早产儿发生新生儿呼吸窘迫综合征(NRDS)的影响因素。方法:回顾性分析2022年8月至2025年8月该院收治的175例晚期早产儿的临床资料,根据是否发生NRDS将其分为发生组和未发生组,统计两组基线资料,采用Logistic回归分析晚期早产儿发生NRDS的影响因素。结果:175例晚期早产儿中,71例发生NRDS,发生率为40.57%;发生组胎龄34~34+6周、出生体质量<2500 g、剖宫产、新生儿低血糖、孕母妊娠期糖尿病、孕母分娩前体质量指数≥24 kg/m2、孕母年龄≥35岁占比均高于未发生组,差异有统计学意义(P<0.05);两组性别、胎盘早剥、受孕方式、胎位异常、孕母流产史、孕母产次、孕母妊娠期高血压、孕母生殖道感染比较,差异均无统计学意义(P>0.05);Logistic回归分析结果显示,胎龄34~34+6周、出生体质量<2500 g、剖宫产、新生儿低血糖、孕母年龄≥35岁均为晚期早产儿发生NRDS的危险因素(OR>1,P<0.05)。结论:胎龄34~34+6周、出生体质量<2500 g、剖宫产、新生儿低血糖、孕母年龄≥35岁均为晚期早产儿发生NRDS的危险因素。
【关键词】晚期早产儿;新生儿呼吸窘迫综合征;影响因素
晚期早产儿是指胎龄介于34~36+6周的新生儿,与早、中期早产儿相比,其各器官发育相对成熟,但仍易发生较多新生儿疾病[1]。新生儿呼吸窘迫综合征(NRDS)是新生儿较常见的疾病,由肺表面活性物质缺乏,导致肺不张、通气换气功能障碍[2]。患儿病情进展迅速,增加支气管肺发育不良、肺动脉高压、神经系统发育异常等后遗症发生风险,加重家庭负担。但NRDS症状及体征缺乏特异性,不易与其他呼吸系统疾病鉴别,早期诊断存在困难[3]。本文分析晚期早产儿发生NRDS的影响因素。
1资料与方法
1.1一般资料回顾性分析2022年8月至2025年8月本院收治的175例晚期早产儿的临床资料。纳入标准:胎龄34~36+6周;出生后1 h内入院;临床资料完整。排除标准:合并先天性心脏病、肺发育畸形等疾病;新生儿窒息;胎膜早破≥18h。
1.2方法(1)基线资料收集:通过医院电子病历系统收集患儿和孕母的基线资料,包括胎龄、出生体质量、性别、分娩方式、新生儿低血糖、胎盘早剥、受孕方式、胎位异常、孕母妊娠期糖尿病、孕母分娩前体质量指数(BMI)、孕母年龄、孕母流产史、孕母产次、孕母妊娠期高血压、孕母生殖道感染情况。(2)NRDS判定:参照《实用新生儿学(第5版)》中的诊断标准[4],新生儿出生后出现进行性呼吸困难,伴有低氧血症,胸部X线检查显示双肺野透亮度降低,呈毛玻璃样改变,见支气管充气征,判定为NRDS,纳入发生组,其余纳入未发生组。
1.3观察指标(1)晚期早产儿NRDS发生情况。(2)晚期早产儿发生NRDS的单因素分析。(3)晚期早产儿发生NRDS的Logistic回归分析。
1.4统计学方法应用SPSS 26.0软件进行统计学分析,计量资料以(x—±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,影响因素分析采用Logistic回归分析,以P<0.05为差异有统计学意义。
2结果
2.1晚期早产儿NRDS发生情况175例晚期早产儿中,71例发生NRDS,发生率为40.57%。
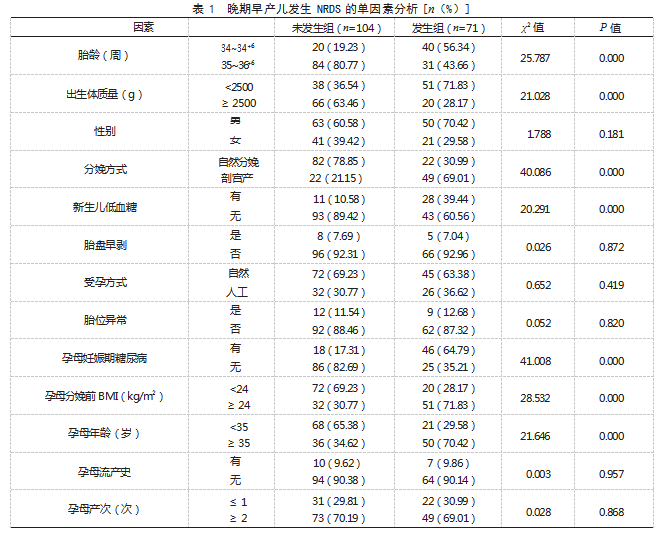
2.2晚期早产儿发生NRDS的单因素分析发生组胎龄34~34+6周、出生体质量<2500 g、剖宫产、新生儿低血糖、孕母妊娠期糖尿病、孕母分娩前BMI≥24 kg/m2、孕母年龄≥35岁占比均高于未发生组,差异有统计学意义(P<0.05);两组性别、胎盘早剥、受孕方式、胎位异常、孕母流产史、孕母产次、孕母妊娠期高血压、孕母生殖道感染比较,差异均无统计学意义(P>0.05)。见表1。
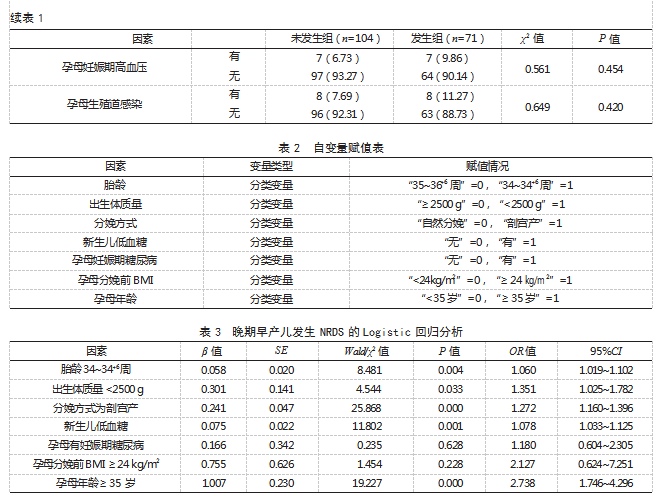
2.3晚期早产儿发生NRDS的Logistic回归分析将晚期早产儿是否发生NRDS作为因变量(未发生=0,发生=1),将表1中P<0.05的因素作为自变量,赋值见表2。Logistic回归分析结果显示,胎龄34~34+6周、出生体质量<2500 g、剖宫产、新生儿低血糖、孕母年龄≥35岁均为晚期早产儿发生NRDS的危险因素(OR>1,P<0.05)。见表3。
3讨论
本研究结果显示,175例晚期早产儿中,71例发生NRDS,发生率为40.57%。提示晚期早产儿发生NRDS的风险较高,因此有必要探讨其发生NRDS的危险因素,以期为早期识别与精准干预提供依据。
本研究Logistic回归分析结果显示,胎龄34~34+6周、出生体质量<2500 g、剖宫产、新生儿低血糖、孕母年龄≥35岁均为晚期早产儿发生NRDS的危险因素。分析原因:(1)胎龄34~34+6周。肺发育成熟度与胎龄直接相关,肺表面活性物质从妊娠24~28周开始分泌,32~34周进入快速分泌期,35周后达到稳定状态[5]。34~34+6周处于肺成熟度的“过渡阶段”,肺泡Ⅱ型上皮细胞数量仍不足,肺表面活性物质蛋白表达水平仅为足月儿的60%~70%,且卵磷脂与鞘磷脂比值尚未达到1.5的成熟标准,导致肺泡表面张力调节能力较弱,易在出生后出现肺泡塌陷,引发NRDS[6]。(2)出生体质量<2500 g。低体质量早产儿宫内生长受限,会出现肺实质发育不良、肺泡数量减少、气体交换面积不足,且肺血管床发育滞后,易引发通气/血流比例失衡[7];且其能量储备不足,出生后应激状态下难以维持肺表面活性物质的合成与分泌,增加NRDS发生风险[8]。(3)分娩方式为剖宫产。这一结果与文献报道相似[9]。阴道分娩过程中,胎儿胸部受到规律而有力的挤压,可排出肺泡内液体,促进出生后肺的充气和扩张。剖宫产胎儿缺失这一过程,易发生湿肺,加之早产儿肺表面活性物质不足,易进一步发展为NRDS[10]。(4)新生儿低血糖。新生儿大脑代谢旺盛,其能量供应几乎完全依赖血糖。低血糖会使脑细胞能量代谢障碍,功能受损,出现呼吸中枢抑制,导致肺泡通气量减少,加重低氧血症和二氧化碳潴留,从而引发NRDS;且低血糖会引发强烈的生理应激反应,激活机体代偿机制,增高肺血管阻力,加重肺负担[11]。(5)孕母年龄≥35岁。随着年龄的增长,母体血管内皮功能、子宫胎盘灌注能力逐渐下降,导致胎盘储备功能降低,增加胎儿生长受限和慢性缺氧风险,影响胎儿肺发育,进而增加NRDS发生风险。此外,高BMI常伴随胰岛素抵抗、慢性炎症状态和血脂异常,会损害胎盘功能,并增加妊娠期糖尿病发生风险[12]。而母体高血糖会导致胎儿胰岛素分泌增加,而胰岛素可拮抗糖皮质激素的促肺成熟作用,直接导致肺泡Ⅱ型细胞发育迟缓,增加NRDS发生风险[12]。但孕母分娩前BMI≥24 kg/m2、孕母妊娠期糖尿病均不是晚期早产儿发生NRDS的危险因素,这可能与本研究选取的样本量较少有关,结果可能存在偏移,后续有待扩大样本量,开展深入研究予以印证。
综上所述,胎龄34~34+6周、出生体质量<2500 g、剖宫产、新生儿低血糖、孕母年龄≥35岁均为晚期早产儿发生NRDS的危险因素。
参考文献
[1]张沂洁,朱燕,陈超.早产儿发生率及变化趋势[J].中华新生儿科杂志,2021,36(4):74-77.
[2]SWEET D G,CARNIELLI V P,GREISEN G,et al.European Consensus Guidelines on the Management of Respiratory Distress Syndrome:2022 Update[J].Neonatology,2023,120(1):3-23.
[3]张丽娜,罗庆花,曹希,等.新生儿呼吸窘迫综合征呼吸支持治疗的研究进展[J].医学综述,2023,29(18):3679-3683.
[4]邵肖梅,叶鸿瑁,丘小汕.实用新生儿学[M].5版.北京:人民卫生出版社,2019:20-23.
[5]姚华莉,邢丽云,朱晓芳.441例新生儿呼吸窘迫综合征临床特征及影响因素分析[J].中国妇幼保健,2023,38(17):3312-3315.
[6]刘丛会,康会玲,王茹.新生儿呼吸窘迫综合征的流行特征及影响因素分析[J].华南预防医学,2025,51(5):574-577.
[7]BI Y,YU W,BIAN W,et al.Metabolic and Microbial Dysregulation in Preterm Infants with Neonatal Respiratory Distress Syndrome:An Early Developmental Perspective[J].J Proteome Res,2024,23(8):3460-3468.
[8]杨丽莉,卢敏凤.新生儿急性呼吸窘迫综合征的影响因素分析[J].中国妇幼保健,2022,37(3):521-524.
[9]中国新生儿急性呼吸窘迫综合征研究协作组.基于蒙特勒标准诊断新生儿急性呼吸窘迫综合征多中心横断面调查和影响因素分析[J].中国循证儿科杂志,2018,13(1):70-74.
[10]刘凌,薛丽丽,江余明,等.极低出生体质量儿呼吸窘迫综合征的影响因素分析[J].中国现代医生,2023,61(6):22-25.
[11]黄文娟,唐勤坤,韦桂秀,等.新生儿呼吸窘迫综合征的影响因素分析[J].健康之家,2024,(14):95-97.
[12]赵侠,刘文强,徐艳,等.新生儿急性呼吸窘迫综合征病情严重程度的影响因素及列线图预测模型构建与评价[J].现代生物医学进展,2024,24(23):4506-4509.










