剖宫产产妇发生产后抑郁的影响因素论文
2026-03-18 16:59:58 来源: 作者:xuling
摘要:产妇类型为初产妇、计划外妊娠、喂养方式为人工喂养、新生儿体质量<2500 g、SSRS评分<20分等均为剖宫产产妇发生产后抑郁的危险因素。
【摘要】目的:分析剖宫产产妇发生产后抑郁的影响因素。方法:回顾性分析2022年6月至2024年6月该院收治的356例剖宫产产妇的临床资料,统计剖宫产产妇产后抑郁发生情况,采用Logistic回归分析剖宫产产妇发生产后抑郁的影响因素。结果:356例剖宫产产妇中,发生产后抑郁52例,发生率为14.61%,设为发生组,其余设为未发生组;发生组产妇类型为初产妇、计划外妊娠、喂养方式为人工喂养、新生儿体质量<2500 g、社会支持评定量表(SSRS)评分<20分等占比均高于未发生组,差异有统计学意义(P<0.05);Logistic回归分析结果显示,产妇类型为初产妇、计划外妊娠、喂养方式为人工喂养、新生儿体质量<2500 g、SSRS评分<20分等均为剖宫产产妇发生产后抑郁的危险因素(OR>1,P<0.05)。结论:产妇类型为初产妇、计划外妊娠、喂养方式为人工喂养、新生儿体质量<2500 g、SSRS评分<20分等均为剖宫产产妇发生产后抑郁的危险因素。
【关键词】剖宫产;产后抑郁;影响因素
剖宫产产妇因经历手术创伤,易引发较强的应激创伤事件,增加产后抑郁发生风险[1]。产后抑郁若不及时干预,可导致亲子关系紧张,严重威胁产妇及新生儿的生命质量[2]。因此,分析剖宫产产妇发生产后抑郁的危险因素,并依此进行针对性干预,可为早期防治产后抑郁提供科学依据。本文分析剖宫产产妇发生产后抑郁的影响因素。
1资料与方法
1.1一般资料回顾性分析2022年6月至2024年6月本院收治的356例剖宫产产妇的临床资料。纳入标准:接受剖宫产;单胎妊娠,自然受孕;在本院进行产前检查及分娩;依从性良好,沟通、读写能力正常。排除标准:存在丧偶、家属意外等孕期不良事件;存在死产、死胎等不良妊娠史;合并精神疾病;肢体残疾;产后母婴分离;合并严重妊娠期疾病;近1年有自杀行为;产前已存在抑郁。其中年龄20~41岁,平均(29.43±4.81)岁;孕周39~42周,平均(39.65±0.47)周。
1.2方法收集产妇一般资料,包括年龄、孕周、孕前体质量指数(BMI)、文化程度、产妇类型、计划外妊娠、喂养方式、新生儿体质量、社会支持水平、家庭人均月收入、居住地、妊娠期间工作量情况、婚姻状况、家庭类型[核心家庭(由一对已婚夫妇及其未婚子女组成的家庭)、主干家庭(父母与一对已婚子女及其孩子组成的家庭)、联合家庭(父母和多对已婚子女及其孩子组成的家庭)、重组家庭(夫妻一方或双方曾有过婚姻经历,并带着前次婚姻子女重新组建的家庭)、其他]。
采用社会支持评定量表(SSRS)[3]评估社会支持水平,包括客观支持、主观支持、对社会支持的利用度等3个维度,总分8~44分,得分越高,社会支持度越好,评分<20分为低支持。
剖宫产产妇产后抑郁判定:于产后6周时,使用爱丁堡产后抑郁量表(EPDS)评估[4],总分0~30分,得分越高,抑郁情绪越严重,EPDS评分≥9分存在产后抑郁。
1.3观察指标(1)统计剖宫产产妇产后抑郁发生情况。(2)剖宫产产妇发生产后抑郁的单因素分析。(3)剖宫产产妇发生产后抑郁的Logistic回归分析。
1.4统计学方法采用SPSS 20.0统计软件处理数据,计量资料以(x—±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,多因素分析采用Logistic回归分析,以P<0.05为差异有统计学意义。
2结果
2.1剖宫产产妇产后抑郁发生情况356例剖宫产产妇中,发生产后抑郁52例,发生率为14.61%,设为发生组,其余设为未发生组。
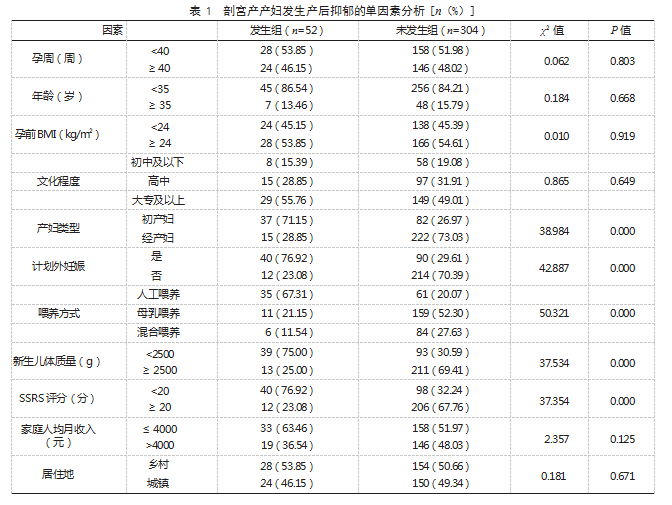
2.2剖宫产产妇发生产后抑郁的单因素分析两组孕周、年龄、孕前BMI、文化程度、家庭人均月收入、居住地、妊娠期间工作量情况、婚姻状态、家庭类型等比较,差异均无统计学意义(P>0.05);发生组产妇类型为初产妇、计划外妊娠、喂养方式为人工喂养、新生儿体质量<2500 g、SSRS评分<20分等占比均高于未发生组,差异有统计学意义(P<0.05)。见表1。
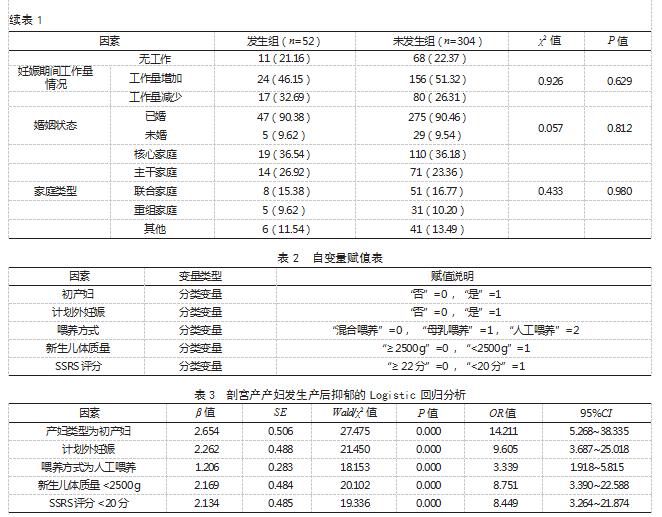
2.3剖宫产产妇发生产后抑郁的Logistic回归分析将剖宫产产妇产后抑郁发生情况作为因变量(发生=1,未发生=0),将表1中P<0.05的因素作为自变量,赋值见表2;Logistic回归分析结果显示,产妇类型为初产妇、计划外妊娠、喂养方式为人工喂养、新生儿体质量<2500 g、SSRS评分<20分等均为剖宫产产妇发生产后抑郁的危险因素(OR>1,P<0.05)。见表3。
3讨论
产后抑郁是指产妇在分娩后出现烦躁、易怒甚至杀婴或自杀倾向的心理障碍,剖宫产易增加产妇心理压力,诱发抑郁症状[5]。本研究结果显示,356例剖宫产产妇中,发生产后抑郁52例,发生率为14.61%,提示剖宫产产妇产后发生抑郁的风险较高。因此,分析剖宫产产妇发生产后抑郁的危险因素,并采取必要措施,对帮助产妇正确认识、处理产后心理问题,降低产后抑郁发生风险具有重要意义。
本研究Logistic回归分析结果显示,产妇类型为初产妇、计划外妊娠、喂养方式为人工喂养、新生儿体质量<2500 g、SSRS评分<20分等均为影响剖宫产产妇发生产后抑郁的危险因素。分析原因:
(1)产妇类型为初产妇。相较于经产妇而言,初产妇在妊娠、分娩、照顾新生儿方面缺乏经验,可能会担心自己难以胜任母亲角色,无法很好地转变因新生儿带来的生活上的改变,生活节奏被打乱,对于如何照顾新生儿、适应新的生活节奏上缺乏自信,易陷入自我怀疑及压力中,增加产后抑郁发生风险[6-7]。建议护理人员应对初产妇进行健康宣教,内容包括分娩知识与新生儿护理,产后生理变化与情绪波动等,提升产妇认知。(2)计划外妊娠。计划外妊娠属于较大应激事件,未做好计划、准备的产妇难以进行母亲角色的转变,产生较重的心理负担,育儿压力和自我期望与现实落差更易引发负性情绪,增加产后抑郁发生风险[8]。建议将心理评估纳入常规产检项目,引导家庭关注产妇的情感需求。(3)喂养方式为人工喂养。母乳是新生儿最理想的天然食物,母乳喂养是公认的最佳喂养方式,若泌乳量不足,出于对新生儿营养的担心,部分产妇可能会选择混合喂养,甚至人工喂养,产妇易产生自责、内疚感,增加产后抑郁的发生风险[9]。建议提供专业的哺乳指导,对于选择人工喂养的产妇,需重点培训配方奶的正确配制、喂养方法及相关器具的消毒规范,以保障喂养安全,从而减轻产妇的照护负担。(4)新生儿体质量<2500 g。低体质量新生儿机体各器官和系统的发育尚未成熟,易出现喂养不耐受、营养不良等情况,导致母婴分离,产妇易产生分离焦虑及自责、内疚感,增加产后抑郁发生风险[10]。因此,鼓励并指导母亲对低体质量儿进行袋鼠式护理,强化母婴情感联结,提高母亲的照护成就感与角色认同。(5)SSRS评分<20分。SSRS评分可评估产妇的社会支持情况,产褥期女性与外界联系较少,新生儿的诞生可能会导致家庭成员更多的关注新生儿,对产妇的关注较少,可能会导致产妇产生不被家人关心、支持等感受,易出现失落情绪,增加产后抑郁发生风险[11-12]。建议在孕晚期常规应用SSRS开展筛查,对产妇家庭成员实施系统性专项指导,引导家庭成员在关注新生儿的同时,重视产妇的心理需求与情感状态,构建良好的家庭支持环境。
综上所述,产妇类型为初产妇、计划外妊娠、喂养方式为人工喂养、新生儿体质量<2500 g、SSRS评分<20分等均为剖宫产产妇发生产后抑郁的危险因素。
参考文献
[1]孟亦心,孙丹丹,李艳莉.剖宫产产妇创伤后应激障碍现状及影响因素[J].临床与病理杂志,2023,43(7):1392-1399.
[2]张洁,崔静静,俞秋波.情绪调节策略、母婴健康素养与产妇产后抑郁的关系[J].中国计划生育学杂志,2024,32(9):2005-2010.
[3]苏莉,韦波,凌小凤,等.社会支持评定量表在壮族农民中的信效度和常模[J].现代预防医学,2009,36(23):4411-4413.
[4]赵缨,王靖,施慎逊,等.爱丁堡产后抑郁量表分量表在高危妊娠孕妇心理筛查中的应用研究[J].护理研究,2015(17):2087-2090.
[5]徐振东,刘志强.剖宫产对产后抑郁症的影响[J].同济大学学报(医学版),2024,45(2):165-169.
[6]何茜,孙静,高梦云.初产妇产后抑郁现状调查及其影响因素分析[J].中国计划生育学杂志,2022,30(12):2683-2687.
[7]徐瑶,肖超群,周燕莉,等.妊娠期妇女抑郁状态现状与影响因素分析[J].实用医学杂志,2023,39(4):493-498.
[8]巨娣,田利红,骆婧,等.西安地区孕妇产后抑郁症发生及相关因素分析[J].中国计划生育学杂志,2022,30(4):738-742.
[9]马明月,周临,孙增萍,等.二胎产妇产后抑郁状况及影响因素分析[J].中国妇幼健康研究,2021,32(3):333-337.
[10]陈熠明,陈桂儿.高龄经产妇产后抑郁状况及影响因素分析[J].中国计划生育学杂志,2024,32(8):1767-1771.
[11]胡建梅,熊春红,林颖,等.结合社会心理风险因素构建预测产后抑郁症的Nomogram模型[J].护理研究,2021,35(21):3886-3891.
[12]高丝雨,刘芳,李晓伟,等.初产妇反刍思维在社会支持期望落差与产后抑郁间的中介效应[J].中国实用护理杂志,2023,39(18):1410-1415.










