腹腔镜广泛子宫切除术治疗宫颈癌患者的效果论文
2026-03-18 15:58:16 来源: 作者:xuling
摘要:腹腔镜广泛性子宫切除术治疗宫颈癌患者可缩短手术时间、术后肛门首次排气时间、住院时间,减少术中出血量,降低肿瘤标志物水平、炎性指标水平和并发症发生率,效果优于开腹广泛性子宫切除术治疗。
【摘要】目的:观察腹腔镜广泛性子宫切除术治疗宫颈癌患者的效果。方法:选取2022年6月至2024年6月于遂平县人民医院行手术治疗的90例宫颈癌患者进行前瞻性研究,依据随机数字表法将其分为对照组和观察组各45例。对照组行开腹广泛性子宫切除术治疗,观察组行腹腔镜广泛性子宫切除术治疗。比较两组手术相关指标(手术时间、术后肛门首次排气时间、术中出血量、住院时间)水平,手术前后肿瘤标志物[糖类抗原125(CA125)、癌胚抗原(CEA)]、炎性指标[γ干扰素(IFN-γ)、肿瘤坏死因子-α(TNF-α)、白细胞介素(IL)-6]水平,以及并发症发生率。结果:观察组手术时间、术后肛门首次排气时间、住院时间均短于对照组,术中出血量少于对照组,差异有统计学意义(P<0.05);术后,两组CA125、CEA水平均低于术前,且观察组低于对照组,差异有统计学意义(P<0.05);术后,两组IFN-γ、TNF-α、IL-6水平均高于术前,但观察组低于对照组,差异有统计学意义(P<0.05);观察组并发症发生率为2.22%,低于对照组的22.22%,差异有统计学意义(P<0.05)。结论:腹腔镜广泛性子宫切除术治疗宫颈癌患者可缩短手术时间、术后肛门首次排气时间、住院时间,减少术中出血量,降低肿瘤标志物水平、炎性指标水平和并发症发生率,效果优于开腹广泛性子宫切除术治疗。
【关键词】宫颈癌;腹腔镜;开腹;广泛子宫切除术;肿瘤标志物;并发症
宫颈癌为女性常见恶性肿瘤,若未及时治疗,可威胁患者生命健康[1-2]。开腹广泛性子宫切除术是治疗宫颈癌的经典术式,但存在创伤大、恢复慢等不足。腹腔镜广泛性子宫切除术具有创伤小、恢复快、并发症少等优势[3]。本文观察腹腔镜广泛性子宫切除术治疗宫颈癌患者的效果。
1资料与方法
1.1一般资料选取2022年6月至2024年6月于遂平县人民医院行手术治疗的90例宫颈癌患者进行前瞻性研究。纳入标准:符合宫颈癌诊断标准[4],且经病理检查确诊;符合手术指征;临床资料完整。
排除标准:合并其他恶性肿瘤;存在远处转移或淋巴结转移;合并精神疾病;合并凝血功能异常;合并其他妇科疾病。患者及家属均知情本研究内容并签署知情同意书,本研究经遂平县人民医院医学伦理委员会批准(批准文号:20221025)。依据随机数字表法将其分为对照组和观察组各45例。对照组年龄38~52岁,平均(43.15±1.85)岁;病理类型:腺癌6例,鳞癌37例,腺鳞癌2例;分化程度:低分化3例,中分化40例,高分化2例;绝经22例;有宫内节育器11例。观察组年龄38~55岁,平均(43.32±1.77)岁;病理类型:腺癌7例,鳞癌35例,腺鳞癌3例;分化程度:低分化2例,中分化41例,高分化2例;绝经25例;有宫内节育器15例。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2方法对照组行开腹广泛性子宫切除术治疗。患者全身麻醉,取仰卧位,于腹部作纵切口,并向脐左旁延长3~5 cm,逐层进腹后探查腹腔,清扫盆腔及腹主动脉旁淋巴结,根据卵巢保留意愿,于宫角离断卵巢固有韧带或高位结扎骨盆漏斗韧带;离断圆韧带,分离冈林氏间隙及拉氏间隙,切开子宫直肠反折腹膜,扩展阴道直肠间隙,游离直肠侧壁至骶尾骨水平,完整切除宫骶韧带;分离膀胱子宫颈间隙、膀胱阴道间隙与膀胱侧间隙,游离输尿管宫颈段后,切除膀胱子宫颈阴道韧带浅层、腹侧宫旁组织、主韧带、阴道旁组织;于病灶下缘2.0~2.5 cm横断阴道,取出标本,消毒并缝合残端。冲洗盆腔,确认无出血,放置引流后逐层关腹。
观察组行腹腔镜广泛性子宫切除术治疗。患者取膀胱截石位,全身麻醉,建立人工气腹,于左下腹麦氏点与腹直肌外侧缘各作一0.5、1.0cm操作孔,于右下腹麦氏点作0.5 cm辅助孔,后进Trocar,离断输卵管系膜及卵巢固有韧带,打开阔韧带前后叶,显露输尿管;离断圆韧带,清扫髂总、髂外、髂内、腹股沟深及闭孔区淋巴结,切开子宫直肠反折腹膜,分离阴道直肠间隙,游离输尿管,从髂内动脉分支处分离并结扎子宫动脉,随后离断宫骶韧带,打开子宫膀胱反折腹膜,离断膀胱宫颈韧带,下推膀胱至宫颈外口以下,游离子宫动脉段输尿管,离断主韧带,切断阴道旁组织,环形切开阴道壁并移除子宫,缝合残端后冲洗腹腔、放置引流管并关腹。
1.3观察指标(1)比较两组手术相关指标水平,包括手术时间、术后肛门首次排气时间、术中出血量、住院时间。(2)比较两组手术前后肿瘤标志物水平。术前、术后3个月,采集空腹静脉血5 mL,以3500 r/min,离心半径15 cm,离心10 min后,取血清,经全自动化学发光免疫分析仪检测血清糖类抗原125(CA125)、癌胚抗原(CEA)水平。(3)比较两组手术前后炎性指标水平。术前、术后3 d,取上述血清,采用酶联免疫吸附法检测γ干扰素(IFN-γ)、肿瘤坏死因子-α(TNF-α)、白细胞介素(IL)-6水平。(4)比较两组并发症发生率。
1.4统计学方法采用SPSS 24.0统计学软件处理数据,计量资料以(x—±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2结果
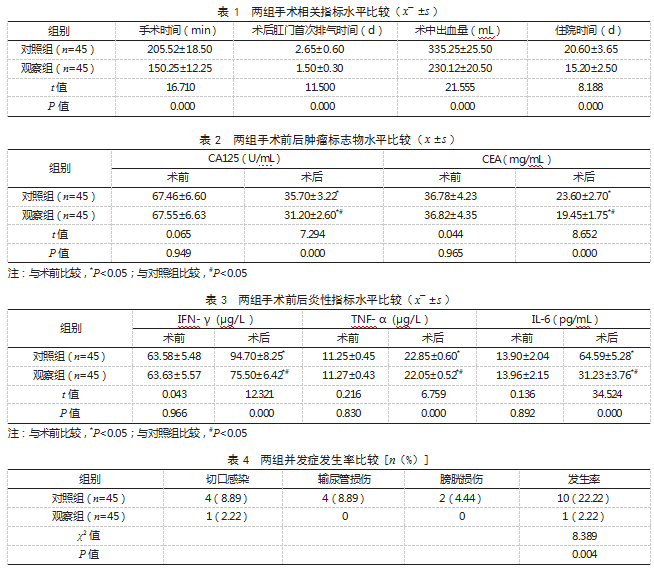
2.1两组手术相关指标水平比较观察组手术时间、术后肛门首次排气时间、住院时间均短于对照组,术中出血量少于对照组,差异有统计学意义(P<0.05)。见表1。
2.2两组手术前后肿瘤标志物水平比较术前,两组CA125、CEA水平比较,差异均无统计学意义(P>0.05);术后,两组CA125、CEA水平均低于术前,且观察组低于对照组,差异有统计学意义(P<0.05)。见表2。
2.3两组手术前后炎性指标水平比较术前,两组IFN-γ、TNF-α、IL-6水平比较,差异均无统计学意义(P>0.05);术后,两组IFN-γ、TNF-α、IL-6水平均高于术前,但观察组低于对照组,差异有统计学意义(P<0.05)。见表3。
2.4两组并发症发生率比较观察组并发症发生率为2.22%,低于对照组的22.22%,差异有统计学意义(P<0.05)。见表4。
3讨论
腹腔镜广泛性子宫切除术为微创手术,可有效降低患者术后疼痛和并发症发生风险[5]。
本研究结果显示,观察组手术时间、术后肛门首次排气时间、住院时间均短于对照组,术中出血量少于对照组。分析原因为腹腔镜手术视野大且清晰,可减少术中操作误伤,缩短手术时间,减少出血量[6];且切口小,患者术后疼痛较轻,可尽早活动,快速恢复,从而缩短首次肛门排气时间和住院时间[7-8]。
本研究结果同时显示,术后,观察组血清CA125、CEA水平和IFN-γ、TNF-α、IL-6水平均低于对照组。分析原因为腹腔镜广泛性子宫切除术可有效切除病灶,清扫淋巴结,避免肿瘤组织残留;而开腹手术因暴露时间长、操作范围大,会增加肿瘤细胞进入循环系统的风险,导致肿瘤标志物水平升高[9-10]。而腹腔镜手术通过小切口操作,可减轻术中对腹壁肌肉、血管的牵拉和切割,从而减轻术后炎症反应[11-12]。
本研究结果还显示,观察组并发症发生率低于对照组。分析原因为腹腔镜广泛性子宫切除术可通过腹腔镜清晰地分辨输尿管外膜、隧道内的纤维组织和血管,离断膀胱宫颈韧带的浅层和深层,减轻手术对输尿管和膀胱的损伤,降低术后感染风险,从而降低并发症发生率[13-14]。
综上所述,腹腔镜广泛性子宫切除术治疗宫颈癌患者可缩短手术时间、术后肛门首次排气时间、住院时间,减少术中出血量,降低肿瘤标志物水平、炎性指标水平和并发症发生率,效果优于开腹广泛性子宫切除术治疗。
参考文献
[1]张荣荣,昝培霞,林萍.腹腔镜下保留盆腔自主神经广泛性子宫切除术在Ⅰa、Ⅰb1期宫颈癌患者中的应用[J].生殖医学杂志,2024,33(8):1045-1050.
[2]郑春兰,崔淑萍,张婵丽.腹腔镜下保留自主神经的广泛子宫切除术治疗宫颈癌的疗效及对尿动力学参数的影响[J].癌症进展,2023,21(1):62-65.
[3]周艳鹏,刘红艳,姬静.腹腔镜子宫切除术与经腹子宫切除术治疗早期宫颈癌的临床疗效[J].癌症进展,2022,20(2):184-187.
[4]中国抗癌协会妇科肿瘤专业委员会.子宫颈癌诊断与治疗指南(2021年版)[J].中国癌症杂志,2021,31(6):474-489.
[5]李雯慧,方诚,闫枫尚,等.腹腔镜下保留盆腔神经广泛子宫切除对宫颈癌患者术后膀胱功能、性功能及血清Leptin、Hcy的影响[J].湖南师范大学学报(医学版),2024,21(1):81-84.
[6]孙蓓,刘亚红,汪宁.腹腔镜根治性子宫切除术与开腹根治性子宫切除术治疗早期宫颈癌的疗效与安全性观察[J].贵州医药,2022,46(3):396-397.
[7]游维,王玲玲,彭友晋.腹腔镜下不同广泛子宫切除术治疗早期宫颈癌疗效及对术后恢复的影响[J].中国计划生育学杂志,2023,31(5):1205-1209.
[8]梁利丹,高存远,付改玲.腹腔镜下广泛性子宫切除术和经腹广泛性子宫切除术治疗早期子宫颈癌的对比研究[J].实用癌症杂志,2022,37(11):1866-1868.
[9]胡婧昳,苏爱芳,羊巧芳.腹腔镜与传统开腹手术治疗早期宫颈癌的临床疗效比较[J].中国妇产科临床杂志,2023,24(6):592-595.
[10]刘静,洪晓兰,李末娟,等.腹腔镜QM-C1型广泛性子宫切除术治疗ⅠA1~ⅡA1期子宫颈癌109例结果分析[J].中国实用妇科与产科杂志,2022,38(11):1125-1129.
[11]赵亚琼,曲丽霞.腹腔镜下保留盆腔神经广泛子宫切除术及盆腔淋巴结清扫术治疗宫颈癌(ⅠA2~ⅠB1期)患者疗效观察[J].中国妇产科临床杂志,2022,23(5):467-469.
[12]刘青,孙雨欣,刘开江,等.早期子宫颈癌行腹腔镜子宫颈广泛性切除术的肿瘤结局分析[J].中华妇产科杂志,2024,59(2):135-142.
[13]王红利,王导利,林换弟.经脐单孔腹腔镜盆腔淋巴结切除联合经阴道广泛子宫切除术治疗早期宫颈癌的临床疗效评价[J].临床和实验医学杂志,2024,23(7):741-745.
[14]王玉,李莉,胡莉.腹腔镜下广泛子宫切除术治疗宫颈癌的临床效果及对血清肿瘤标志物的影响[J].实用癌症杂志,2023,38(1):46-48.










