血清 LDH、SAA 水平单项及联合检测在 HBV-ACLF 患者预后不良预测中的效能论文
2026-03-06 11:15:40 来源: 作者:xuling
摘要:血清LDH、SAA水平联合检测预测HBV-ACLF患者预后不良的效能高于二者单项检测。
【摘要】目的:分析血清乳酸脱氢酶(LDH)、淀粉样蛋白A(SAA)水平单项及联合检测在乙型肝炎病毒感染相关慢加急性肝功能衰竭(HBV-ACLF)患者预后不良预测中的效能。方法:回顾性分析2021—2023年该院收治的102例HBV-ACLF患者的临床资料,纳入观察组,并根据预后情况将其分为预后不良患者和预后良好患者。另回顾性分析同期该院102名健康体检者的临床资料,纳入对照组。比较两组、不同预后患者血清LDH、SAA水平,采用点二列相关性分析血清LDH、SAA水平与HBV-ACLF患者预后不良的相关性,绘制受试者工作特征(ROC)曲线,分析血清LDH、SAA水平单项及联合检测在HBV-ACLF患者预后不良预测中的效能。结果:观察组血清LDH、SAA水平均高于对照组,差异有统计学意义(P<0.05);预后不良患者血清LDH、SAA水平均高于预后良好患者,差异有统计学意义(P<0.05);点二列相关性分析结果显示,血清LDH、SAA水平与HBV-ACLF患者预后不良均呈正相关(r>0,P<0.05);ROC曲线分析结果显示,血清LDH、SAA水平单项及联合检测预测HBV-ACLF患者预后不良的曲线下面积(AUC)分别为0.740、0.741、0.838,且联合检测预测HBV-ACLF患者预后不良的效能高于二者单项检测。结论:血清LDH、SAA水平联合检测预测HBV-ACLF患者预后不良的效能高于二者单项检测。
【关键词】乳酸脱氢酶;淀粉样蛋白A;乙型肝炎病毒感染相关慢加急性肝功能衰竭;预后不良;预测效能
乙型肝炎病毒感染相关慢加急性肝功能衰竭(HBV-ACLF)具有发病迅速、病情进展快的特点,且目前尚缺乏特效药物和治疗手段,导致患者病死率较高[1-2]。乳酸脱氢酶(LDH)广泛存在于肝脏组织,当肝脏发生损伤时其水平升高[3-4]。淀粉样蛋白A(SAA)是肝脏合成的急性时相反应蛋白,能刺激炎性因子的合成与释放[5-6]。本文分析血清LDH、SAA水平单项及联合检测在HBV-ACLF患者预后不良预测中的效能。
1资料与方法
1.1一般资料回顾性分析2021—2023年本院收治的102例HBV-ACLF患者的临床资料,纳入观察组,并根据预后情况将其分为预后不良患者和预后良好患者。纳入标准:符合HBV-ACLF诊断标准[7];有乙型肝炎病毒感染史;临床资料完整。排除标准:合并甲型肝炎病毒、丙型肝炎病毒、人类免疫缺陷病毒等其他病毒感染;妊娠或哺乳期;已接受肝移植;合并恶性肿瘤;合并心、脑、肺、肾等脏器功能障碍。患者对本研究内容了解并自愿签署知情同意书。另回顾性分析同期本院102名健康体检者的临床资料,纳入对照组。观察组:男74例,女28例;年龄31~64岁,平均(47.41±7.95)岁;体质量指数18.2~29.1 kg/m2,平均(23.66±2.70)kg/m2。对照组:男70例,女32例;年龄30~65岁,平均(48.16±8.01)岁;体质量指数18.4~29.5 kg/m2,平均(24.11±2.57)kg/m2。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2方法
1.2.1血清LDH、SAA水平检测入院时,采集所有受试者外周静脉血2 mL,以3000 r/min,半径10 cm,离心处理10 min,取上清液,采用连续监测法测定LDH水平,采用胶乳免疫比浊法测定SAA水平。
1.2.2预后不良判定标准将HBV-ACLF患者90 d内病死判定为预后不良,其余归为预后良好。
1.3观察指标(1)比较两组血清LDH、SAA水平。(2)比较不同预后患者血清LDH、SAA水平。(3)分析血清LDH、SAA水平与HBV-ACLF患者预后不良的相关性。(4)分析血清LDH、SAA水平单项及联合检测在HBV-ACLF患者预后不良预测中的效能。
1.4统计学方法采用SPSS 27.0统计学软件处理数据,计量资料以(x—±s)表示,采用t检验,采用点二列相关分析血清LDH、SAA水平与HBV-ACLF患者预后不良的相关性;绘制受试者工作特征(ROC)曲线,计算曲线下面积(AUC),AUC>0.9表示预测效能较高,0.7<AUC≤0.9表示预测效能中等,0.5<AUC≤0.7表示预测效能较低,AUC≤0.5表示无预测效能,以P<0.05为差异有统计学意义。
2结果
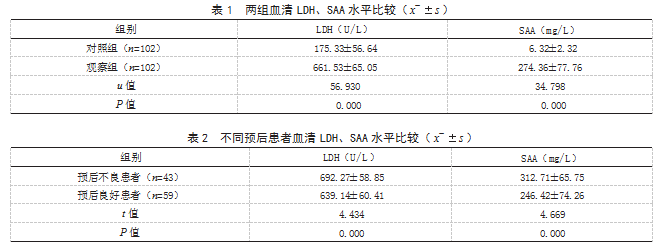
2.1两组血清LDH、SAA水平比较观察组血清LDH、SAA水平均高于对照组,差异有统计学意义(P<0.05)。见表1。
2.2不同预后患者血清LDH、SAA水平比较预后不良患者血清LDH、SAA水平均高于预后良好患者,差异有统计学意义(P<0.05)。见表2。
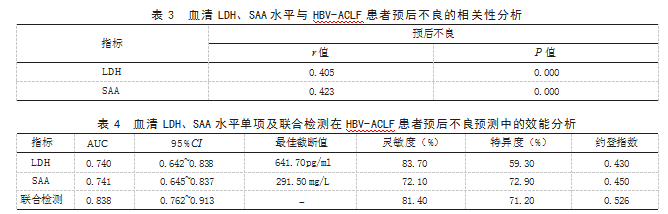
2.3血清LDH、SAA水平与HBV-ACLF患者预后不良的相关性分析点二列相关性分析结果显示,血清LDH、SAA水平与HBV-ACLF患者预后不良均呈正相关(r>0,P<0.05)。见表3。
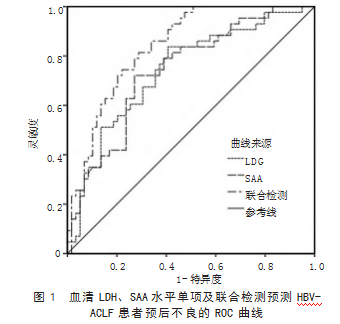
2.4血清LDH、SAA水平单项及联合检测在HBV-ACLF患者预后不良预测中的效能分析ROC曲线分析结果显示,血清LDH、SAA水平单项及联合检测预测HBV-ACLF患者预后不良的AUC分别为0.740、0.741、0.838,且联合检测预测HBV-ACLF患者预后不良的效能高于二者单项检测。见表4、图1。
3讨论
HBV-ACLF患者常伴腹水、肺部感染、消化道出血等多种并发症,易导致多器官功能衰竭[8-9]。HBV-ACLF是一种具有潜在可逆转性的疾病,早期利用实验室指标及时、准确评估患者预后,有助于优化临床治疗方案,最大程度上降低病死发生风险[10]。
LDH在肝脏组织损伤时呈高表达[11]。SAA在机体出现感染、创伤、炎症等损伤后,其水平明显升高[12]。本研究结果显示,观察组、预后不良患者血清LDH、SAA水平均高于对照组、预后良好患者。分析原因为HBV-ACLF患者的肝细胞可在短时间内大量坏死和凋亡,细胞质内储存的大量LDH被释放入血,从而导致血清LDH水平显著升高;同时,血清LDH水平升高可导致乳酸堆积,引发代谢性酸中毒,加重肝脏损伤,形成恶性循环,从而导致预后不良[13]。HBV-ACLF患者体内的乙型肝炎病毒可激活肝脏免疫应答,启动炎症反应,导致肝脏大量合成并释放SAA,从而升高SAA水平;同时,SAA高水平可激活核因子κB炎症信号通路,刺激肝脏细胞分泌大量促炎因子,加重肝脏损伤程度,进而增加预后不良的风险[14-15]。
本研究点二列相关性分析结果显示,血清LDH、SAA水平与HBV-ACLF患者预后不良均呈正相关;本研究ROC曲线分析结果显示,血清LDH、SAA水平单项及联合检测预测HBV-ACLF患者预后不良的AUC分别为0.740、0.741、0.838,且联合检测预测HBV-ACLF患者预后不良的效能高于二者单项检测。提示血清LDH、SAA水平联合检测可作为临床预测HBV-ACLF患者预后不良的辅助手段。
综上所述,血清LDH、SAA水平联合检测预测HBV-ACLF患者预后不良的效能高于二者单项检测。
参考文献
[1]李品青,姚煜,丁凯,等.血清巨噬细胞炎症蛋白3α联合受体相互作用蛋白激酶3水平对乙型肝炎病毒相关慢加急性肝衰竭患者短期预后的预测效能[J].中国医药导报,2023,20(31):97-100.
[2]李新强,阎春英,宗伟,等.乙型肝炎病毒相关慢加急性肝衰竭患者血清miR-328-3p表达水平及其与疾病严重程度及预后的相关性研究[J].现代检验医学杂志,2023,38(2):7-12.
[3]昝欣言,杨梦欣,张馨月,等.乳酸脱氢酶抑制剂减轻内毒素诱导的小鼠急性肝损伤[J].中国药理学通报,2023,39(2):299-304.
[4]王媛慧,刘源,岳明,等.应用乳酸脱氢酶建立预测模型评估慢加急性肝衰竭预后[J].南京医科大学学报(自然科学版),2020,40(7):996-1001.
[5]郭平,庄丽花,陈骊婷,等.平均红细胞体积、红细胞分布宽度和血清淀粉样蛋白A监测慢性乙型肝炎进展的价值初探[J].检验医学,2020,35(11):1153-1157.
[6]徐华谦,李雪,汤善宏.炎症反应在慢加急性肝衰竭中的作用及治疗策略[J].临床肝胆病杂志,2022,38(8):1927-1930.
[7]中华医学会感染病学分会肝衰竭与人工肝学组,中华医学会肝病学分会重型肝病与人工肝学组.肝衰竭诊治指南(2018年版)[J].临床肝胆病杂志,2019,35(1):38-44.
[8]孙健,杨剑,王妮,等.COSSH ACLFⅡ评分模型对乙肝病毒相关慢加急性肝衰竭患者短期预后评估和病情分级的应用价值[J].南京医科大学学报:自然科学版,2023,43(1):46-52.
[9]张欢,刘华柱,黄小梅,等.肝硬化腹水患者血清与腹水中LDH、GLU、SAAG水平与肝功能分级及预后关系[J].西部医学,2023,35(2):277-281.
[10]黄程荣,李太平,汪静,等.血清可溶性甘露糖受体在肝癌患者中的表达及其临床意义[J].安徽医科大学学报,2021,56(7):1127-1131.
[11]陆霓虹,刘洪璐,夏加伟,等.免疫功能和SAA、MMP-9、MMP-14在抗结核药物性肝损伤中的临床评估[J].昆明医科大学学报,2022,43(4):50-54.
[12]张蒲阳,牛庆慧,许传屾,等.慢加急性肝衰竭预后研究及新评分的建立分析[J].肝脏,2023,28(4):416-422.
[13]湛栖睿,段太美,闫洁.非酒精性脂肪性肝病患者血清淀粉样蛋白A、血浆血红素氧合酶1和骨形成蛋白9水平变化及其临床意义探讨[J].实用肝脏病杂志,2023,26(3):348-351.
[14]金宇,刘漫.红细胞分布宽度、平均体积和血清淀粉样蛋白A对乙型肝炎肝硬化肝脏受损程度的诊断价值[J].川北医学院学报,2021,36(6):700-704.
[15]柳梅,亓敏,丁雷,等.血浆髓样细胞触发受体2联合终末期肝病模型评分对乙型肝炎病毒相关慢加急性肝衰竭患者近期预后的预测价值[J].实用医学杂志,2022,38(4):473-478.










