上消化道出血患者出院后 30 d 内非计划再入院的影响因素及模型验证论文
2026-03-05 11:53:09 来源: 作者:xuling
摘要:有饮酒史、服用非甾体抗炎药、GBS评分≥6分、CCI评分≥3分均为上消化道出血患者出院后30 d内非计划再入院的危险因素,基于上述因素构建的预测模型具有较好的预测能力。
【摘要】目的:分析上消化道出血患者出院后30 d内非计划再入院的影响因素,并构建风险预测模型进行验证。方法:回顾性分析2020年2月至2023年2月该院急诊科收治的410例上消化道出血患者的临床资料,其中2020年2月至2022年2月入院的患者划分为建模组(n=246),并依据出院后30 d内是否非计划再入院将其分为非计划再入院患者和未再入院患者;2022年3月至2023年2月入院的患者划分为验证组(n=164)。收集患者一般资料,分析建模组出院后30 d内非计划再入院的影响因素,通过Logistic回归方程建立预测模型,并绘制受试者工作特征(ROC)曲线,采用Hosmer-Lemeshow检验和校准曲线评估预测模型的区分度和校准度。结果:建模组246例患者中,29例非计划再入院,占11.79%;非计划再入院患者年龄≥60岁、有饮酒史、接受内镜检查、服用非甾体抗炎药、Glasgow-Blatchford出血评分(GBS)≥6分、查尔森合并症指数(CCI)评分≥3分占比均高于未再入院患者,差异有统计学意义(P<0.05);非计划再入院患者与未再入院患者吸烟史、上消化道疾病家族史、出血原因、合并肝硬化比较,差异均无统计学意义(P>0.05);Logistic回归分析结果显示,有饮酒史、服用非甾体抗炎药、GBS评分≥6分、CCI评分≥3分均为上消化道出血患者出院后30 d内非计划再入院的危险因素(OR>1,P<0.05);ROC曲线分析结果显示,建模组曲线下面积(AUC)为0.941,95%CI为0.913~0.977,灵敏度为88.74%,特异度为86.12%,验证组AUC为0.922,95%CI为0.853~0.994,提示该模型具有良好的区分能力;Hosmer-Lemeshow检验结果显示,建模组和验证组P值分别为0.431和0.352,均>0.05;校准曲线与45°标准曲线的偏差较小。结论:有饮酒史、服用非甾体抗炎药、GBS评分≥6分、CCI评分≥3分均为上消化道出血患者出院后30 d内非计划再入院的危险因素,基于上述因素构建的预测模型具有较好的预测能力。
【关键词】上消化道出血;非计划再入院;影响因素;模型;验证
上消化道出血是临床常见的急症,发病急骤、病情进展快,死亡率高达15%,需及时治疗[1-2]。内镜止血是临床首选治疗方法,因内镜治疗方式不同,上消化道出血患者再出血发生风险不同[3]。非计划再入院会加重患者经济负担,增加医患纠纷发生风险[4-5]。本文分析上消化道出血患者出院后30 d内非计划再入院的影响因素,并构建风险预测模型验证效果。
1资料与方法
1.1一般资料回顾性分析2020年2月至2023年2月本院急诊科收治的410例上消化道出血患者的临床资料。纳入标准:符合《急性非静脉曲张性上消化道出血诊治指南(2018年,杭州)》中上消化道出血的诊断标准[6];出现呕血、黑便或周围循环衰竭情况;临床资料完整。排除标准:死亡或上次住院期间转院;出血原因未明确或静脉曲张性出血;合并消化道穿孔、梗阻;因分期手术、化疗、复查等原因入院。其中2020年2月至2022年2月入院的患者划分为建模组(n=246),并依据出院后30 d内是否非计划再入院将其分为非计划再入院患者和未再入院患者;2022年3月至2023年2月入院的患者划分为验证组(n=164)。
1.2方法(1)一般资料收集:通过医院病历系统和电子护理文书系统等收集患者一般资料,包括年龄、吸烟史、饮酒史、上消化道疾病家族史、出血原因、是否合并肝硬化、是否接受内镜检查、是否服用非甾体抗炎药;Glasgow-Blatchford出血评分(GBS)包括血尿素氮、血压、血红蛋白水平、其他临床表现等方面,总分0~23分,评分越高表明出血风险和预后不良风险越高;查尔森合并症指数(CCI)包括19种常见合并症及其严重程度,总分0~37分,评分越高表明合并症越多、预后越差。(2)非计划再入院标准:患者出院后30 d内,因与上次上消化道出血疾病或治疗相关的健康问题或并发症需重新入院的情况,包括再次出现呕血、黑便等明显出血症状,内镜治疗后出血未完全止住或出现穿孔、感染等并发症,药物治疗反应不佳或新发腹痛、贫血加重等症状,与出血治疗相关的感染或消化道穿孔等;不包括计划内的复查、化疗、手术等原因入院[7]。
1.3观察指标(1)建模组出院后30 d内非计划再入院情况。(2)建模组出院后30 d内非计划再入院的单因素分析。(3)建模组出院后30 d内非计划再入院的Logistic回归分析。(4)上消化道出血患者出院后30 d内非计划再入院的风险预测模型构建与验证。
1.4统计学方法应用SPSS 25.0软件进行统计学分析,计量资料以(x—±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,影响因素分析采用Logistic回归分析,验证模型的拟合度使用Hosmer-Lemeshow,P值越大表示拟合度越优,并绘制受试者工作特征(ROC)曲线,曲线下面积(AUC)作为评价该模型区分能力的指标,以P<0.05为差异有统计学意义。
2结果
2.1建模组出院后30 d内非计划再入院情况建模组246例患者中,29例非计划再入院,占11.79%。
2.2建模组出院后30 d内非计划再入院的单因素分析非计划再入院患者年龄≥60岁、有饮酒史、接受内镜检查、服用非甾体抗炎药、GBS评分≥6分、CCI评分≥3分占比均高于未再入院患者,差异有统计学意义(P<0.05);非计划再入院患者与未再入院患者吸烟史、上消化道疾病家族史、出血原因、合并肝硬化比较,差异均无统计学意义(P>0.05)。见表1。
2.3建模组出院后30 d内非计划再入院的Logistic回归分析将建模组上消化道出血患者出院后30 d内非计划再入院情况作为因变量(未再入院=0,再入院=1),将表1中P<0.05的因素作为自变量,赋值见表2。Logistic回归分析结果显示,有饮酒史、服用非甾体抗炎药、GBS评分≥6分、CCI评分≥3分均为上消化道出血患者出院后30 d内非计划再入院的危险因素(OR>1,P<0.05)。见表3。
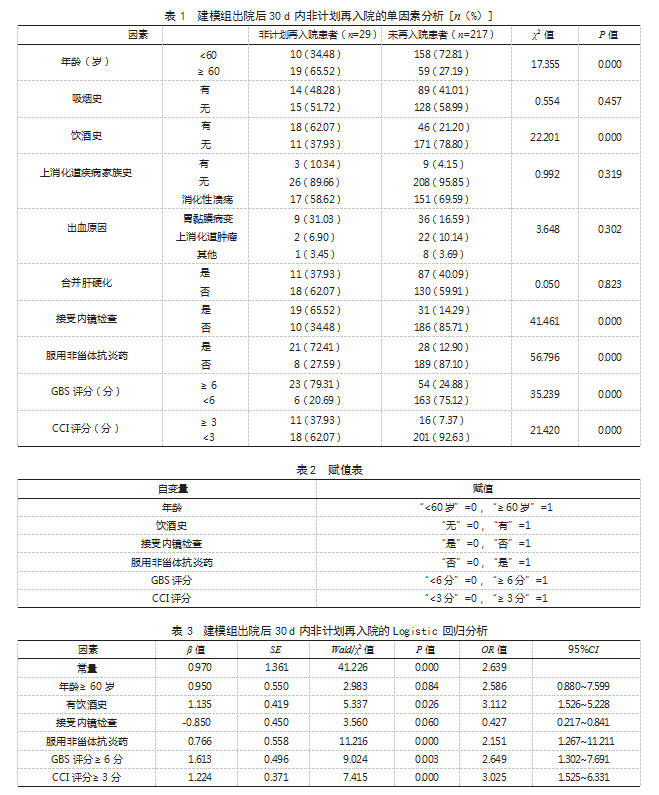
2.4上消化道出血患者出院后30 d内非计划再入院的风险预测模型构建根据二分类Logistic回归分析结果构建模型回归方程:Logit(P)=0.970+1.135×饮酒史+0.766×服用非甾体抗炎药+1.613×GBS评分+1.224×CCI评分,并绘制列线图,见图1。
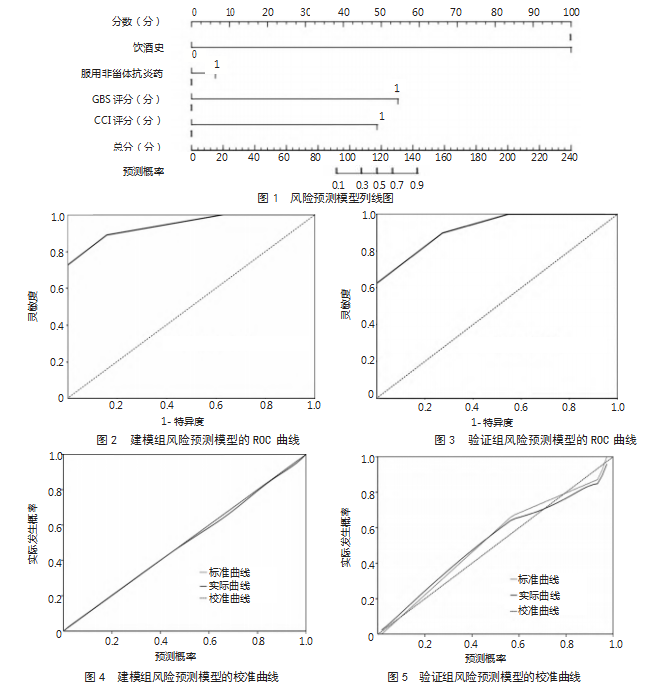
2.5上消化道出血患者出院后30 d内非计划再入院的风险预测模型验证以验证组实际是否发生非计划再入院为参考标准,通过调整预测阈值,计算不同阈值下的真阳性率(灵敏度)和假阳性率(1-特异度),绘制ROC曲线。ROC曲线分析结果显示,建模组AUC为0.941,95%CI为0.913~0.977,灵敏度为88.74%,特异度为86.12%,验证组AUC为0.922,95%CI为0.853~0.994,表明该模型具有良好的区分能力。见图2、3。Hosmer-Lemeshow检验结果显示,建模组和验证组P值分别为0.431和0.352,均>0.05,提示该模型预测概率与实际观察结果的拟合优度良好;校准曲线与45°标准曲线的偏差较小,提示该模型在不同风险预测区间内的预测结果可靠。见图4、5。
3讨论
本研究结果显示,建模组246例患者中,29例非计划再入院,占11.79%。提示上消化道出血患者出院后30 d内非计划再入院风险较高。
本研究Logistic回归分析结果显示,有饮酒史、服用非甾体抗炎药、GBS评分≥6分、CCI评分≥3分均为上消化道出血患者出院后30 d内非计划再入院的危险因素。分析原因:(1)有饮酒史。过量饮酒会使胃酸分泌增加,直接损伤胃黏膜,减弱胃黏膜屏障功能,引起胃黏膜糜烂、溃疡等问题,严重时甚至导致胃出血[8]。此外,过量饮酒会干扰血小板的正常功能,影响凝血机制,出血后不易止血,从而加重胃黏膜出血的严重程度,甚至可能引发“出血复发”,增加患者非计划再入院风险[9]。因此,针对此类患者,可通过制订个性化戒酒/减量方案(结合患者饮酒量、频率设定阶段性目标)与多形式宣教(发放图文手册、推送短视频科普饮酒致出血的机制)强化宣教。(2)服用非甾体抗炎药。前列腺素可维持胃黏膜的完整性和细胞修复,非甾体抗炎药通过抑制环氧化酶,减少前列腺素的合成,从而减弱其对胃黏膜的保护作用[5]。此外,非甾体抗炎药会刺激胃酸分泌,增高胃酸浓度,从而加重胃黏膜损伤[10];且非甾体抗炎药会抑制血小板聚集,延长出血时间,增加出血量,从而加重胃溃疡,最终导致非计划再入院[11]。因此,此类患者可预防性使用胃黏膜保护药。(3)GBS评分≥6分。GBS评分高提示患者循环不稳定、失血多、出血活动性强,出院后仍处于“出血易复发”状态,再入院风险较高[12-13]。因此,对于此类患者,出院前需制订出血防控方案,明确血压、心率监测时间和饮食禁忌,发放出血预警症状清单,演示症状记录方法;建立随访档案,出院后3、7、14 d双渠道随访,10 d后提醒患者复查血红蛋白水平,出现异常立即协调患者入院。(4)CCI评分≥3分。CCI评分越高,说明共病负担越重,再入院风险越高,因多种慢性疾病(如糖尿病、心血管病等)会相互影响,减弱机体修复能力,延缓胃黏膜愈合,增加出血复发风险;且慢性疾病可能干扰止血药物代谢,降低治疗效果,还易引发感染、器官功能异常等并发症,进而提高再入院风险[14]。因此,对于此类患者应提高关注,入院时标注“高风险”标识,出院后加强随访,重点询问合并症变化,每月提醒对应专科复诊,确保共病与出血双重管控。
本研究通过二分类Logistic回归分析结果构建列线图模型,ROC曲线分析结果显示,建模组AUC为0.941,灵敏度为88.74%,特异度为86.12%,验证组AUC为0.922。提示该列线图模型具有较好的区分能力,预测上消化道出血患者出院后30 d内非计划再入院具有较高的准确度。本研究Hosmer-Lemeshow检验结果显示,建模组和验证组P值分别为0.431和0.352,校准曲线与理想45°标准曲线的偏差较小。提示该列线图模型的校准度较好。
综上所述,有饮酒史、服用非甾体抗炎药、GBS评分≥6分、CCI评分≥3分均为上消化道出血患者出院后30 d内非计划再入院的危险因素,基于上述因素构建的预测模型具有较好的预测能力。
参考文献
[1]中国中西医结合学会消化内镜学专业委员会非静脉曲张性消化道出血专家委员会.急性非静脉曲张性上消化道出血中西医结合诊治共识(2019年)[J].中国中西医结合杂志,2019,39(11):1296-1302.
[2]陈晓,吴壮填,陈思玲,等.急诊快速护理流程在危险性上消化道出血中的应用效果分析[J].岭南急诊医学杂志,2023,28(6):619-621.
[3]张吉桂,周翔禹.消化内镜下不同止血夹治疗上消化道出血的疗效及对白蛋白、血红蛋白和血小板水平的影响[J].中国内镜杂志,2021,27(2):76-82.
[4]SURI M F,QURESHI A I.Readmission within 1 month of discharge among patients with acute ischemic stroke:results of the University Health System Consortium Stroke Benchmarking study[J].J Vasc Interv Neurol,2013,6(2):47-51.
[5]李霞,陈德菊,马秀明,等.上消化道出血病人非计划再入院现况调查及影响因素[J].循证护理,2023,9(15):2796-2799.
[6]《中华内科杂志》编辑委员会,《中华医学杂志》编辑委员会,《中华消化杂志》编辑委员会,等.急性非静脉曲张性上消化道出血诊治指南(2018年,杭州)[J].中华内科杂志,2019,58(3):173-180.
[7]韩祺.出院31 d内非计划再入院病人疾病种类、间隔天数与影响因素分析[J].护理研究,2020,34(16):2862-2867.
[8]付建辉,时华云,杨珊珊.消化性溃疡患者并发上消化道出血的危险因素分析[J].中国烧伤创疡杂志,2024,36(2):157-160.
[9]张国丽,冯贵龙.创伤后凝血功能障碍的相关因素研究进展[J].中西医结合心脑血管病杂志,2019,17(15):2305-2307.
[10]朱凯,张振玉.非甾体抗炎药相关胃肠道损伤的预测因子[J].胃肠病学和肝病学杂志,2022,31(3):343-346.
[11]田苗,范亚林,王梅英,等.PCI术后双联抗血小板治疗危险性急性上消化道出血的危险因素分析[J].河北医药,2020,42(16):2446-2450.
[12]张蓉,张玲娟,刘昕丹,等.格拉斯哥-布拉奇福德评分、内镜后Rockall评分和AIMS65评分系统对急性非静脉曲张性上消化道出血患者临床干预及住院期间预后的预测价值研究[J].陕西医学杂志,2024,53(5):654-657.
[13]沈嫣,姜莺,丁霞,等.非静脉曲张性上消化道出血病人非计划再入院的预测模型构建与评估[J].现代消化及介入诊疗,2023,28(5):622-627.
[14]吕梦甜,孙菊,刘文宾,等.查尔森合并症指数对重型再生障碍性贫血患者的预后价值[J].中华危重症医学杂志(电子版),2020,13(4):277-279.










