不同浓度舒芬太尼联合罗哌卡因硬膜外阻滞在无痛分娩产妇中的应用效果论文
2026-03-04 11:23:25 来源: 作者:xuling
摘要:0.3、0.5μg/mL舒芬太尼联合罗哌卡因硬膜外阻滞应用于无痛分娩产妇缓解疼痛、稳定生命体征的效果相当,而0.7μg/mL舒芬太尼联合罗哌卡因硬膜外阻滞应用于无痛分娩产妇会延长产程时间,提高不良反应发生率。
【摘要】目的:探讨不同浓度舒芬太尼联合罗哌卡因硬膜外阻滞在无痛分娩产妇中的应用效果。方法:选取2022年1月至2024年6月于该院分娩的300名产妇进行前瞻性研究,采用抽签法将其分为A、B、C三组各100名。三组均行舒芬太尼联合罗哌卡因硬膜外阻滞,A组采用0.3μg/mL舒芬太尼,B组采用0.5μg/mL舒芬太尼,C组采用0.7μg/mL舒芬太尼,比较三组产程时间,不同时间[麻醉前(T0)、麻醉后10 min(T1)、麻醉后30 min(T2)、麻醉后60 min(T3)、宫口全开(T4)]疼痛程度[视觉模拟评分法(VAS)]评分、生命体征指标[心率、平均动脉压(MAP)、血氧饱和度(SpO2)、胎心率(FHR)]水平,以及麻醉不良反应发生率。结果:C组第二产程时间均长于A、B组,总产程时间长于A组,差异有统计学意义(P<0.05);T0时,三组VAS评分比较,差异均无统计学意义(P>0.05);T1、T2、T3、T4时,三组VAS评分均低于T0时,差异有统计学意义(P<0.05);T1、T2时,B、C组VAS评分均低于A组,且C组低于B组,差异有统计学意义(P<0.05);T4时,C组VAS评分低于A、B组,差异有统计学意义(P<0.05);T0、T1、T2、T3、T4时,三组SpO2、心率、MAP、FHR水平比较,差异均无统计学意义(P>0.05);A组不良反应发生率低于C组,差异有统计学意义(P<0.05)。结论:0.3、0.5μg/mL舒芬太尼联合罗哌卡因硬膜外阻滞应用于无痛分娩产妇缓解疼痛、稳定生命体征的效果相当,而0.7μg/mL舒芬太尼联合罗哌卡因硬膜外阻滞应用于无痛分娩产妇会延长产程时间,提高不良反应发生率。
【关键词】无痛分娩;舒芬太尼;罗哌卡因;硬膜外阻滞;疼痛;产程时间;生命体征
产妇分娩时因宫颈生理性扩张而剧烈疼痛,易产生焦虑、恐惧情绪,不利于分娩的顺利进行[1]。无痛分娩可缓解产妇疼痛,临床主要采用硬膜外阻滞[2]。舒芬太尼联合罗哌卡因为较常用的麻醉方案,其中舒芬太尼是一种阿片类镇痛药,能快速发挥镇痛作用,但随着用药浓度的增加,会增加呼吸抑制、低血压、心动过缓等不良反应发生风险[3]。本文观察不同浓度舒芬太尼联合罗哌卡因硬膜外阻滞在无痛分娩产妇中的应用效果。
1资料与方法
1.1一般资料选取2022年1月至2024年6月于本院进行分娩的300名产妇进行前瞻性研究。纳入标准:符合《无痛分娩实践指南》中无痛分娩的标准[4];宫缩规律,胎位正常,无胎心异常;宫颈开口2~3 cm;初产妇;单胎、足月,符合阴道分娩指征。排除标准:对本研究所用药物过敏;有精神疾病;合并凝血功能障碍;合并腰椎间盘突出及其他脊柱异常疾病;有硬膜外阻滞禁忌证;中途转为剖宫产;有妊娠期糖尿病、贫血及胎盘早剥等高危因素。患者及家属了解本研究内容并自愿签署知情同意书,且研究经本院医学伦理委员会审批通过(审批文号:2021A1114)。采用抽签法将其分为A、B、C组各100名。A组年龄20~33岁,平均(27.25±1.57)岁;孕周38~41周,平均(39.84±0.35)周;体质量指数24~31 kg/m2,平均(28.59±1.01)kg/m2;美国麻醉医师协会(ASA)分级:Ⅰ级56名,Ⅱ级44名。B组年龄20~34岁,平均(27.28±1.55)岁;孕周38~41周,平均(39.82±0.32)周;体质量指数24~31 kg/m2,平均(28.54±1.03)kg/m2;ASA分级:Ⅰ级58名,Ⅱ级42名。C组年龄21~34岁,平均(27.26±1.54)岁;孕周38~41周,平均(39.81±0.36)周;体质量指数24~32 kg/m2,平均(28.61±1.02)kg/m2;ASA分级:Ⅰ级57名,Ⅱ级43名。三组一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2方法三组进入产房后,给予鼻导管吸氧,氧流量3 L/min,开放静脉通道,输注乳酸钠林格注射液(四川科伦药业股份有限公司,国药准字H20055488,500 mL),连接多参数监护仪(苏州贝莱弗医疗科技有限公司,苏械注准20162070242,型号:PMS8300-B)和超声多普勒胎儿监护仪(深圳邦健生物医疗设备股份有限公司,粤械注准20172180310,型号:SmartFM),实时监测生命体征和胎心率(FHR)。
待产妇宫颈开口2~3 cm后,实施硬膜外阻滞,产妇取左侧卧位,低头双手抱膝,常规消毒、铺巾,使用1%盐酸利多卡因注射液(成都倍特药业股份有限公司,国药准字H32023420,5 mL∶50 mg)逐层浸润麻醉,采用正中入路法于L2~3间隙穿刺,当穿刺针出现阻力感后突然落空,进入硬膜外腔,回抽确认无血液和脑脊液,置入硬膜外导管(河南驼人医疗器械集团有限公司,国械注准20153080652,AS-E/SII I型)。注入3 mL 1%利多卡因,持续观察5 min,确认产妇无麻药中毒和全脊髓阻滞等情况,给予6 mL枸橼酸舒芬太尼注射液(宜昌人福药业有限责任公司,国药准字H20237165,10 mL∶50μg)与0.5%盐酸罗哌卡因注射液(广东嘉博制药有限公司,国药准字H20133178,10 mL∶100 mg)的混合液。其中A、B、C三组分别给予0.3、0.5、0.7μg/mL舒芬太尼。
之后使用硬膜外程控间歇冲程式输注泵泵注,进行自然分娩。若产妇出现低血压,适当提高乳酸钠林格的输注速度,效果不佳者,必要时可给予10 mg麻*碱注射液。
1.3观察指标(1)比较三组产程时间,包括第一、二、三产程和总产程时间。(2)比较三组不同时间疼痛程度评分。于麻醉前(T0)、麻醉后10 min(T1)、麻醉后30 min(T2)、麻醉后60 min(T3)、宫口全开(T4)时,采用视觉模拟评分法(VAS)评估,总分0~10分,评分越高,疼痛越剧烈[5]。(3)比较三组不同时间生命体征指标水平。于T0、T1、T2、T3、T4时,采用多参数监护仪检测心率、平均动脉压(MAP)、血氧饱和度(SpO2)和FHR。(4)比较三组麻醉不良反应发生率。
1.4统计学方法应用SPSS 23.0软件进行统计学分析,计量资料以(x—±s)表示,多组间比较采用方差分析,两两比较采用t检验,计数资料以率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2结果
2.1三组产程时间比较C组第二产程时间均长于A、B组,总产程时间长于A组,差异有统计学意义(P<0.05)。见表1。
2.2三组不同时间疼痛程度评分比较T0时,三组VAS评分比较,差异无统计学意义(P>0.05);T1、T2、T3、T4时,三组VAS评分均低于T0时,差异有统计学意义(P<0.05);T1、T2时,B、C组VAS评分均低于A组,且C组低于B组,差异有统计学意义(P<0.05);T4时,C组VAS评分均低于A、B组,差异有统计学意义(P<0.05)。见表2。
2.3三组不同时间生命体征指标水平比较T0、T1、T2、T3、T4时,三组SpO2、心率、MAP、FHR水平比较,差异均无统计学意义(P>0.05)。见表3。
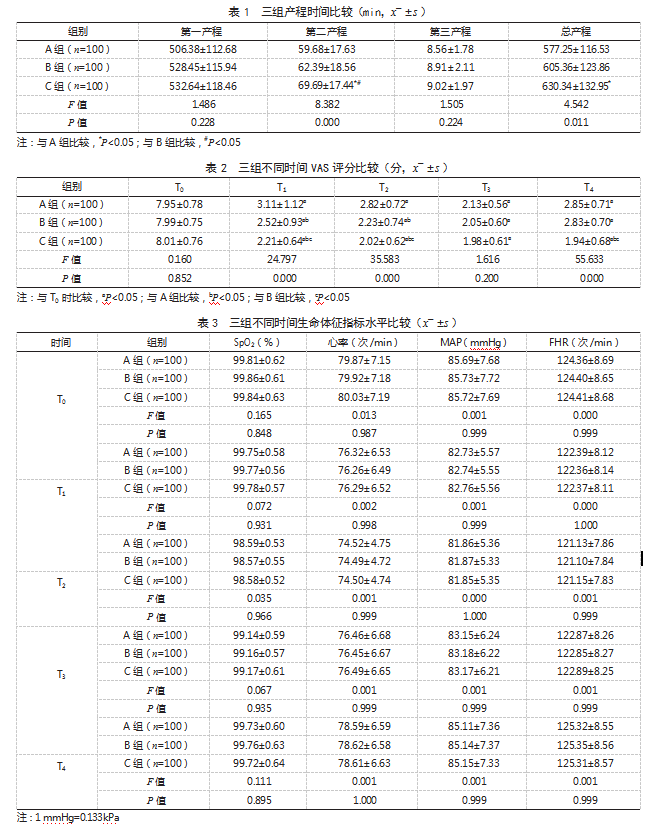
2.4三组麻醉不良反应发生率比较A组不良反应发生率低于C组,差异有统计学意义(P<0.05)。见表4。
3讨论
已知无痛分娩产妇通过使用麻醉药物,可减轻疼痛程度,有效提高分娩舒适度[5-6]。但麻醉药物的用量需十分谨慎,用量过少会导致镇痛效果不足,用量过大则会阻滞下肢运动功能。
罗哌卡因可抑制神经细胞膜上的钠离子通道,阻滞钠离子进入神经细胞,抑制神经冲动传导,从而抑制产妇对疼痛的感知[7]。本研究结果显示,C组第二产程时间长于C组,总产程时间长于A组;T1、T2时,B、C组VAS评分均低于A组,且C组低于B组;T4时,C组VAS评分均低于A、B组。分析原因为舒芬太尼通过与中枢神经μ阿片受体结合,阻滞疼痛信号传导,从而减轻患者疼痛程度[8-9];且随着舒芬太尼的浓度增加,镇痛效果增强[10],但较高浓度会在一定程度上影响宫缩,导致产程延长。
本研究结果同时显示,T0、T1、T2、T3、T4时,三组SpO2、心率、MAP、FHR水平比较,差异均无统计学意义。分析原因为分娩过程中的疼痛刺激可引发应激反应,导致产妇血压升高,心率加快,使血流动力学产生波动[11]。舒芬太尼可有效镇痛,缓解疼痛引起的应激反应,同时还可抑制肾上腺素分泌,进而稳定产妇生命体征[12]。本研究结果还显示,A组不良反应发生率低于C组。分析原因为舒芬太尼可减小交感神经张力和外周血管阻力,进而降低血压,影响心率;且其还可抑制呼吸系统和自主排尿反射,增加尿潴留发生风险;随着舒芬太尼浓度的增加,低血压、心率异常、尿潴留发生风险也增高。因本研究三组舒芬太尼用药浓度差距较大,未能研究到更微小区间内的浓度差距对分娩产生的影响,其结果尚需后续开展深入研究予以印证。
综上所述,0.3、0.5μg/mL舒芬太尼联合罗哌卡因硬膜外阻滞应用于无痛分娩产妇缓解疼痛、稳定生命体征的效果相当,而0.7μg/mL舒芬太尼联合罗哌卡因硬膜外阻滞应用于无痛分娩产妇可延长产程时间,提高不良反应发生率。
参考文献
[1]邬海虹,陈洁,嵇升.拉玛泽呼吸法联合耳穴压豆法在第一产程产痛中的应用分析[J].中国妇幼保健,2023,38(4):606-609.
[2]郑海艳.盐酸罗哌卡因联合舒芬太尼硬膜外麻醉无痛分娩的临床疗效[J].重庆医学,2022,51(S02):236-238.
[3]陈可馨,马凤婷,林辉,等.持续输注小剂量罗哌卡因复合舒芬太尼在分娩镇痛中的应用效果[J].临床药物治疗杂志,2023,21(4):58-63.
[4]村越毅.无痛分娩实践指南[M].北京:中国纺织出版社有限公司,2020:8-9.
[5]李娇,李婷婷,谢娜.程控硬膜外间歇脉冲注入与连续硬膜外输注在产妇分娩镇痛中的效果及对新生儿血气指标的影响[J].中国药物与临床,2024,24(3):191-194.
[6]安民,赵娜,雷晓峰,等.经皮穴位电刺激联合超声引导下阴部神经阻滞在分娩镇痛中的临床研究[J].重庆医科大学学报,2023,48(4):439-443.
[7]张晓敏,罗志锴.罗哌卡因药理特性及临床应用[J].临床医学进展,2023,13(1):287-293.
[8]赵赢,冯树全,邵安民.地塞米松复合舒芬太尼对超声引导下罗哌卡因下肢神经阻滞效应的影响[J].广西医科大学学报,2017,34(11):1649-1652.
[9]于锌,时莉芳,范静.分娩镇痛对产程及母婴转归影响的回顾性临床研究[J].河北医科大学学报,2020,41(6):731-734.
[10]张园园,鲁瑶.舒芬太尼复合不同浓度罗哌卡因间断硬膜外麻醉对产时发热产程及分娩结局的影响[J].山西医药杂志,2022,51(15):1755-1757.
[11]匡丕雄.不同剂量舒芬太尼联合罗哌卡因对剖宫产妇血流动力学及麻醉质量的影响[J].全科医学临床与教育,2018,16(1):33-37.
[12]杨雪,赵漾,康道林,等.预注不同剂量舒芬太尼对快速顺序诱导气管插管心血管反应的影响[J].临床麻醉学杂志,2021,37(7):755-757.










