肿瘤化疗患者发生输液港相关血栓的影响因素及模型验证论文
2026-03-02 17:17:29 来源: 作者:xuling
摘要:年龄≥60岁、有血栓形成史、导管尖端位置异常、D-D水平≥1.5 mg/L、FIB水平≥4.0 g/L、使用铂类化疗药物均为肿瘤化疗患者发生输液港相关血栓的危险因素,基于上述危险因素构建的风险预测模型可用于临床风险评估。
【摘要】目的:分析肿瘤化疗患者发生输液港相关血栓的影响因素,并构建风险预测模型进行验证。方法:回顾性分析2019年7月至2022年12月于滨州医学院附属医院接受化疗并植入输液港的320例恶性肿瘤患者的临床资料,根据是否发生输液港相关血栓将其分为血栓组和非血栓组。收集患者基线资料,采用Logistic回归分析肿瘤化疗患者发生输液港相关血栓的影响因素,构建风险预测模型,并基于模型变量绘制列线图进行验证。结果:320例肿瘤化疗患者中,58例发生输液港相关血栓,发生率为18.13%(58/320);两组性别、体质量指数、吸烟史、饮酒史、输血史、手术史、合并高血压、高脂血症史、临床分期、化疗次数、置管次数、活动情况、C反应蛋白水平、使用植物类化疗药物、使用抗肿瘤抗生素、使用抗代谢化疗药物、使用烷化剂、置管期间服用激素、置管期间感染比较,差异均无统计学意义(P>0.05);两组年龄、血栓形成史、导管尖端位置、D-二聚体(D-D)水平、纤维蛋白原(FIB)水平、使用铂类化疗药物比较,差异均有统计学意义(P<0.05);Logistic回归分析结果显示,年龄≥60岁、有血栓形成史、导管尖端位置异常、D-D水平≥1.5 mg/L、FIB水平≥4.0 g/L、使用铂类化疗药物均为肿瘤化疗患者发生输液港相关血栓的危险因素(OR>1,P<0.05);基于上述危险因素构建风险预测列线图模型,校准曲线与实际曲线吻合良好,拟合度曲线吻合率为81.15%;受试者工作特征曲线下面积为0.869,95%CI为0.748~0.912,灵敏度为83.06%,特异度为82.23%;决策曲线显示临床使用净效益较高。结论:年龄≥60岁、有血栓形成史、导管尖端位置异常、D-D水平≥1.5 mg/L、FIB水平≥4.0 g/L、使用铂类化疗药物均为肿瘤化疗患者发生输液港相关血栓的危险因素,基于上述危险因素构建的风险预测模型可用于临床风险评估。
【关键词】肿瘤;化疗;输液港相关血栓;影响因素;模型;验证
植入式静脉输液港是一种长期静脉输液装置,具有感染率低、患者舒适度高、维护便利等诸多优势,已广泛应用于肿瘤化疗患者[1]。输液港相关血栓是输液港较为常见且严重的并发症之一[2],可造成局部疼痛、肿胀,甚至引发肺栓塞,危及患者生命[3-4]。本文分析肿瘤化疗患者发生输液港相关血栓的影响因素,并构建风险预测模型进行验证。
1资料与方法
1.1一般资料回顾性分析2019年7月至2022年12月于滨州医学院附属医院接受化疗并植入输液港的320例恶性肿瘤患者的临床资料。纳入标准:经病理检查确诊为恶性肿瘤,且接受静脉化疗;植入输液港,且植入时间≥1个月;临床资料完整。排除标准:因营养支持、长期输液等非化疗原因植入输液港;置管前已存在静脉血栓或肺栓塞;合并严重肝、肾功能衰竭;合并凝血功能障碍或正在服用抗凝药物。
1.2方法(1)基线资料收集:参考相关文献[5],结合专家咨询意见,制订肿瘤化疗患者输液港相关血栓调查表,内容包括年龄、性别、体质量指数(BMI)、吸烟史、饮酒史、输血史、手术史、合并高血压、高脂血症史、血栓形成史、临床分期、化疗次数、置管次数、活动情况(每日活动时间<2 h为活动量减少,≥2 h为活动量正常)、化疗药物类型(使用植物类化疗药物、抗肿瘤抗生素、抗代谢化疗药物、烷化剂、铂类化疗药物)、置管期间是否服用激素、置管期间是否感染;通过胸部X线检查确认导管尖端位置,尖端位于上腔静脉与右心房交界处1~2 cm为位置正常,其余为位置异常;采用酶联免疫吸附法检测血浆D-二聚体(D-D)、纤维蛋白原(FIB)及血清C反应蛋白(CRP)水平。(2)输液港相关血栓判定标准:根据临床表现和影像学检查结果,其中患者出现单侧肢体肿胀、锁骨上间隙或颈部疼痛、导管功能障碍(输液速度减慢、回抽无血)等临床表现,且经静脉超声检查发现血栓,为症状性静脉血栓;患者无上述临床表现,但置管后1、3、6个月经静脉超声检查发现血栓,为无症状性静脉血栓。患者置管后6个月内出现症状性或无症状性静脉血栓,纳入血栓组,其余患者纳入非血栓组。(3)质量控制:由2名经过培训的研究人员独立查阅患者电子病历,按照调查表内容提取数据,双人录入并核对,确保数据准确;若存在数据分歧,由第3名研究人员审核确定。
1.3观察指标(1)肿瘤化疗患者输液港相关血栓发生情况。(2)肿瘤化疗患者发生输液港相关血栓的单因素分析。(3)肿瘤化疗患者发生输液港相关血栓的Logistic回归分析。(4)肿瘤化疗患者发生输液港相关血栓的风险预测模型构建与验证。
1.4统计学方法应用SPSS 22.0软件进行统计学分析,计量资料以(x—±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,影响因素分析采用Logistic回归分析,构建风险预测列线图模型,并绘制受试者工作特征(ROC)曲线,计算曲线下面积(AUC)评估模型区分度,以P<0.05为差异有统计学意义。
2结果
2.1肿瘤化疗患者输液港相关血栓发生情况320例肿瘤化疗患者中,58例发生输液港相关血栓,发生率为18.13%(58/320)。
2.2肿瘤化疗患者发生输液港相关血栓的单因素分析两组性别、BMI、吸烟史、饮酒史、输血史、手术史、合并高血压、高脂血症史、临床分期、化疗次数、置管次数、活动情况、CRP水平、使用植物类化疗药物、使用抗肿瘤抗生素、使用抗代谢化疗药物、使用烷化剂、置管期间服用激素、置管期间感染比较,差异均无统计学意义(P>0.05);两组年龄、血栓形成史、导管尖端位置、D-D水平、FIB水平、使用铂类化疗药物比较,差异均有统计学意义(P<0.05)。见表1。
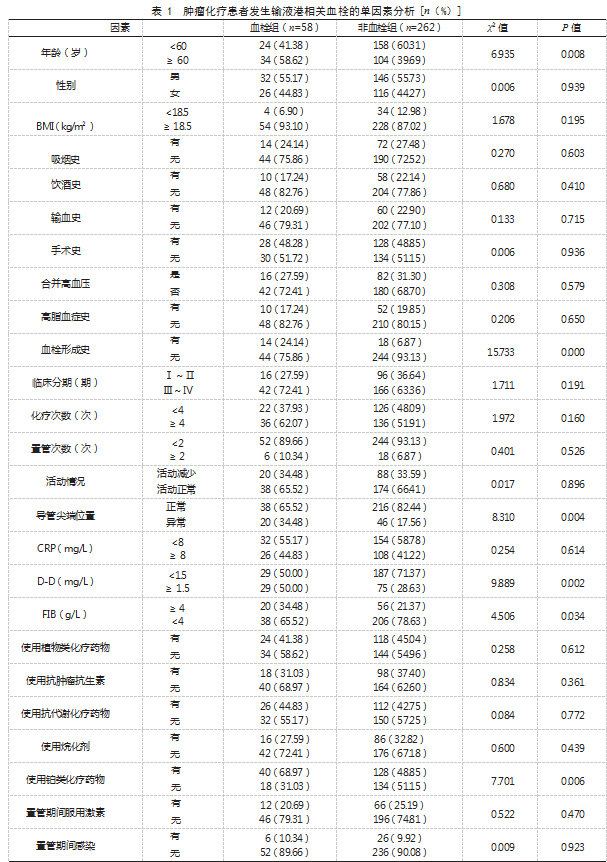
2.3肿瘤化疗患者发生输液港相关血栓的Logistic回归分析将肿瘤化疗患者是否发生输液港相关血栓作为因变量(未发生=0,发生=1),将表1中P<0.05的因素作为自变量,赋值见表2。Logistic回归分析结果显示,年龄≥60岁、有血栓形成史、导管尖端位置异常、D-D水平≥1.5 mg/L、FIB水平≥4.0 g/L、使用铂类化疗药物均为肿瘤化疗患者发生输液港相关血栓的危险因素(OR>1,P<0.05)。见表3。
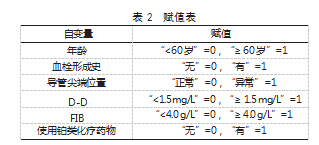
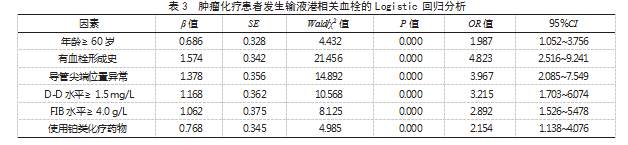
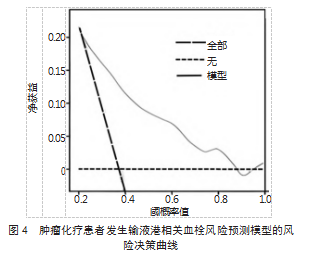
2.4肿瘤化疗患者发生输液港相关血栓的风险预测模型构建与验证基于Logistic回归分析确定的6个危险因素,构建风险预测列线图模型,见图1。校准曲线与实际曲线吻合良好,拟合度曲线吻合率为81.15%,见图2。ROC曲线AUC为0.869,95%CI为0.748~0.912,灵敏度为83.06%,特异度为82.23%,见图3。决策曲线显示临床使用净效益较高,见图4。

3讨论
输液港作为肿瘤化疗患者的长期静脉通路,输液港相关血栓的发生率较高,不仅会影响导管使用,延长住院时间,还可能引发肺栓塞及其他严重并发症。已知临床多依靠经验预防输液港相关血栓,缺乏特异性风险评估工具,难以做到精准预防[6]。
本研究Logistic回归分析结果显示,年龄≥60岁、有血栓形成史、导管尖端位置异常、D-D水平≥1.5 mg/L、FIB水平≥4.0 g/L、使用铂类化疗药物均为肿瘤化疗患者发生输液港相关血栓的危险因素。分析原因:(1)年龄≥60岁。老年人血管弹性下降,血管内皮功能减退,修复能力减弱,易因导管及化疗药物受到损伤;且老年患者常合并多种基础疾病,活动能力下降,血流速度缓慢,增加血栓形成风险。建议临床需指导患者适当增加活动量,避免长时间卧床或久坐,积极治疗和控制基础疾病。(2)有血栓形成史。此类患者体内凝血系统处于激活状态,而输液港置管属于有创操作,导管留置时其尖端和管身会持续摩擦、压迫血管内皮,造成物理损伤,易使导管周围形成血栓[7-8]。建议临床应在置管前后早期使用低分子肝素及其他抗凝药物预防。(3)导管尖端位置异常。这一结果与文献报道相符[9-10]。导管尖端应位于上腔静脉与右心房相交接上方1~2 cm处,此处血流速度较快,可迅速将输注的化疗药物稀释,减轻药物对血管壁的刺激。当导管尖端位置处于上腔静脉上段、颈内静脉或右心房内部时,血流速度减慢,药物在局部的浓度过高,易引发血管内皮损伤和炎症反应,激活凝血系统,促进血栓形成。此外,导管尖端位置异常还可导致导管弯折、移位,进一步增加血栓形成风险。建议临床不仅在置管后立即通过胸部X线检查确认导管尖端位置正确,还应在患者出现相关症状或常规维护时,通过影像学复查,及时发现并纠正导管继发性异位[11]。(4)D-D水平≥1.5 mg/L、FIB水平≥4.0 g/L。D-D属于纤维蛋白降解产物,其水平升高提示机体存在血栓形成和溶解过程,是反映凝血激活和纤溶活性的关键指标[12]。恶性肿瘤患者因肿瘤细胞释放促凝物质激活凝血系统,常会出现D-D水平升高;而置管和化疗药物均会损伤血管内皮,引发局部炎症反应,致使D-D水平持续升高,增加血栓形成风险。FIB是凝血过程中的关键因子,其水平升高提示血液黏稠度增高,血流速度减慢,促进血小板聚集及血栓形成[13]。建议临床可将D-D和FIB作为输液港相关血栓发生风险监测的关键指标,必要时给予抗凝药物预防。(5)使用铂类化疗药物。铂类药物具有血管毒性,可引起持续的内皮细胞凋亡与脱落,暴露内皮下促凝基质,激活凝血系统,促使血栓形成[14]。建议临床密切监测血栓相关实验室指标,必要时给予抗凝药物预防。
基于Logistic回归分析结果构建风险预测列线图模型,ROC曲线AUC为0.869,提示该预测模型对肿瘤化疗患者发生输液港相关血栓具有较高的区分度。标准曲线与实际曲线基本重合且偏移幅度较小,拟合度曲线吻合率为81.15%,提示该预测模型拟合度良好。决策曲线分析显示,在特定阈值概率区间内,该预测模型呈现出更优的净获益水平,提示该模型可有效指导临床实践,辅助临床医师精准识别出需要预防性抗凝治疗的患者,避免进行不必要的干预。因本研究为单中心回顾性研究,纳入的患者均来自同一家医院,其结果可能存在偏倚,尚需后期开展深入研究予以印证。
综上所述,年龄≥60岁、有血栓形成史、导管尖端位置异常、D-D水平≥1.5 mg/L、FIB水平≥4.0 g/L、使用铂类化疗药物均为肿瘤化疗患者发生输液港相关血栓的危险因素,基于上述危险因素构建的风险预测模型可用于临床风险评估。
参考文献
[1]张阳阳,张洪新,张娜,等.完全植入式静脉输液港因并发症拔管风险预测模型的建立及验证[J].中华护理杂志,2024,59(20):2455-2462.
[2]徐芸,盛丽娟,张海燕,等.乳腺癌植入式静脉输液港患者导管相关性血栓形成危险因素的Meta分析[J].军事护理,2024,41(10):9-12.
[3]温萌,豆欣蔓,苗晓琦,等.肿瘤患者完全植入式静脉输液港导管相关性血栓形成危险因素的Meta分析[J].中华护理杂志,2022,57(23):2825-2833.
[4]TABATABAIE O,KASUMOVA G G,KENT T S,et al.Upper extremity deep venous thrombosis after port insertion:What are the risk factors?[J].Surgery,2017,162(2):437-444.
[5]肖莎,张小莉,陈茜,等.Caprini风险评估模型对乳腺癌化疗患者输液港相关静脉血栓形成的预测效果分析[J].护理实践与研究,2024,21(9):1351-1357.
[6]杨贵丽,郑海燕,毛燕,等.肺癌化疗病人输液港相关血栓形成的影响因素分析及护理对策[J].蚌埠医学院学报,2022,47(9):1272-1275.
[7]李婷.恶性肿瘤患者发生植入式静脉输液港相关感染危险因素研究进展[J].中西医结合护理,2024,10(3):32-36.
[8]LUO Z,XU W,GUO Z,et al.Incidence and Risk of Catheter-Related Thrombosis in Breast Cancer Patients With Implanted Ports[J].J Infus Nurs,2025,48(2):114-122.
[9]秦闫威,袁宇翔,王勇,等.经颈内静脉植入输液港:导管尖端处于不同位置时1年内并发症发生率与导管通畅率[J].中国介入影像与治疗学,2024,21(5):268-271.
[10]张梦肃,许晟熙,张杰,等.上臂输液港相关感染危险因素分析和预测模型构建[J].中国感染与化疗杂志,2025,25(2):140-148.
[11]余婉琪,邓军,管惠捷,等.恶性肿瘤患儿完全植入式静脉输液港导管相关血栓的发生率及危险因素分析[J].齐齐哈尔医学院学报,2024,45(15):1497-1500.
[12]张燕群,边冬梅,赵新娟,等.血浆D-二聚体和C反应蛋白水平与乳腺癌患者输液港相关深静脉血栓形成的相关性分析[J].中国医药,2022,17(3):357-361.
[13]MARCHETTI M,GOMEZ-ROSAS P,RUSSO L,et al.Baseline Hemostatic Biomarker Assessment Identifies Breast Cancer Patients at High Risk for Venous Thromboembolism During Chemotherapy[J].Cancers(Basel),2025,17(16):2712.
[14]张晓欲,左金玲,董娜,等.血浆D-二聚体、血栓调节蛋白与上皮性卵巢癌肿瘤细胞减灭术后铂类药物化疗敏感性的关系[J].中国性科学,2024,33(4):109-113.










