直接上方入路与后外侧入路半髋关节置换术治疗老年创伤性股骨颈骨折患者的效果比较论文
2026-03-02 17:01:01 来源: 作者:xuling
摘要:DSA半髋关节置换术治疗老年创伤性股骨颈骨折患者可改善围手术期指标、血清学指标水平,降低术后疼痛程度评分,提高髋关节功能评分,效果优于PLA半髋关节置换术治疗。
【摘要】目的:比较直接上方入路(DSA)与后外侧入路(PLA)半髋关节置换术治疗老年创伤性股骨颈骨折患者的效果。方法:回顾性分析2021年8月至2023年11月该院收治的60例老年创伤性股骨颈骨折患者的临床资料,依据手术入路不同将其分为研究组和对照组各30例。研究组行DSA半髋关节置换术治疗,对照组行PLA半髋关节置换术治疗。比较两组围手术期指标(术后下床活动时间、术中出血量、手术时间、住院时间、切口长度)水平,术后不同时间疼痛程度[数字分级评分法(NRS)]评分,手术前后血清学指标[肌酸激酶(CK)、C反应蛋白(CRP)、β-胶原降解产物(β-CTX)、Ⅰ型前胶原氨基端前肽(PⅠNP)]水平、髋关节功能[Harris髋关节功能量表(HHS)]评分,以及并发症发生率。结果:研究组术中出血量少于对照组,手术时间、住院时间、术后下床活动时间、切口长度均短于对照组,差异有统计学意义(P<0.05);术后3、6、12 d,研究组NRS评分均低于对照组,差异有统计学意义(P<0.05);术后,两组CRP、β-CTX、CK水平均低于术前,且研究组低于对照组,两组PⅠNP水平均高于术前,且研究组高于对照组,差异有统计学意义(P<0.05);术后,两组HHS评分均高于术前,且研究组高于对照组,差异有统计学意义(P<0.05);两组并发症发生率比较,差异无统计学意义(P>0.05)。结论:DSA半髋关节置换术治疗老年创伤性股骨颈骨折患者可改善围手术期指标、血清学指标水平,降低术后疼痛程度评分,提高髋关节功能评分,效果优于PLA半髋关节置换术治疗。
【关键词】老年;创伤性;股骨颈骨折;直接上方入路;后外侧入路;半髋关节置换术;髋关节功能
创伤性股骨颈骨折主要表现为髋部疼痛、肿胀、关节活动受限等症状[1-2]。半髋关节置换术通过采用人工假体代替骨折股骨头,可恢复关节功能[3-4],该术式有直接上方入路(DSA)与后外侧入路(PLA)2种入路方式,前者能最大程度保留外旋肌群、髂胫束;后者可充分显露骨折端,利于术中操作[5-6],但目前临床尚未明确何种术式更具优势。本文比较DSA与PLA半髋关节置换术治疗老年创伤性股骨颈骨折患者的效果。
1资料与方法
1.1一般资料回顾性分析2021年8月至2023年11月本院收治的60例老年创伤性股骨颈骨折患者的临床资料。纳入标准:经X线检查确诊为创伤性股骨颈骨折;年龄>75岁;单侧股骨颈骨折;符合半髋关节置换术指征;依从性较好;认知功能正常;临床资料完整。排除标准:麻醉不耐受;存在股骨颈骨折史;正在参加其他临床试验;合并凝血功能、免疫功能障碍;伴有神经功能损伤;合并心、肝、肾功能障碍。患者对本研究内容了解并自愿签署知情同意书。依据手术入路不同将其分为研究组和对照组各30例。研究组:男18例,女12例;年龄76~83岁,平均(78.96±1.92)岁;体质量指数18.36~22.79 kg/m2,平均(20.54±1.06)kg/m2;骨折原因:交通事故7例,跌倒16例,高空坠落7例;患侧:左侧14例,右侧16例。对照组:男17例,女13例;年龄76~84岁,平均(79.04±2.01)岁;体质量指数18.21~23.18 kg/m2,平均(20.65±1.17)kg/m2;骨折原因:交通事故6例,跌倒15例,高空坠落9例;患侧:左侧15例,右侧15例。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2方法两组术前均完善相关检查,明确骨折情况。
研究组行DSA半髋关节置换术治疗。患者进行全身麻醉,取健侧卧位,常规消毒铺巾。于大转子中后1/3处作切口,并向内、向后进行45°角延伸,长度6~8 cm,切开皮肤、皮下组织,显露阔筋膜,钝性分离阔筋膜张肌与缝匠肌,充分显露关节囊并切开,随后在小转子上方1.5 cm处进行截骨,取出股骨头,处理髋臼,进行扩髓,选择合适的关节假体,并安装试模,之后复位髋关节,调整其活动性,无异常后缝合关节囊,对外旋肌群进行重建,放置负压引流管,缝合切口,术毕。
对照组行PLA半髋关节置换术治疗。患者进行全身麻醉,取健侧卧位,常规消毒铺巾。于大转子中点10 cm处作切口,并沿臀大肌肌纤维方向向远端及外侧延伸至大转子后缘,向股骨干远端延长约10 cm,切开皮肤、皮下组织和筋膜层,显露大转子后缘外旋肌群,充分显露关节囊并进行T形切开,屈曲、内收、内旋髋关节,暴露骨折端,随后在小转子上1.5 cm处进行截骨,取出股骨头,后续操作同研究组。
两组术后均进行止痛、抗感染治疗和常规康复训练。
1.3观察指标(1)比较两组围手术期指标水平,包括术后下床活动时间、术中出血量、手术时间、住院时间、切口长度。(2)比较两组术后不同时间疼痛程度评分。术后3、6、12 d,采用数字分级评分法(NRS)评估,总分0~10分,评分越高表明疼痛程度越严重。(3)比较两组手术前后血清学指标水平。术前和术后7 d,采集患者空腹静脉血3 mL,以3000 r/min、离心半径10 cm,离心8 min,分离血清,采用酶动力法检测肌酸激酶(CK)水平,采用免疫比浊法检测C反应蛋白(CRP)水平,采用酶联免疫吸附法检测β-胶原降解产物(β-CTX)、Ⅰ型前胶原氨基端前肽(PⅠNP)水平。(4)比较两组手术前后髋关节功能评分。术前和术后3个月,采用Harris髋关节功能量表(HHS)评分评估,包括活动度、畸形、疼痛、功能4个维度,总分0~100分,评分越高表明髋关节功能越好。(5)比较两组并发症发生率。
1.4统计学方法采用SPSS 22.0统计学软件处理数据,计量资料以(x—±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2结果
2.1两组围手术期指标水平比较研究组术中出血量少于对照组,手术时间、住院时间、术后下床活动时间、切口长度均短于对照组,差异有统计学意义(P<0.05)。见表1。
2.2两组术后不同时间疼痛程度评分比较术后3、6、12 d,研究组NRS评分均低于对照组,差异有统计学意义(P<0.05)。见表2。
2.3两组手术前后血清学指标水平比较术前,两组CK、CRP、β-CTX、PⅠNP水平比较,差异均无统计学意义(P>0.05);术后,两组CRP、β-CTX、CK水平均低于术前,且研究组低于对照组,两组PⅠNP水平均高于术前,且研究组高于对照组,差异有统计学意义(P<0.05)。见表3。
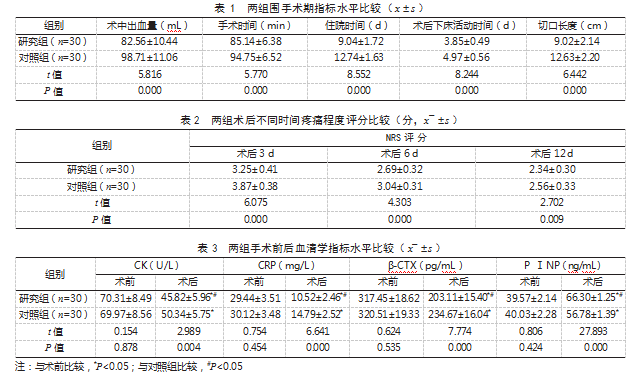
2.4两组手术前后髋关节功能评分比较术前,两组HHS评分比较,差异无统计学意义(P>0.05);术后,两组HHS评分均高于术前,且研究组高于对照组,差异有统计学意义(P<0.05)。见表4。
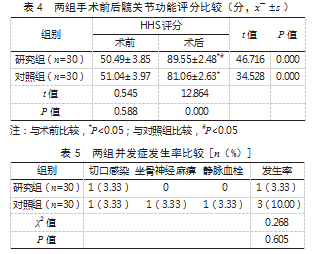
2.5两组并发症发生率比较研究组并发症发生率为3.33%,对照组并发症发生率为10.00%。两组并发症发生率比较,差异无统计学意义(P>0.05)。见表5。
3讨论
创伤性股骨颈骨折若未进行及时有效治疗,可导致下肢功能障碍,影响患者日常生活[7-8]。目前,临床常采用半髋关节置换术治疗,该术式常用入路有DSA与PLA,但二者疗效尚存在争议。
本研究结果显示,研究组术中出血量少于对照组,手术时间、住院时间、术后下床活动时间、切口长度均短于对照组。分析原因为DSA于大转子中后1/3处作切口,并向上、向后进行45°角延伸,相对PLA切口较小,对机体的损伤较轻,因此可减少术中出血量;且术中保留外旋肌群、髂胫束,可避免对股方肌、闭孔外肌的损伤,既能缩短手术时间,还可促进术后恢复,有利于缩短住院时间和术后下床活动时间[9]。
本研究结果同时显示,研究组术后3、6、12 d NRS评分均低于对照组,HHS评分高于对照组。分析原因为DSA对外旋肌群、髂胫束进行保留处理,可减轻对相关肌群的损伤,有利于降低术后疼痛感,提高髋关节的稳定性,为髋关节功能的恢复提供良好条件,从而提高髋关节功能评分。
β-CTX水平升高可提示骨质疏松、骨折、骨肿瘤等疾病;CK可反映骨骼肌的损伤情况;CRP可反映机体炎症反应程度;PⅠNP是骨形成灵敏度、特异度均较高的指标[10-11]。本研究结果还显示,术后,研究组CRP、β-CTX、CK水平均低于对照组,PⅠNP水平高于对照组。分析原因为DSA并非单纯缩小切口,其经臀小肌、梨状肌间隙进入关节囊,可保留髂胫束、股方肌等外旋肌群的完整性,对软组织的损伤较小,炎症刺激较轻,同时无需对股骨颈进行脱位处理,可保留周围软组织,促进术后恢复,进而改善血清学指标水平。本研究结果又显示,两组并发症发生率比较,差异无统计学意义。提示采用DSA手术入路未增加安全风险。
综上所述,DSA半髋关节置换术治疗老年创伤性股骨颈骨折患者可改善围手术期指标、血清学指标水平,降低术后疼痛程度评分,提高髋关节功能评分,效果优于PLA半髋关节置换术治疗。
参考文献
[1]马翔宇,王文革,吴建临,等.双动全髋关节假体全髋关节置换术治疗创伤性股骨颈骨折的效果分析[J].临床外科杂志,2022,30(7):662-665.
[2]姜付宁,夏洪超,孙磊.SuperPath入路和Watson-Jones入路全髋关节置换术治疗创伤性股骨颈骨折的临床对比分析[J].临床外科杂志,2022,30(1):71-73.
[3]刘明宇,程子文,姚双权,等.CT三维重建引导下双平面克氏针撬拨辅助复位与切开复位治疗股骨颈骨折的疗效比较[J].中国微创外科杂志,2023,23(6):456-461.
[4]吴聪,阮鹏飞,邵威捷,等.直接前侧入路切开复位内固定治疗青壮年股骨颈骨折20例[J].中国中医骨伤科杂志,2023,31(4):69-72.
[5]汤月平,顾梅.直接前入路与微创SuperPath入路对创伤性股骨颈骨折病人行全髋关节置换术的疗效[J].临床外科杂志,2022,30(3):272-275.
[6]马宜君,郭兆瑞.外侧小切口髋关节置换术两种治疗方法对老年创伤性股骨颈骨折患者的临床疗效观察[J].贵州医药,2022,46(2):268-269.
[7]STEFFENSMEIER A,SHAH N,ARCHDEACON M,et al.Clinical and biomechanical effects of femoral neck buttress plate used for vertical femoral neck fractures[J].Injury,2022,53(3):1137-1143.
[8]张晓,马胜利,李磊,等.不同入路人工髋关节置换术治疗老年股骨颈骨折效果观察及其对血清骨特异性碱性磷酸酶抗酒石酸酸性磷酸酶5b水平的影响[J].山西医药杂志,2022,51(3):247-250.
[9]彭祥,双峰,李浩,等.直接上方入路与后外侧入路在高龄股骨颈骨折半髋置换术中的早期疗效比较[J].中国骨伤,2023,36(11):1021-1025.
[10]钟镇阳,宋超,白耘豪.外侧与后路小切口髋关节置换术对老年创伤性股骨颈骨折患者关节功能及血清β-CTX、骨特异性碱性磷酸酶水平的影响[J].中国医刊,2022,57(1):99-102.
[11]詹云佳,金侠,王雪飞,等.改良后路小切口髋关节置换术对老年股骨颈骨折患者髋关节功能及术后PⅠNP、BAP、BGP水平的影响[J].临床和实验医学杂志,2022,21(3):320-324.










