益生菌辅助三联疗法治疗过敏性鼻炎患儿的效果及对生活质量的影响论文
2026-03-02 16:19:43 来源: 作者:xuling
摘要:益生菌辅助三联疗法治疗AR患儿的疗效理想,可改善其临床症状,调节机体的免疫功能,提升其生活质量。
[摘要]目的探讨益生菌辅助三联疗法治疗过敏性鼻炎(allergic rhinitis,AR)患儿的效果。方法方便选取2023年7月—2024年6月兰州市第二人民医院收治的84例AR患儿为研究对象,按治疗方法分为两组,每组42例。对照组使用三联疗法治疗(氯雷他定、孟鲁司特钠、糠酸莫米松鼻喷雾剂),观察组使用三联疗法联合益生菌治疗。比较两组临床疗效、症状评分、免疫功能指标及生活质量。结果研究组总有效率为95.24%(40/42),高于对照组的80.95%(34/42),差异有统计学意义(χ2=4.086,P<0.05)。研究组鼻塞、鼻痒、喷嚏、流涕评分低于对照组,差异均有统计学意义(P均<0.05)。研究组干扰素γ水平高于对照组,白细胞介素4水平低于对照组,差异均有统计学意义(P均<0.05)。研究组生活质量评分低于对照组,差异有统计学意义(P<0.05)。结论益生菌辅助三联疗法治疗AR患儿的疗效理想,可改善其临床症状,调节机体的免疫功能,提升其生活质量。
[关键词]益生菌;三联疗法;过敏性鼻炎
过敏性鼻炎(allergic rhinitism,AR)是由过敏原触发免疫球蛋白E(immunoglobulin E,IgE)介导的免疫反应引起的慢性炎症性疾病,流行病学数据显示,全球约10%~30%的成人及20%~40%的儿童受其困扰,我国儿童AR的患病率呈逐年上升趋势[1]。AR的典型症状包括阵发性喷嚏、清水样涕、鼻痒及鼻塞,部分患儿伴随眼结膜充血、睡眠障碍及认知功能下降。儿童因免疫系统发育尚未成熟、鼻腔结构狭窄,症状更为显著,若长期未规范治疗可能引发哮喘、鼻窦炎、腺样体肥大等并发症,严重影响生长发育及生活质量[2]。目前临床常用治疗方案包括抗组胺药(如氯雷他定)、白三烯受体拮抗剂(如孟鲁司特钠)及鼻用糖皮质激素(如糠酸莫米松鼻喷雾剂)。氯雷他定通过拮抗H1受体快速缓解鼻痒、喷嚏;孟鲁司特钠抑制白三烯炎症通路,改善鼻塞及气道高反应性;糠酸莫米松作为局部激素,高效抑制鼻腔黏膜炎症[3-4]。三药联用形成“三联疗法”,可覆盖多环节病理机制,短期疗效显著,被广泛用于中重度患儿。然而三联疗法仅针对患儿的症状进行干预,无法调节免疫失衡这一根本病因,停药后易复发,其次长期多药联合应用可增加患儿的脏器负担,用药不良反应较多。近年研究发现,肠道菌群紊乱与Th1/Th2免疫失衡密切相关,而益生菌可通过调节肠道微生态、增强黏膜屏障功能、抑制促炎因子释放等途径纠正免疫偏移[5]。因此,将益生菌纳入AR患儿的治疗中,不仅可减少传统药物用量及不良反应,还能从免疫调节层面实现长期病情稳定,为儿童过敏性鼻炎的精准治疗提供新策略。然而目前该类研究相对较少,基于此,本研究分析益生菌辅助三联疗法治疗AR患儿的效果,现报道如下。
1资料与方法
1.1一般资料
方便选取2023年7月—2024年6月兰州市第二人民医院收治的84例AR患儿为研究对象,按治疗方法分为两组。研究组42例,年龄3~12岁,平均(6.67±1.85)岁;男22例,女20例。对照组42例,年龄3~12岁,平均(6.80±1.82)岁;男24例,女18例。两组患儿一般资料比较,差异均无统计学意义(P均>0.05),具有可比性。本研究上报兰州市第二人民医院伦理委员会并获得审批(SERLL2025226)。
1.2纳入与排除标准
纳入标准:符合AR诊断标准[6];变应原皮肤试验阳性;处于临床发作期;症状(睡眠严重受到影响或日常生活受限)为持续性(症状发作>4 d/周,且病程>4周);接受单药治疗失败或双药治疗症状控制不佳;患儿家属对本研究知情同意。
排除标准:患有免疫系统、凝血系统等疾病者;伴有重要脏器功能不全者;合并肺炎或哮喘等呼吸系统疾病者;入组前3个月内服用激素类、益生菌等药物者;伴有严重感染性疾病或传染性疾病者;长期应用抗生素者;患有精神系统疾病者;过敏体质者。
1.3治疗方法
对照组采用三联疗法。氯雷他定泡腾片(国药准字H20083702;规格:10 mg)口服,体质量>30 kg者,10 mg/次,1次/d;体质量≤30 kg者,5 mg/次,1次/d,将药物溶于温开水后服用。孟鲁司特钠片(国药准字H20083372;规格:10 mg)10 mg/次,1次/d,睡前口服。糠酸莫米松鼻喷雾剂(国药准字H20113481;规格:每瓶60揿,每揿含糠酸莫米松50μg,药液浓度为0.05%),每日晨起两个鼻孔各1喷(50μg),1次/d。
观察组在三联疗法基础上联合双歧杆菌三联活菌散(国药准字S10970104;规格:2 g),1袋/次,3次/d。
两组均治疗2个月。
1.4观察指标
疗效评价:患儿鼻黏膜水肿、鼻痒、鼻塞、打喷嚏等症状消失,鼻镜检查提示鼻黏膜色泽正常,无肿胀为显效;患儿症状缓解,鼻镜检查提示存在轻微的肿胀为有效;症状无改善加重为无效[7]。总有效率=(显效例数+有效例数)/总例数×100%。
临床症状:治疗前后评估患儿临床症状,包括鼻塞、鼻痒、喷嚏、流涕,按照无、轻、中、重依次计0~3分[7]。
免疫功能指标:采集患儿肘静脉4 mL,离心分离上层血清(转速3 000r/min,离心半径13.5 cm,离心10 min),采用酶免法检测干扰素γ(interferonγ,IFN-γ)、白细胞介素4(interleukin 4,IL-4)。
生活质量:治疗前后评价患儿生活质量,采用鼻结膜炎生命质量调查问卷(Rhinoconjunctivitis Quality of Life Questionnaire,RQLQ)[8],总分6分,分值越低生活质量越好。
1.5统计方法
采用SPSS 26.0统计学软件处理数据,计量资料(症状评分、免疫功能指标、RQLQ评分)经Shapiro-Wilk检验,符合正态分布,以(x-±s)表示,组间比较行两独立样本t检验,组内比较采用配对样本t检验。计数资料(临床疗效)以例数(n)和率(%)表示,组间比较行χ2检验,等级资料比较行秩和检验。P<0.05为差异有统计学意义。
2结果
2.1两组患儿临床疗效比较
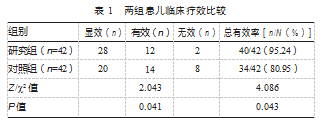
研究组总有效率为95.24%,高于对照组的80.95%,差异有统计学意义(P<0.05)。见表1。
2.2两组患儿症状评分比较
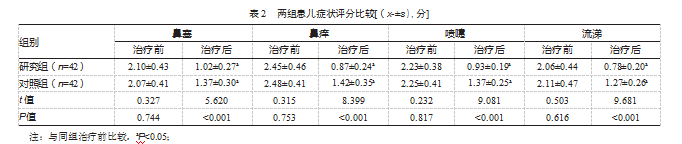
研究组鼻塞、鼻痒、喷嚏、流涕评分低于对照组,差异均有统计学意义(P均<0.05)。见表2。
2.3两组患儿免疫功能比较
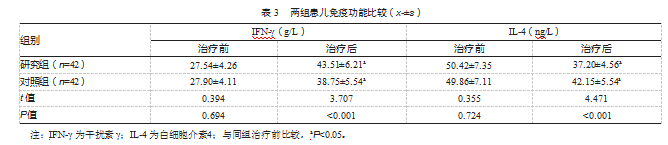
治疗后,研究组IFN-γ水平高于对照组,IL-4水平低于对照组,差异均有统计学意义(P均<0.05)。见表3。
2.4两组患儿生活质量评分比较
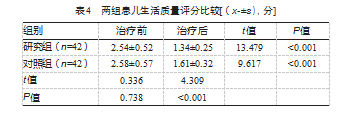
治疗后,研究组生活质量评分低于对照组,差异有统计学意义(P<0.05)。见表4。
3讨论
AR的发病与遗传、环境及免疫失衡等多因素相关,其中Th2型免疫应答亢进及调节性T细胞功能缺陷是核心机制[9]。AR患儿因免疫系统发育不完善,更易受尘螨、花粉等过敏原刺激,诱发鼻腔黏膜持续性炎症,表现为鼻塞、流涕等症状反复发作。长期未控的AR不仅影响儿童睡眠质量、学习效率,还与哮喘、腺样体面容等并发症密切相关,甚至可能对神经认知发育造成潜在损害[10]。以氯雷他定、孟鲁司特钠及糠酸莫米松为代表的三联疗法为治疗AR患儿的常用方式,在缓解患儿症状方面取得一定成效,但其无法逆转Th1/Th2免疫失衡或修复免疫耐受缺陷,导致部分患儿停药后症状复发[11]。相关研究发现,肠道菌群通过“微生物-肠-鼻轴”调控全身免疫稳态,其紊乱可加剧Th2极化并削弱黏膜屏障功能[12]。因此通过调节肠道菌群对于AR的治疗具有积极意义,在传统药物治疗的基础上联合益生菌干预,或可弥补对症治疗的不足,有望通过免疫重塑取得理想的远期疗效。
既往研究指出,联合益生菌治疗对患儿流涕等症状的改善效果更好,并且可提升其生活质量[13]。基于此,本研究在三联疗法的基础上联合双歧杆菌三联活菌用于AR患儿,结果显示治疗总有效率优于三联疗法单独应用(P<0.05),并且临床症状改善情况优于常规药物治疗(P均<0.05),提示联合益生菌治疗可增强对AR患儿病情的控制,缓解其临床症状。其原因可能为三联疗法通过拮抗组胺、抑制白三烯通路及局部抗炎作用快速缓解症状,益生菌可促进肠道短链脂肪酸生成,激活树突细胞并诱导调节性T细胞分化,直接抑制Th2过度活化,重建免疫平衡;此外,益生菌通过增强肠黏膜屏障功能,减少过敏原及内毒素易位,降低全身致敏风险;最后益生菌可抑制鼻腔嗜酸性粒细胞浸润、减少鼻黏膜肥大细胞脱颗粒,进而缓解相关的鼻部症状[14]。
AR的发病机制与Th1/Th2免疫失衡密切相关,其中IL-4和IFN-γ的动态变化是核心环节。IL-4作为Th2型免疫应答的关键细胞因子,可促进B细胞分泌IgE,激活肥大细胞释放组胺、白三烯等炎症介质,导致鼻黏膜水肿、黏液分泌增加及嗜酸性粒细胞浸润,从而引发典型症状如鼻塞、流涕和喷嚏。而IFN-γ作为Th1型免疫标志物,通过抑制Th2细胞分化、促进Th1/Th2平衡,对过敏反应具有天然拮抗作用。研究显示,AR患儿血清IL-4水平显著升高,IFN-γ水平则明显降低,提示Th2极化是疾病进展的核心驱动因素[15]。本研究结果显示,治疗后研究组IFN-γ高于对照组,而IL-4低于对照组(P均<0.05),提示联合益生菌治疗可增强对患儿机体免疫失衡的纠正作用。其原因为三联疗法虽可快速缓解患儿症状,但其作用局限于抑制炎性因子的表达,而无法逆转IL-4/IFN-γ的异常表达。联合益生菌治疗后可有效弥补三联疗法的不足,益生菌的代谢产物可激活树突细胞,诱导调节性T细胞的分化,通过抑制Th2细胞的活性,减少IL-4等促炎因子的表达,并且外源性补充益生菌后可修复肠道屏障功能,防止内毒素易位的发生,进一步抑制IL-4的分泌;此外,其可通过增强Th1应答或促进Th1/Th2平衡刺激IFN-γ分泌。既往研究显示,在常规治疗的基础上配合四联益生菌用于AR患儿,可提升治疗效果,并且可更好地调节患儿的免疫功能。
一项Meta分析显示,将益生菌用于过敏性鼻炎患儿有助于纠正机体的Th1/Th2紊乱,改善其临床症状[16]。本研究结果显示,治疗后研究组RQLQ评分低于对照组(P<0.05),提示联合益生菌治疗对患儿生活质量的改善作用明显,与陈志凌[17]的研究结果一致,可能与联合治疗对患儿临床症状控制效果较好有关。
综上所述,益生菌辅助三联疗法治疗AR患儿的疗效理想,可改善其临床症状,调节机体的免疫功能,提升其生活质量。然而本研究存在纳入样本较少的不足,无法完全排除混杂因素的影响,并且对其远期疗效有待进一步验证;后续可开展多中心大样本研究,并延长随访时间,进一步完善本研究结论。
[参考文献]
[1]刘庆玲,王未,兰常肇,等.过敏性鼻炎患儿的血清吸入变应原分布特征[J].中国医刊,2024,59(1):101-104.
[2]徐赫彤,钟水军,刘静,等.西替利嗪联合糠酸莫米松对过敏性鼻炎患儿EOS水平和LTE4浓度的影响[J].中国妇幼保健,2024,39(11):2010-2013.
[3]李慧,聂雷,张佩瑶,等.孟鲁司特钠联合丙酸氟替卡松鼻喷雾剂治疗儿童过敏性鼻炎的效果[J].西北药学杂志,2024,39(3):144-148.
[4]江莲英,华晓星,梁景熙.散风通窍滴丸联合氯雷他定治疗儿童过敏性鼻炎的临床研究[J].现代药物与临床,2023,38(10):2500-2505.
[5]林小燕,李静,马志祺,等.益生菌治疗变应性鼻炎的临床疗效及抗变态反应作用Meta分析[J].山东大学耳鼻喉眼学报,2021,35(3):70-80.
[6]中华耳鼻咽喉头颈外科杂志编辑委员会鼻科组,中华医学会耳鼻咽喉头颈外科学分会鼻科学组、小儿学组.儿童变应性鼻炎诊断和治疗指南(2022年,修订版)[J].中华耳鼻咽喉头颈外科杂志,2022,57(4):392-404.
[7]黄蓓.《证候类中药新药临床研究技术指导原则》发布[J].中医药管理杂志,2018,26(21):107.
[8]罗秋兰.鼻结膜炎生存质量量表中文版本的临床应用及评价[D].广东:广州中医药大学,2008.
[9]刘伟,赵雪松,葛舒曼,等.西替利嗪联合色甘萘甲那敏对过敏性鼻炎患儿微小RNA-375及T细胞免疫球蛋白域黏蛋白域蛋白-1的影响[J].中国妇幼保健,2024,39(12):2181-2185.
[10]张燕,王霞辉,蔡苗.糠酸莫米松联合左卡巴斯汀对过敏性鼻炎患儿ECP和TSLP水平的影响[J].中国妇幼保健,2023,38(22):4372-4376.
[11]黄萌萌,董亮亮,王红梅.盐酸西替利嗪滴剂联合丙酸氟替卡松吸入气雾剂治疗儿童过敏性鼻炎合并支气管哮喘疗效观察[J].儿科药学杂志,2024,30(2):28-31.
[12]IFTIKHAR H,AWAN MO,AWAN MS,et al.Role of probiotics in patients with allergic rhinitis:A systematic review of systematic reviews[J].International Archives of Otorhinolaryngology,2022,26(4):e744-e752.
[13]杨露露,滕懿群.益生菌辅助治疗食物过敏性鼻炎患儿的疗效[J].江苏医药,2022,48(12):1243-1246.
[14]程怡,林晓红,廖若莎,等.益生菌辅助治疗变应性鼻炎疗效的Meta分析[J].中国耳鼻咽喉颅底外科杂志,2020,26(6):676-681.
[15]何璐宏,陈檬,张佳琦.变应性鼻炎发病流行病学特征及与血清IFN-γ及IL-4水平的相关性分析[J].公共卫生与预防医学,2023,34(1):113-116.
[16]LUO C,PENG S,LI M,et al.The efficacy and safety of probiotics for allergic rhinitis:A systematic review and meta-analysis[J].Front Immunol,2022,13:848279.
[17]陈志凌.益生菌治疗儿童变应性鼻炎的疗效观察[J].中国中西医结合耳鼻咽喉科杂志,2021,29(6):446-449.










