甲状腺激素对多囊卵巢综合征患者生殖内分泌功能的影响评价论文
2026-02-26 17:08:17 来源: 作者:xuling
摘要:在PCOS患者的治疗过程中,联合应用甲状腺激素对糖脂代谢具备良好的调节效能,且在改善生殖内分泌功能方面呈现显著优势,临床治疗效果及远期预后更为理想。
[摘要]目的评估多囊卵巢综合征(polycystic ovary syndrome,PCOS)患者规范应用甲状腺激素对生殖内分泌功能的作用。方法随机选取2022年12月—2024年12月武山县人民医院妇产科临床收治的140例合并甲减或亚临床甲减的PCOS患者为研究对象。按治疗方法分为对照组(二甲双胍单药治疗,70例)与观察组(联合甲状腺激素治疗,70例)。比较两组临床疗效、糖脂代谢指标及胰岛素抵抗指数、生殖内分泌功能、妊娠率及流产率。结果两组临床总有效率比较,观察组高于对照组,差异有统计学意义(P<0.05)。治疗后,观察组糖脂代谢水平及胰岛素抵抗指数均低于对照组,差异均有统计学意义(P均<0.05)。治疗后,观察组的卵泡刺激素、黄体生成素、睾酮、促黄体生成素/卵泡刺激素值及抗穆勒氏管激素均比对照组更低,雌二醇比对照组更高,差异均有统计学意义(P均<0.05)。观察组的妊娠率为45.71%(32/70),比对照组的20.00%(14/70)更高,差异有统计学意义(χ2=10.490,P<0.05);观察组流产率比对照组更低,差异有统计学意义(P<0.05)。结论在PCOS患者的治疗过程中,联合应用甲状腺激素对糖脂代谢具备良好的调节效能,且在改善生殖内分泌功能方面呈现显著优势,临床治疗效果及远期预后更为理想。
[关键词]甲状腺激素;多囊卵巢综合征;临床疗效;生殖内分泌功能
多囊卵巢综合征(polycystic ovary syndrome,PCOS)是一类以卵巢多囊性改变为主要表征的内分泌疾病,其发病机制与遗传、环境等多种因素存在关联,在育龄女性群体中具有较高的发病率[1]。相关研究显示,我国PCOS发病率为4%~12%,且呈现逐年递增态势,发病人群亦呈现年轻化趋向[2],临床需予以高度关注。PCOS患者卵巢内通常存在大量液体小囊,且卵巢体积增大,伴随雄性激素分泌异常可引发严重后果,如女性排卵功能障碍[3]。既往研究表明,PCOS具有较强的异质性,临床常伴有卵巢多囊性改变、月经异常、稀发排卵以及高雄激素血症等特征。目前,临床针对PCOS的治疗以药物及手术为主,手术属于有创性操作,并发症发生风险较高。为有效控制病情进展,临床实施对症用药治疗显得尤为必要。有研究指出,甲状腺功能障碍会直接对糖脂代谢及生殖内分泌产生影响,不利于女性正常排卵功能的维持[4]。二甲双胍在改善胰岛素抵抗方面具有显著疗效,但在血糖控制方面效果欠佳。规范、合理地应用甲状腺激素具有重要意义,其主要通过减轻胰岛素抵抗、改善甲状腺功能等途径来实现对病情的有效控制。本研究旨在探究甲状腺激素对合并甲减或亚临床甲减的PCOS患者生殖内分泌功能的影响,现报道如下。
1资料与方法
1.1一般资料
随机选取2022年12月—2024年12月期间武山县人民医院妇产科临床收治的140例合并甲减或亚临床甲减的PCOS患者为研究对象。按治疗方法分为对照组(二甲双胍单药治疗,70例)与观察组(联合甲状腺激素治疗,70例)。对照组年龄23~30岁,平均(27.77±1.96)岁;病程1~5年,平均(3.13±0.75)年;体重指数:正常(18.5~<25.0 kg/m2)16例、超重(25.0~<30.0 kg/m2)42例、肥胖(30.0~<35.0 kg/m2)12例。观察组年龄23~30岁,平均(27.73±1.92)岁;病程1~4.5年,平均(3.12±0.72)年;体重指数:正常14例、超重44例、肥胖12例。两组患者一般资料对比,差异均无统计学意义(P均>0.05),具有可比性。本研究经武山县人民医院伦理委员会审核批准(202505009)。患者及家属对本研究均知情同意,且签署知情同意书。
1.2纳入与排除标准
纳入标准:①确诊合并甲减或亚临床甲减(血清促甲状腺激素>4.5 mIU/L)的PCOS患者[5];②近期无激素治疗;③配合行为佳;④资料齐全。
排除标准:①伴有其他内分泌疾病者;②严重器质病变者;③抗拒治疗者。
1.3治疗方法
对照组自患者经期第3天开始口服盐酸二甲双胍片(国药准字H20033597;规格:0.25 g),0.5 g/次,3次/d。基于此,观察组联合左旋甲状腺素钠片(国药准字H20060619;规格:100μg),100μg/次,1次/d。两组均治疗3个经期。
1.4观察指标
①临床疗效:显效:经期恢复正常且超声下卵泡数7~10个,排卵异常等症状消失;有效:经期正常,持续时间>3个月,且超声下卵泡数7~10个,排卵异常等症状明显改善;无效:经期未恢复正常,超声下卵泡数>10个,症状未缓解。治疗总有效率=显效率+有效率。
②糖脂代谢指标及胰岛素抵抗指数(homeo-static model assessment of insulin resistance,HOMA-IR):抽取空腹静脉血5 mL,使用全自动生化分析仪检测空腹血糖、空腹胰岛素、总胆固醇、甘油三酯水平。以稳态模型法计算HOMA-IR=(空腹血糖×空腹胰岛素)/22.5。
③生殖内分泌功能:采用电化学发光法检测患者的卵泡刺激素、黄体生成素、睾酮、雌二醇、抗穆勒氏管激素水平,并计算促黄体生成素/卵泡刺激素值。
④妊娠率、流产率。妊娠率=妊娠例数/总例数×100%;流产率=流产例数/妊娠例数×100%。
1.5统计方法
采用SPSS 25.0统计学软件处理数据,糖脂代谢指标及HOMA-IR、生殖内分泌功能为计量资料数据,经S-W检验符合正态分布,以(x-±s)表示,组间比较行两独立样本t检验,组内比较行配对样本t检验;临床疗效、妊娠率、流产率为计数资料,以例数(n)和率(%)表示,组间比较行χ2检验,等级资料比较进行秩和检验。P<0.05为差异有统计学意义。
2结果
2.1两组患者临床疗效比较
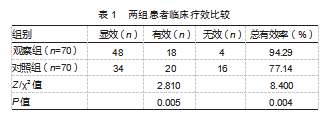
两组临床总有效率比较,观察组高于对照组,差异有统计学意义(P<0.05)。见表1。
2.2两组患者糖脂代谢指标及HOMA-IR比较
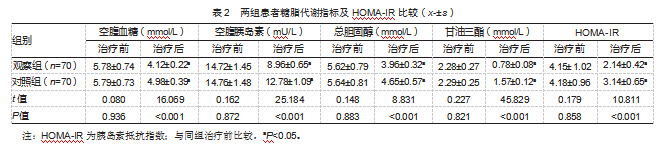
治疗后,观察组糖脂代谢水平及HOMA-IR均低于对照组,差异均有统计学意义(P均<0.05)。见表2。
2.3两组患者生殖内分泌功能比较
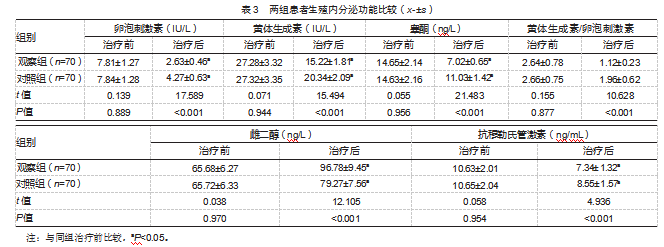
治疗后,观察组的卵泡刺激素、黄体生成素、睾酮、促黄体生成素/卵泡刺激素值及抗穆勒氏管激素均比对照组更低,雌二醇比对照组更高,差异均有统计学意义(P均<0.05)。见表3。
2.4两组患者妊娠率和流产率比较
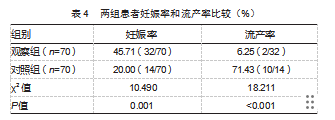
观察组妊娠率比对照组更高;观察组流产率比对照组更低,差异均有统计学意义(P均<0.05)。见表4。
3讨论
PCOS患者的临床表现以经期紊乱、慢性无排卵为主,多伴有高雄激素血症特征[6]。有研究显示,PCOS患者胰岛素抵抗问题较为普遍,最低占比30%,最高占比70%,分析原因与甲状腺激素水平异常有关[7]。有研究显示,胰岛素抵抗对PCOS患者病情有一定加剧作用,对糖脂代谢有极大的影响[8]。随着病情进展,PCOS患者的糖脂代谢异常改变更加明显,排卵障碍尤为严重,不孕风险高。因此,早期治疗对PCOS病情控制及预后恢复极为重要。经有效治疗调节糖脂代谢,且对生殖内分泌有积极影响,可加快病情恢复。
二甲双胍能减少肠道对葡萄糖的吸收,提升葡萄糖利用率,改善高胰岛素血症、有效调控血糖血脂,减轻胰岛素抵抗,解决经期紊乱问题,在排卵恢复方面有显著作用,可加快其恢复正常进程,但单药治疗的疗效不理想[9]。甲状腺激素可有效缓解甲状腺功能减退症状,此药物可使葡萄糖利用率显著提升,有益于改善胰岛素抵抗。体内GPAT3和PPARγ会因患者接受甲状腺激素治疗使其表达有所改变,发挥其积极调节作用,可增强机体新陈代谢,加快甘油三酯代谢,从而使患者体内脂代谢取得显著改善。左旋甲状腺素钠片可改善患者的甲状腺功能,提高葡萄糖利用率,联合二甲双胍可协同增效,此疗法在减轻胰岛素抵抗和改善机体糖脂代谢水平方面有显著优势,加快性腺成熟速度,改善患者的卵巢功能及生育能力[10]。
本研究显示,观察组的总有效率及妊娠率均比对照组更高(P均<0.05)。表明二甲双胍片联合甲状腺激素治疗PCOS可促进其经期恢复以及卵巢大小恢复,有效缓解其临床症状,临床疗效显著且长期结局良好。本研究显示,治疗后,观察组比对照组的糖脂代谢水平、HOMA-IR以及卵泡刺激素、黄体生成素、睾酮、抗穆勒氏管激素水平更低,雌二醇水平比对照组更高(P均<0.05)。表明,甲状腺激素治疗PCOS可有效调节糖脂代谢指标,并有益于促进其HOMA-IR、生殖内分泌功能改善。分析原因,二甲双胍可增强控糖有效性并改善胰岛素抵抗及生殖内分泌,有利于尽快恢复卵巢功能,增加女性排卵概率,但单药治疗的效果不佳。甲状腺激素可促进机体器官生长发育、调节心血管系统,同时可以改善代谢状态和调节生殖系统[11]。环磷酸腺苷和腺苷酸环化酶均受到甲状腺激素的影响会发生明显改变,即会因卵巢颗粒细胞作用于甲状腺激素受体被激活,卵泡可在更短的时间内快速成熟,使生殖内分泌取得极大改善,有益于控制病情发展,加快卵巢功能恢复。因此,在PCOS治疗中,联合用药可协同增效,对糖脂代谢紊乱具有纠正和改善作用,可促进症状缓解,有益于恢复其卵巢及内分泌功能[12]。本研究存在局限性,数据来自单中心,且样本量少,未来可选择更大样本量的数据、多中心的随机对照研究,以及具有临床意义的客观实验室指标进行观测,证明甲状腺激素治疗的科学性,为临床治疗PCOS提供更高效的技术。
综上所述,甲状腺激素可控制PCOS的病情,增强疗效,有效纠正糖脂代谢,改善HOMA-IR及生殖内分泌,加快病情恢复,改善长期结局。
[参考文献]
[1]宋威,张乐,刘聪,等.甲状腺疾病与多囊卵巢综合征的关系研究进展[J].山东医药,2020,60(32):101-103.
[2]田玄玄,阮祥燕,杜娟,等.多囊卵巢综合征女性性功能与性激素和甲状腺激素的相关性[J].生殖医学杂志,2021,30(4):496-501.
[3]李红.多囊卵巢综合征患者临床症状及内分泌代谢特征观察[J].中国实用医药,2021,16(11):110-112.
[4]郑荔子,彭占东,刘丽丽,等.二甲双胍联合低分子肝素钙对多囊卵巢综合征不孕症患者子宫内膜容受性和促甲状腺激素水平的影响[J].中国妇幼保健,2024,39(17):3347-3350.
[5]李卉,杨冬梓.《2018年多囊卵巢综合征评估与管理国际循证指南》之第一章(诊断及风险评估)解读[J].实用妇产科杂志,2023,39(2):113-116.
[6]曾昭敏,吴雪峰.多囊卵巢综合征患者甲状腺激素水平及其临床意义[J/CD].实用妇科内分泌电子杂志,2022,9(3):41-45.
[7]王斐.多囊卵巢综合征患者正常促甲状腺激素水平与糖脂代谢及胰岛素抵抗关系[J].中国计划生育学杂志,2021,29(4):767-770.
[8]王琨,魏珂,马阳,等.多囊卵巢综合征患者促甲状腺激素水平与糖脂代谢紊乱关系[J].中国计划生育学杂志,2022,30(5):1102-1105.
[9]李星辰,张呈艳,蒋雪梅,等.达英-35联合二甲双胍治疗多囊卵巢综合征的效果分析[J].中国实用医药,2025,20(11):124-127.
[10]许舒晴,冯小凤,姚慧妤,等.左旋甲状腺素钠片治疗不同促甲状腺激素水平妊娠合并亚临床甲状腺功能减退症孕妇的效果[J].西北药学杂志,2024,39(2):221-225.
[11]赖名溪,陈曼丽,柯戈锐.应用左旋甲状腺钠片治疗妊娠期亚临床甲减的效果及对妊娠结局的影响[J].吉林医学,2023,44(7):1908-1911.
[12]吴惠芹.来曲唑联合尿促性素治疗多囊卵巢综合征不孕症患者的疗效及对血清性激素和促甲状腺激素水平的影响[J].中国妇幼保健,2021,36(11):2588-2590.










