肺炎支原体肺炎混合感染患儿发生预后不良的影响因素论文
2026-01-23 16:59:02 来源: 作者:xuling
摘要:发热持续时间≥7 d、合并胸腔积液/肺不张、C反应蛋白≥40 mg/L、降钙素原≥10μg/L等均为影响肺炎支原体肺炎混合感染患儿发生预后不良的危险因素。
【摘要】目的:分析肺炎支原体肺炎混合感染患儿发生预后不良的影响因素。方法:回顾性分析2023年1月至2024年1月该院收治的100例肺炎支原体肺炎混合感染患儿的临床资料,依据是否发生预后不良将其分为发生组和未发生组,比较两组临床资料,采用Logistic回归分析肺炎支原体肺炎混合感染患儿发生预后不良的影响因素。结果:100例肺炎支原体肺炎混合感染患儿发生预后不良37例,占37%(37/100);未发生预后不良63例。发生组发热持续时间≥7 d、合并胸腔积液/肺不张、C反应蛋白≥40 mg/L、降钙素原≥10μg/L等占比均高于未发生组,差异有统计学意义(P<0.05)。Logistic回归分析结果显示,发热持续时间≥7 d、合并胸腔积液/肺不张、C反应蛋白≥40 mg/L、降钙素原≥10μg/L等均为影响肺炎支原体肺炎混合感染患儿发生预后不良的危险因素(OR>1,P<0.05)。结论:发热持续时间≥7 d、合并胸腔积液/肺不张、C反应蛋白≥40 mg/L、降钙素原≥10μg/L等均为影响肺炎支原体肺炎混合感染患儿发生预后不良的危险因素。
【关键词】肺炎支原体肺炎;混合感染;儿童;预后不良;影响因素
肺炎支原体肺炎患儿主要表现为发热、咳嗽等[1]。该病患儿可混合感染其他病原体,增加治疗难度[2]。本文分析肺炎支原体肺炎混合感染患儿发生预后不良的影响因素。
1资料与方法
1.1一般资料回顾性分析2023年1月至2024年1月本院收治的100例肺炎支原体肺炎混合感染患儿的临床资料。纳入标准:符合肺炎支原体肺炎诊断标准[3],且合并其他细菌、病毒等混合感染;临床资料完整。排除标准:合并肝、肾功能障碍;近12周内有免疫调节剂使用史,或合并免疫系统疾病;合并其他呼吸系统疾病。患儿家长对本研究内容了解且自愿签署知情同意书。
1.2方法收集患儿临床资料,包括性别、年龄、发热持续时间(对于出院时症状尚未改善的患者,发热持续时间统计至出院日)、喘息(有、无)、大片状致密影(有、无)、合并胸腔积液/肺不张(是、否)、入院时白细胞计数(<1×1010/L、≥1×1010/L)、入院时C反应蛋白水平(<40 mg/L、≥40 mg/L)、入院时降钙素原水平(<10μg/L、≥10μg/L)、肺外并发症(有、无)以及预后情况。其中白细胞计数采用迈瑞全自动血液分析仪(型号:BC-6800,深圳迈瑞生物医疗电子股份有限公司,国械注准20173211693)以流式细胞计数法测定;C反应蛋白水平采用西门子免疫分析仪(型号:ADVIA Centaur XP,西门子医疗器械有限公司,国械注进20173061676)以免疫比浊法测定;降钙素原水平采用艾康全自动化学发光分析仪(型号:MAGLUMI 2000 Plus,深圳新产业生物医学工程股份有限公司,国械注准20163400384)以化学发光法测定。
预后情况判定标准:治疗后,患儿症状体征未明显改善,甚至更加严重为发生预后不良;治疗后,患儿症状体征均消失或明显改善为未发生预后不良。
1.3观察指标(1)观察100例肺炎支原体肺炎混合感染患儿的预后情况。依据是否发生预后不良将其分为发生组和未发生组。(2)比较两组临床资料。(3)采用Logistic回归分析肺炎支原体肺炎混合感染患儿发生预后不良的影响因素。
1.4统计学方法应用SPSS 26.0软件进行统计学分析,计量资料以(x—±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,多因素分析采用Logistic回归分析,以P<0.05为差异有统计学意义。
2结果
2.1预后情况100例肺炎支原体肺炎混合感染患儿发生预后不良37例,占37%(37/100);未发生预后不良63例。
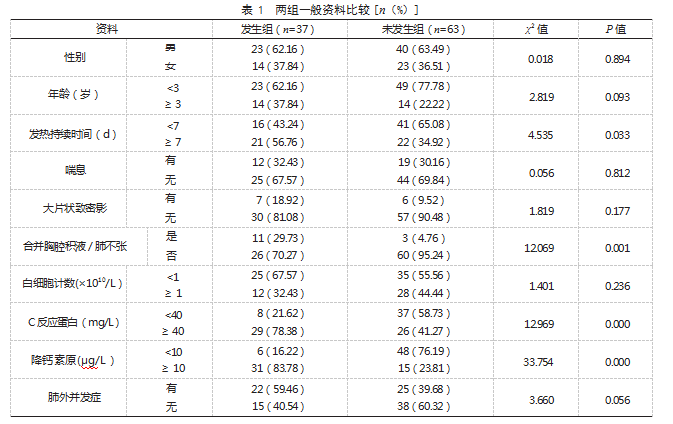
2.2两组一般资料比较发生组发热持续时间≥7 d、合并胸腔积液/肺不张、C反应蛋白≥40 mg/L、降钙素原≥10μg/L等占比均高于未发生组,差异有统计学意义(P<0.05);两组性别、年龄、喘息情况、大片状致密影情况、白细胞计数、肺外并发症等比较,差异均无统计学意义(P>0.05)。见表1。
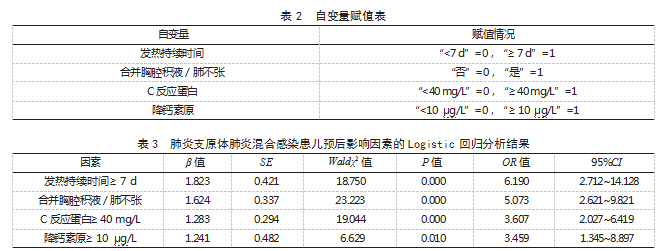
2.3肺炎支原体肺炎混合感染患儿预后影响因素的Logistic回归分析以肺炎支原体肺炎混合感染患儿预后情况作为因变量(发生=1,未发生=0),表1中P<0.05的因素作为自变量,赋值见表2。Logistic回归分析结果显示,发热持续时间≥7 d、合并胸腔积液/肺不张、C反应蛋白≥40 mg/L、降钙素原≥10μg/L等均为影响肺炎支原体肺炎混合感染患儿发生预后不良的危险因素(OR>1,P<0.05)。见表3。
3讨论
肺炎支原体肺炎为儿科常见病,早期发现重症病例、及时有效地进行救治、避免患儿病死或遗留后遗症为该病诊治的关键[4-5],患儿感染肺炎支原体后可混合感染其他病原体,加重病情[6-7]。分析肺炎支原体肺炎混合感染患儿发生预后不良的影响因素可为临床治疗提供参考[8-9]。
本研究结果显示,100例肺炎支原体肺炎混合感染患儿发生预后不良37例,占37%;发生组发热持续时间≥7 d、合并胸腔积液/肺不张、C反应蛋白≥40 mg/L、降钙素原≥10μg/L等占比均高于未发生组;Logistic回归分析结果显示,发热持续时间≥7 d、合并胸腔积液/肺不张、C反应蛋白≥40 mg/L、降钙素原≥10μg/L等均为影响肺炎支原体肺炎混合感染患儿发生预后不良的危险因素。分析原因,(1)发热持续时间≥7 d。持续发热提示机体炎症和感染持续存在,病情严重,增加预后不良风险[10-11]。(2)合并胸腔积液/肺不张。胸腔积液和肺不张提示肺部感染严重,导致氧合功能受损,影响患儿呼吸功能,进而增加预后不良风险[12-14]。(3)C反应蛋白≥40 mg/L、降钙素原≥10μg/L。C反应蛋白、降钙素原水平能反映机体炎症反应程度,其水平升高可提示炎症反应加重[15-17]。
综上所述,发热持续时间≥7 d、合并胸腔积液/肺不张、C反应蛋白≥40 mg/L、降钙素原≥10μg/L等均为影响肺炎支原体肺炎混合感染患儿发生预后不良的危险因素。
参考文献
[1]李华,张晓莉.难治性肺炎支原体肺炎患儿临床特点及疗效分析[J].血栓与止血学,2022,28(2):235-236.
[2]伊丽萍,薛建,任少龙,等.儿童肺炎支原体感染的临床特征及混合感染相关因素研究[J].中华流行病学杂志,2022,43(9):1448-1454.
[3]胡亚美,江载芳.诸福棠实用儿科学[M].北京:人民卫生出版社,2015:1280-1282.
[4]彭金梅,王艳玲.儿童大环内酯类抗生素耐药肺炎支原体感染相关临床指标的多因素分析[J].中国医刊,2023,58(9):1021-1023.
[5]刘齐,蔡庆智,喻闽凤,等.肺炎支原体肺炎患儿混合感染中医证型及危险因素相关性研究[J].广州中医药大学学报,2023,40(11):2723-2730.
[6]廖文江.社区获得性肺炎患儿中肺炎支原体混合病毒感染的临床特征分析[J].医药前沿,2021,11(21):10-12.
[7]马彩霞,陈镜龙,陆泳,等.肺泡灌洗液宏基因组测序在儿童重症肺炎支原体肺炎混合感染中的诊断价值[J].临床儿科杂志,2020,38(12):891-895.
[8]孙慧,郭艳梅,李君娥,等.儿童肺炎支原体肺炎混合感染特征及危险因素分析[J].中国医药导报,2020,17(32):83-86.
[9]涂莉莉,章曼曼,潘亚囡,等.支原体合并腺病毒感染肺炎患儿临床特征及危险因素分析[J].医学研究杂志,2022,51(9):149-153.
[10]何琳.肺炎支原体肺炎发生混合感染患儿预后的影响因素分析[J].护理实践与研究,2021,18(15):2218-2222.
[11]李华,张晓莉.难治性肺炎支原体肺炎患儿临床特点及疗效分析[J].,血栓与止血学,2022,28(2):235-236.
[12]毛璐易,王宇清.肺炎支原体肺炎住院患儿混合感染的临床研究及危险因素分析[J].中国儿童保健杂志,2019,27(8):917-919.
[13]周雯雯.肺炎支原体肺炎住院患儿致胸腔积液相关因素研究[J].实用医技杂志,2021,28(1):65-66.
[14]桂明珠,李静,谢晓恬.D-二聚体、IL-8、IL-10及sIL-2R在儿童肺炎支原体肺炎并发胸腔积液的诊断和预后预测中的价值[J].检验医学与临床,2022,19(17):2477-2480.
[15]袁怀平,刘凯,刘文雅,等.胸部CT薄层重建联合乳酸脱氢酶及C反应蛋白诊断儿童难治性肺炎支原体肺炎[J].中国医学影像学杂志,2023,31(4):375-378.
[16]许铖,路燕,徐明,等.肺炎支原体抗体联合降钙素原对小儿支原体肺炎感染的诊断价值[J].中国妇幼健康研究,2022,33(2):72-75.
[17]郭轲,张瑜,陈若才,等.血小板参数、CRP、LDH联合影像学表现在儿童难治性支原体肺炎诊断和预后中的价值研究[J].湖南师范大学学报(医学版),2020,17(5):179-182.










