腹腔镜子宫肌瘤剔除术联合米非司酮治疗子宫肌瘤的临床疗效及对患者性激素水平的影响论文
2026-01-09 17:15:49 来源: 作者:xuling
摘要:腹腔镜子宫肌瘤剔除术后联合米非司酮治疗子宫肌瘤,能减轻术后疼痛,调节性激素水平。
[摘要]目的分析腹腔镜子宫肌瘤剔除术联合米非司酮治疗子宫肌瘤的临床疗效,以及对患者性激素水平的影响。方法回顾性选取2024年6—12月仁怀市中医院收治的80例子宫肌瘤患者的临床资料,按照治疗方式不同分为对照组和观察组,各40例。对照组实施腹腔镜子宫肌瘤剔除术,观察组在对照组基础上联合米非司酮治疗。对比术后疼痛情况、性激素水平、血管内皮生长因子(vascular endothelialgrowth factor,VEGF)和促血管生成素-2(angiopoietin-2,Ang-2)水平、临床疗效。结果观察组患者术后1、3、5 d的疼痛评分低于对照组,差异均有统计学意义(P均<0.05)。治疗后,两组各性激素水平均低于治疗前,观察组促黄体生成素、促卵泡激、雌二醇水平分别为(9.59±2.01)IU/L、(14.56±2.27)IU/L、(145.46±15.01)pmol/L,均低于对照组的(14.15±2.34)IU/L、(17.36±2.18)IU/L、(162.05±15.58)pmol/L,差异均有统计学意义(t=9.349,5.627,4.850;P均<0.05)。治疗后,观察组患者VEGF(152.05±10.17)ng/L、Ang-2(223.13±8.64)ng/L,低于对照组的(167.58±11.15)ng/L、(279.05±11.10)ng/L,差异均有统计学意义(t=6.508,25.143;P均<0.05)。观察组总有效率高于对照组,差异有统计学意义(P<0.05)。结论腹腔镜子宫肌瘤剔除术后联合米非司酮治疗子宫肌瘤,能减轻术后疼痛,调节性激素水平。
[关键词]子宫肌瘤;米非司酮;腹腔镜子宫肌瘤剔除术;性激素水平
子宫肌瘤是女性生殖系统最常见的良性肿瘤,好发于30~50岁育龄期女性,其发生主要与雌激素水平、遗传易感及种族差异相关,而初潮年龄早(<12岁)、未生育、肥胖及高血压等也被确认为危险因素。子宫肌瘤以肌瘤所在位置分成宫体肌瘤、宫颈肌瘤两类,根据肌瘤和子宫壁关系,将其分成3类,即浆膜下肌瘤、肌壁间肌瘤、黏膜下肌瘤[1]。子宫肌瘤以白带异常、腹部包块、下腹坠胀、月经紊乱以及尿频、腰酸等为主要症状,还可伴随不同程度的贫血,对身体健康产生极大的影响。子宫肌瘤目前病机不明,多认为和性激素紊乱或遗传有关,针对不同程度的子宫肌瘤,临床予以对应的治疗方法。腹腔镜子宫肌瘤剔除术治疗子宫肌瘤具有创伤小、恢复快等优势,但术后存在一定的复发风险,疾病复发主要和子宫平滑肌细胞增殖的高活跃状态有关,使肌瘤剔除创面生成肌瘤,或周围平滑肌有肌瘤生成,进而导致疾病复发[2]。米非司酮为抗孕激素制剂,可拮抗孕激素受体,抑制肌瘤生长。本研究旨在探讨腹腔镜子宫肌瘤剔除术联合米非司酮治疗子宫肌瘤的临床疗效,并评估该方案对患者性激素水平的影响。
1资料与方法
1.1一般资料
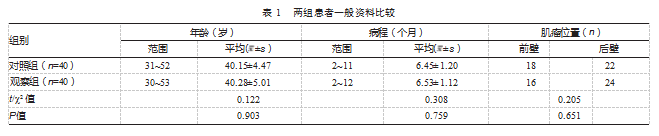
回顾性选取2024年6—12月仁怀市中医院收治的80例子宫肌瘤患者的临床资料,按照治疗方式不同分为对照组和观察组,各40例。两组患者一般资料对比,差异均无统计学意义(P均>0.05),具有可比性,见表1。本研究经仁怀市中医院伦理委员会审核批准(2024-伦理审查-20)。患者及家属均知情同意本研究。
1.2纳入与排除标准
纳入标准:影像学检查为子宫肌瘤;符合腹腔镜手术治疗指征;对手术和用药方案知情且同意;临床资料完善。
排除标准:妊娠期女性;合并恶性肿瘤及其他盆腔占位者;合并甲状腺疾病、严重心肺肾疾病者;合并精神疾病者;存在内膜恶性病变或增生者;近3个月服用雌激素类药物者。
1.3治疗方法
对照组患者行腹腔镜子宫肌瘤剔除术。术前完善血常规、凝血功能等检查并备皮。麻醉方式为气管插管全身麻醉,术中取膀胱截石位,头低臀高。常规消毒铺巾后,于脐下3 cm处作一约1 cm弧形切口,行气腹针穿刺,建立二氧化碳人工气腹,维持气腹压力在12~14 mmHg之间。随后分别于左、右髂前上棘与脐连线中外1/3处、耻骨联合上约3 cm处作辅助切口(直径分别为1.1 cm、0.5 cm、0.5 cm),穿刺并置入举宫器及操作器械。于瘤体边缘子宫肌层内注射20 mL混合液(成分为生理盐水+垂体后叶素6 IU)。根据肌瘤形态与位置,选用电极电凝钩以横切、纵切或菱形方式切开假包膜,充分暴露瘤体。以大抓钳夹持瘤体并轻柔旋转牵拉,电凝处理周围组织。随后探查子宫内膜是否穿透,以生理盐水冲洗创面,根据创面大小与深度,采用可吸收缝线行单层连续缝合联合褥式包埋。留取病理组织后,置入引流管,将切除的肌瘤组织置于标本袋中,经捣碎后取出。
观察组在对照组基础上联合米非司酮(国药准字H20033551;规格:25 mg)治疗,术后即开始口服米非司酮片,2次/d,12.5 mg/次,连续3个月。
1.4观察指标
①术后疼痛情况。于术后1、3、5 d评估两组患者的疼痛情况。评估量表选择视觉模拟评分量表(Visual Analogue Scale,VAS)[3],最低分0分(无痛),最高分10分(最痛)。
②性激素水平。分别治疗前后采集8 mL上臂静脉血,分离出血清后(离心转速3 000 r/min,时间5 min,半径10 cm),实施放射免疫法测定促黄体生成素(luteinizing hormone,LH)水平,通过酶联免疫吸附法测定促卵泡激素(follicle-stimulating hor-mone,FSH)、雌二醇(estradiol,E2)水平。
③血管内皮生长因子(vascular endothelial-growth factor,VEGF)、促血管生成素-2(angiopoi-etin-2,Ang-2)水平。采集空腹静脉血3 mL,离心后(离心时间15 min;转速1 500 r/min;半径8 cm),两项血清学指标实施酶联免疫吸附法检测。
④临床疗效。痊愈标准:超声/MRI显示子宫肌层连续完整,无肌瘤残留或复发征象,手术创面完全愈合,无异常血流信号,子宫形态恢复正常,宫腔无变形,无异常出血,压迫症状完全消失,月经量、血红蛋白水平恢复正常;好转标准:超声/MRI显示肌瘤体积缩小>50%,残留肌瘤直径在<2 cm,且无活性血流信号,子宫形态部分恢复,宫腔变形改善,压迫症状部分缓解,月经量减少30%~50%,血红蛋白水平部分恢复;有效标准:超声/MRI显示肌瘤体积缩小20%~50%,残留肌瘤直径2~5 cm,且血流信号减弱,子宫形态未恶化,压迫症状轻微改善,月经量减少10%~<30%,血红蛋白水平稳定;无效标准:超声/MRI显示肌瘤体积未缩小或增大>20%,残留肌瘤或新发肌瘤直径>5 cm,子宫形态异常,宫腔变形加重,压迫症状持续存在或加重,月经量未改善或加重,血红蛋白持续下降。治疗总有效率=痊愈率+好转率+有效率。
1.5统计方法
采用SPSS 28.0统计学软件处理数据,疼痛评分、各项性激素水平、VEGF水平、Ang-2水平属于计量资料,经Shapiro-Wilk检验符合正态分布,以(x-±s)表示,组间比较行两独立样本t检验,组内比较行配对样本t检验;治疗总有效率属于计数资料以例数(n)和率(%)表示,组间比较行χ2检验;等级资料比较行秩和检验。P<0.05为差异有统计学意义。
2结果
2.1两组患者术后疼痛评分比较
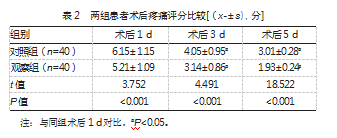
对照组和观察组术后疼痛评分值均逐渐降低,两组术后1、3、5 d的疼痛评分对比,观察组均低于对照组,差异均有统计学意义(P均<0.05)。见表2。
2.2两组患者性激素水平比较
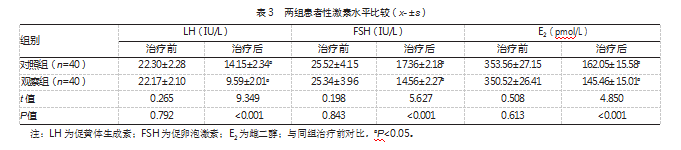
治疗后,两组各性激素水平都低于治疗前,但观察组低于对照组,差异均有统计学意义(P均<0.05)。见表3。
2.3两组患者血清VEGF和Ang-2水平比较
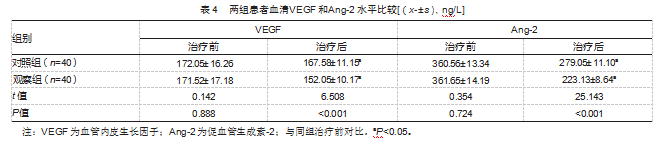
治疗后,两组VEGF和Ang-2水平都低于治疗前,但观察组低于对照组,差异均有统计学意义(P均<0.05)。见表4。
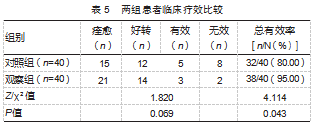
2.4两组患者临床疗效比较
观察组总有效率高于对照组,差异有统计学意义(P<0.05)。见表5。
3讨论
子宫肌瘤高发于30岁以上女性[4],属于子宫中非癌性良性增生,可单个生长,也能成簇生长,存在多发性,且复发率也较高。一些肌瘤能在患者绝经后自然萎缩,但如果患者发病年龄较小,离绝经期较远,会出现经量增多、不孕、流产等多种不良表现[5],子宫肌瘤剔除术是治疗症状性子宫肌瘤的有效方法,不仅能解除症状,还能保留子宫。近些年,微创技术在子宫肌瘤治疗中广泛应用,腹腔镜子宫肌瘤剔除术治疗子宫肌瘤效果确切。
子宫肌瘤的发生发展和孕雌激素水平失衡相关,雌激素过量会持续刺激子宫平滑肌细胞,进而形成子宫肌瘤,孕激素会刺激子宫肌瘤细胞壁上的雌激素受体,并能和孕激素受体结合,导致肌瘤形成[6],还会通过提高上皮生长因子受体、样蛋白水平,刺激肌瘤细胞生长和增殖,促进肌瘤增大[7]。由此可知,子宫肌瘤需配合激素抑制剂治疗,米非司酮是终止妊娠的常用药,对正常子宫的孕激素受体无较大影响,但是能减少子宫肌瘤中孕激素受体mRNA的表达量[8],进而减少肌瘤中孕激素受体数量,抑制孕激素作用,控制肌瘤生长。另外,米非司酮还能拮抗雌激素,减少Bcl-2蛋白和血管内皮生长因子表达,以及促进肿瘤坏死因子α高表达[9],对胰岛素样生长因子活性进行抑制,减慢肌瘤生长速度,还可以经负反馈作用,抑制孕雌激素分泌。相关研究表示,小剂量米非司酮能诱导子宫肌瘤G2期/M期细胞凋亡,进而缩小瘤体,还可促使肌瘤发生缺氧性变性和坏死,影响肌瘤能量的代谢,缩小瘤体体积[10]。
本研究结果中,观察组患者术后即开始使用米非司酮,结果显示,该组患者术后1、3、5 d疼痛评分低于对照组(P均<0.05),手术过程中,宫腔操作等牵拉性或创伤性操作,会导致术后疼痛,使用米非司酮有利于子宫收缩,且具有软化和扩张宫颈的作用,进而能减轻术后疼痛。子宫肌瘤多发于育龄期,尤其是40岁左右,也有一些患者的肌瘤在绝经后仍继续增长,研究指出,子宫肌瘤高发于完全绝经的前几年[11],该时期无排卵周期更加频繁,孕酮浓度降低,由此可知,疾病的发生和雌二醇的相关性要大于孕酮[12],可以根据雌激素水平高低判断卵巢的储备能力。本研究中,观察组治疗后各项性激素水平低于对照组(P均<0.05),说明术后应用米非司酮能积极调节雌激素水平。VEGF和Ang-2属于血管生成因子,会加速平滑肌细胞增生,促进血管生成,若水平过高,容易刺激肌瘤生长,进而复发。本研究结果显示,观察组患者治疗后VEGF、Ang-2水平显著低于对照组,而临床总有效率更高(P均<0.05)。该结果的机制可能与米非司酮的药理作用有关:其一,作为孕激素受体拮抗剂,它可通过抑制MAPK/ERK信号通路、提升G0期平滑肌细胞比例,从而抑制残留肌瘤细胞的增殖[13];其二,它能调节雌孕激素分泌,干扰细胞内钙离子稳态[14],进而促进平滑肌细胞正常死亡。这些途径共同作用,最终达到降低复发、提升疗效的目的。本研究为回顾性设计,样本量小且随访时间短,未能评估长期复发率及对卵巢功能的影响。未来需开展大样本、前瞻性随机对照试验,延长随访时间以明确联合疗法的远期疗效与安全性。综上所述,腹腔镜子宫肌瘤剔除术联合米非司酮治疗子宫肌瘤效果确切,能减轻术后疼痛,调节性激素水平。
[参考文献]
[1]郭雨晓,马晓贞.腹腔镜下子宫肌瘤剔除术结合米非司酮治疗子宫肌瘤的临床疗效及对性激素水平的影响分析[J].黑龙江医学,2023,47(10):1164-1166.
[2]谭顺利,田青.腹腔镜子宫肌瘤剔除术联合米非司酮治疗子宫肌瘤的临床效果及对疼痛应激反应的影响[J].临床合理用药,2023,16(4):77-80.
[3]严广斌.视觉模拟评分法[J/CD].中华关节外科杂志(电子版),2014,8(2):34.
[4]喻华英,曹齐花,周元英.米非司酮联合GnRHa对子宫肌瘤患者雌激素和炎性因子的影响[J].中国妇幼保健,2024,39(18):3506-3509.
[5]张俊.米非司酮联合左炔诺孕酮宫内缓释系统治疗子宫肌瘤的效果及对患者性激素的影响[J].大医生,2025,10(5):142-144.
[6]于迎春,计春敏,李荣,等.戈舍瑞林联合米非司酮治疗子宫肌瘤疗效及对性激素、TGF-β1、TSGF和子宫内膜影响[J].中国计划生育学杂志,2024,32(6):1295-1299.
[7]徐亚晓,伊孟娜,李轻霞.不同剂量米非司酮治疗对子宫肌瘤患者瘤体体积、血清激素、血液流变学的影响[J].辽宁医学杂志,2024,38(1):64-67.
[8]陈丽静.宫腔镜电切术联合米非司酮治疗子宫肌瘤的效果及对患者性激素水平的影响[J].大医生,2024,9(15):13-16.
[9]余黎吉,伍丹丹,刘佳,等.米非司酮联合左炔诺孕酮宫内缓释系统治疗子宫肌瘤患者疗效及对宫动脉血流指数、血清肿瘤标志物、MMP-2的影响研究[J].罕少疾病杂志,2024,31(7):86-88.
[10]张婷.不同剂量米非司酮联合腹腔镜手术治疗子宫肌瘤对患者激素水平的影响研究[J].中国现代药物应用,2024,18(19):89-91.
[11]冯怡凡.手术前后米非司酮辅助治疗对子宫肌瘤患者临床疗效、性激素及血流动力学水平的影响[J].四川生理科学杂志,2023,45(1):45-48.
[12]李婷娜,周小飞,王晓暖,等.曲普瑞林联合米非司酮治疗子宫肌瘤的疗效及对子宫动脉血流动力学和血清相关肿瘤因子水平的影响[J].川北医学院学报,2023,38(9):1256-1259.
[13]姜慧,梁璐琪,张媛婓.术前口服米非司酮对子宫肌瘤患者最大肌瘤体积变化率及临床症状的影响[J].四川生理科学杂志,2023,45(3):507-509.
[14]李怡.子宫肌瘤患者腹腔镜术前应用小剂量米非司酮对子宫动脉血流及卵巢储备功能的影响[J].中国医学创新,2023,20(31):42-46.










