两种不同入路腹腔镜腹膜外前列腺癌根治术的效果 、并发症及血清学评价论文
2025-11-28 16:43:28 来源: 作者:xuling
摘要:相较于TLRP,采用ELRP治疗可明显提高手术效率,改善患者生活质量,提高其尿控率。
[摘要]目的对比分析前列腺癌患者采用两种不同入路腹腔镜腹膜外根治术的效果、并发症及血清学指标。方法便利抽取2022年4月—2023年12月射阳县中医院泌尿外科70例接受前列腺癌根治术治疗的患者为研究对象。按照手术方式不同分为两组(各35例),对照组实施经腹腔镜前列腺癌根治术(transperitoneal lapa⁃roscopic radical prostatectomy,TLRP)治疗,观察组实施腹膜外腹腔镜前列腺癌根治术(extraperitoneal laparo⁃scopic radical prostatectomy,ELRP)治疗,比较两组手术相关指标、血清前列腺特异性抗原、尿动力学指标、并发症发生情况、生活质量、预后指标。结果观察组手术时间、术中出血量、腹腔引流管留置时间、导尿管留置时间、术后肠道功能恢复时间、住院时间优于对照组,差异均有统计学意义(P均<0.05)。观察组与对照组治疗前、治疗后1个月、治疗后3个月、治疗后6个月时血清前列腺特异性抗原水平相比较,差异均无统计学意义(P均>0.05)。术后1个月,观察组排泄后残余尿量、最大尿流率及最大尿流率时逼尿肌压力分别为(60.75±12.39)mL、(7.90±1.27)mL/s、(85.91±10.23)mL,优于对照组的(76.48±17.05)mL、(5.18±0.95)mL/s、(74.20±10.87)mL,差异均有统计学意义(t=4.415,10.146,4.641;P均<0.05)。两组并发症发生率比较,差异无统计学意义(P>0.05)。术后1个月,观察组躯体、角色、情绪、认知及社会功能评分分别为(72.48±6.27)分、(80.44±6.19)分、(85.46±7.32)分、(81.69±5.12)分、(76.52±6.34)分,高于对照组的(63.06±6.14)分、(71.92±6.13)分、(78.57±7.04)分、(72.20±5.09)分、(64.48±6.11)分,差异均有统计学意义(t=6.350,5.786,4.014,7.777,8.090;P均<0.05)。观察组拔管时尿控率为57.14%(20/35)、术后6个月尿控率82.86%(29/35),高于对照组的31.43%(11/35)、57.14%(20/35),差异均有统计学意义(χ2=4.690,5.510;P均<0.05)。两组1年后生化复发率比较,差异无统计学意义(P>0.05)。结论相较于TLRP,采用ELRP治疗可明显提高手术效率,改善患者生活质量,提高其尿控率。
[关键词]前列腺癌;经腹腔入路腹腔镜前列腺癌根治术;经腹膜外腹腔镜前列腺癌根治术;并发症
前列腺癌作为泌尿系统中常见恶性肿瘤,其发生与性生活、日常饮食、家庭遗传等多项因素具有明显相关性,患者早期多无明显症状,随肿瘤细胞不断增殖与扩大,患者可能表现出尿频、尿流弱、排尿困难或排尿射精时伴随明显疼痛、灼热感,症状严重时还可诱发血尿、尿潴留,严重损害患者泌尿系统,影响其睡眠及精神状态[1-3]。根治术作为当前治疗前列腺癌的首选方法,传统开放性手术虽可完整切除早期局限性病灶,延长患者生存期限,但其对盆内筋膜或前列腺两侧壁造成较大创伤,术中出血量较多,术后需经历一段较长恢复期[4]。腹腔镜技术因其微创优势已成为前列腺癌根治术的主流方式,主要包括经腹腔镜前列腺癌根治术(trans⁃peritoneal laparoscopic radical prostatectomy,TLRP)与腹膜外腹腔镜前列腺癌根治术(extraperitoneal lapa⁃roscopic radical prostatectomy,ELRP)两种。TLRP术野开阔,但处理前列腺尖部时易损伤血管神经束,增加出血风险;而ELRP直接进入耻骨后间隙,不仅可完整切除病变,还会减小对尿道括约肌或血管数的损伤,发挥良好效果[5]。为明确两种术式的临床价值,本研究旨在对比TLRP与ELRP两种不同入路腹腔镜腹膜外根治术的效果、并发症及血清学效果,现报道如下。
1资料与方法
1.1一般资料
便利抽取2022年4月—2023年12月射阳县中医院泌尿外科70例接受前列腺癌根治术治疗的患者为研究对象。按照手术方式不同分为两组(各35例),对照组实施TLRP治疗,观察组实施ELRP治疗。对照组年龄39~68岁,平均(53.28±6.19)岁;体重指数(body mass index,BMI)19.31~24.06 kg/m2,平均(20.44±1.02)kg/m2;肿瘤直径2.04~4.98 cm,平均(3.56±0.44)cm;TNM分期:T1期20例,T2期15例。观察组中年龄41~67岁,平均(54.07±6.20)岁;BMI 19.27~23.95 kg/m2,平均(20.37±1.06)kg/m2;肿瘤直径2.01~5.03 cm,平均(3.62±0.43)cm;TNM分期:Ⅰ期22例,Ⅱ期13例。两组患者一般资料对比,差异均无统计学意义(P均>0.05),具有可比性。本研究经射阳县中医院伦理委员会审核批准(2022-17)。
1.2纳入与排除标准
纳入标准:经穿刺活检确诊;影像学证实无淋巴结转移;符合手术适应证;患者及家属对本研究均知情同意,且签署知情同意书。
排除标准:合并盆腔肿块或其他恶性肿瘤者;患有内分泌系统、血液系统、免疫系统疾病者;合并听力障碍或认知障碍、缺乏基本沟通表达能力者;重要脏器功能异常者;中途退出研究者。
1.3手术方法
对照组实施TLRP手术,指导患者取头低脚高体位,进行全身麻醉,建立人工气腹。在腹腔镜引导下,明确膀胱、输精管等位置,游离精囊,缝合阴茎背侧复合体。找到膀胱颈及膀胱后壁,依次分离膀胱前后壁,切开狄氏筋膜间隙,游离前列腺尖部直至直肠与间隙。紧贴前列腺基底切开膀胱颈,向上提起导尿管,完整切除精囊和前列腺,清扫闭孔淋巴结。对膀胱及尿道残端实施连续吻合,取出精囊和前列腺,完成手术。
观察组实施ELRP手术,协助患者取头低脚高体位,进行全身麻醉。在肚脐下做一横切口(长3 cm),取自制球囊置入腹膜外充气,常规建立气腹。在腹腔镜下整理耻骨后、膀胱前间隙,取出标本,分离双侧盆内筋膜、膀胱前后壁,充分显露双侧精囊及输精管,切断输精管。用剪刀离断尿道,完整切除精囊和前列腺,修整膀胱颈口至合适大小,连续吻合尿道与膀胱颈,留置导管,收紧缝线并打结。
1.4观察指标
①手术相关指标。记录手术时间、术中出血量、腹腔引流管留置时间、导尿管留置时间、术后肠道功能恢复时间、住院时间。
②血清前列腺特异性抗原(prostate specific an⁃tigen,PSA)。抽取患者清晨空腹静脉血3 mL,于试管中静置30 min后以转速3 000 r/min、半径15 cm离心处理10 min,选择全自动化学发光免疫分析仪(德国拜耳公司生产,型号ACCESS2),使用酶联免疫吸附法测定。
③尿动力学指标。协助患者采取膀胱截石位。经严格消毒并铺巾后,分别将尿道及直肠测压管插入尿道和肛门,插入深度约为10 cm。连接尿动力学检查仪(广东普东医疗设备有限公司,Ndly 11B型)后,指导患者排空膀胱内残余尿液,并进行尿动力学指标的测量(包括排泄后残余尿量、最大尿流率及最大尿流率时逼尿肌压力)。
④并发症发生情况。统计腹膜损伤、吻合口漏、感染、直肠损伤、尿道狭窄的发生情况。
⑤生活质量。采用生活质量核心问卷(Short Form 36 Questionnaire,SF-36)[6]进行评估,涵盖以下5个维度:躯体功能、角色功能、情绪功能、认知功能及社会功能。各维度评分范围均为0~100分,评分越高,表明生活质量越佳。
⑥预后指标。安排专人通过邮件、电话、微信等形式开展随访,为期1年,统计拔管时尿控率、术后6个月尿控率、生化复发率。
1.5统计方法
采用SPSS 26.0统计学软件处理数据,手术相关指标、血清PSA水平、尿动力学指标、生活质量为计量资料数据,经S-W检验符合正态分布,以(±s)表示,组间比较行两独立样本t检验,组内比较行配对样本t检验;并发症发生情况、预后指标为计数资料,以例数(n)和率(%)表示,组间比较行χ2检验。P<0.05为差异有统计学意义。
2结果
2.1两组患者手术相关指标比较
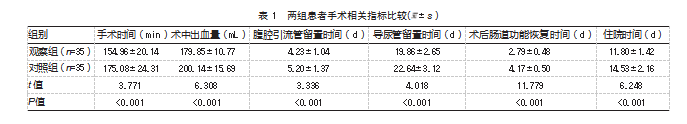
观察组手术相关指标优于对照组,差异均有统计学意义(P均<0.05)。见表1。
2.2两组患者血清PSA水平比较
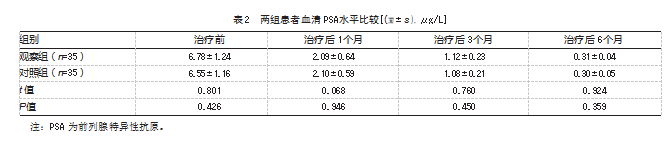
观察组与对照组治疗前、治疗后1个月、治疗后3个月、治疗后6个月时血清PSA水平比较,差异均无统计学意义(P均>0.05)。见表2。
2.3两组患者尿动力学指标比较
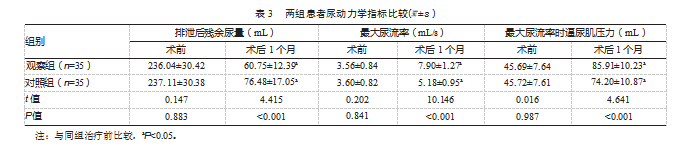
术后1个月,观察组排泄后残余尿量、最大尿流率及最大尿流率时逼尿肌压力均优于对照组,差异均有统计学意义(P均<0.05)。见表3。
2.4两组患者并发症发生情况比较
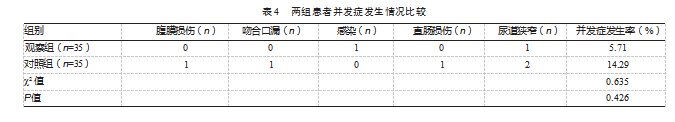
观察组腹膜损伤、吻合口漏、感染、直肠损伤、尿道狭窄发生率略低于对照组,但差异无统计学意义(P>0.05)。见表4。
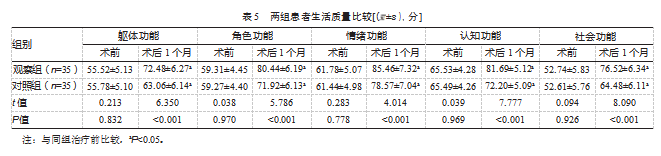
2.5两组患者生活质量比较
术后1个月,观察组躯体、角色、情绪、认知及社会功能评分高于对照组,差异均有统计学意义(P均<0.05)。见表5。
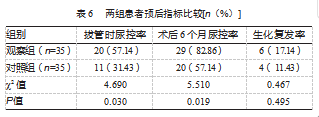
2.6两组患者预后指标比较
观察组拔管时尿控率、术后6个月尿控率均高于对照组,差异均有统计学意义(P均<0.05);两组1年后生化复发率比较,差异无统计学意义(P>0.05)。见表6。
3讨论
腹腔镜手术依据手术入路不同分为TLRP、ELRP两种,前者虽可实现良好的操作空间,确保手术术野清晰,但经腹腔操作容易损伤血管神经束,加大术中出血风险;TLRP术中需反复解剖直肠膀胱间隙,延长手术时间[7-8];术中医疗器械进入腹腔游离精囊、分离前列腺侧壁的同时,易对尿道括约肌、勃起神经及血管造成损伤;且直接接触体内重要脏器,不利于患者术后性功能或肠道功能恢复,延长住院时间[9]。ELRP作为腹腔镜技术不断发展的结果,腹膜返折可有效隔绝腹腔与盆腔,避免了术中操作干扰腹腔脏器正常结构功能,同时也能够提供更为精确的解剖标志,减少医疗操作失误[10-11]。本研究发现观察组手术治疗指标优于对照组(P均<0.05)。多是由于ELRP术中无需进入腹腔,手术操作完全在腹腔外,确保肠管分布与手术操作互不影响,减轻了医疗操作造成的不必要损伤,减少术中出血量,利于术后肠道功能恢复[12-14]。术后排尿功能是诊断与评估泌尿系统疾病的有效指标,其中尿残留量与下尿路梗阻程度成正比;最大尿流率是评估排尿状态的量化指标,可直接反映排尿状态;最大尿流率时逼尿肌压力越小,患者排尿功能越差[15]。PSA作为前列腺癌标志物,临床可通过检测血清PSA诊断前列腺癌疗效、评估预后。本研究显示,术后1个月,观察组尿动力学指标优于对照组(P均<0.05)。与朱海松等[16]研究结果一致,在其研究中随机抽取了100例前列腺癌根治术患者,其中ELRP(53例)剩余尿量(59.67±16.31)mL,显著低于TLRP组(47例)的(78.84±17.38)mL、最大尿流速(7.18±1.28)mL/s、最大尿流速时逼尿肌压力(97.54±16.96)mL,显著高于TLRP组的(5.35±1.76)mL/s、(73.13±12.21)mL(P均<0.05)。可见采用ELRP治疗可明显改善患者术后排尿状态,减轻尿频、尿急、尿痛等症状。分析原因:ELRP可直接进入耻骨后间隙,且停留时间短,不仅有利于完整切除病变组织,也减轻了手术操作或麻醉等因素诱发的应激反应,促进患者术后排尿功能尽早恢复,降低术后并发症风险,减轻患者躯体负担,帮助其早日回归正常生活与社交,生活质量明显改善[17]。本研究显示,术后1个月,观察组生活质量评分高于对照组(P均<0.05)。截止随访1年时,观察组拔管时尿控率57.14%、术后6个月尿控率82.86%,高于对照组的31.43%、57.14%(P均<0.05),两组均无死亡病例出现。可见,无论是TLRP或ELRP均是治疗前列腺癌的有效术式,均具有良好的远期控瘤效果,其中ELRP恢复患者控尿效果更快[18]。
综上所述,与TLRP治疗前列腺癌相比,采用ELRP治疗可有效改善患者尿动力学,促进其术后早日康复,安全可靠。
[参考文献]
[1]曹滨.经腹与经腹膜外入路对腹腔镜前列腺癌根治术患者的近远期疗效分析[J].中外医学研究,2023,21(15):36-39.
[2]周高峰,郑志平,朱锦智,等.腹膜外入路腹腔镜下根治性膀胱切除术临床效果评估及应用价值[J].中华肿瘤防治杂志,2023,30(19):1177-1183.
[3]张凯.三孔法经腹膜外入路腹腔镜前列腺癌根治术治疗前列腺癌患者的临床疗效探讨[J].中国现代药物应用,2022,16(3):24-27.
[4]吴卫东,王廷峰,司仙科,等.单孔腹腔镜全腹膜外疝修补术在前列腺癌根治术后腹股沟疝中应用研究[J].中国实用外科杂志,2023,43(6):683-687.
[5]赵志刚,王克己,杨杰.基于倾向性评分匹配法的改良前列腺尖部分离技术联合腹腔镜前列腺癌根治术临床疗效观察[J].现代泌尿外科杂志,2023,28(11):970-975.
[6]LV XL,JIANG YH,SUN YH,et al.Short form 36-Item Health Survey test result on the empty nest elderly in China:A meta-analysis[J].Arch Gerontol Geriatr,2013,56(2):291-298.
[7]李长建,焦玉涛.三孔法经腹膜外腹腔镜下根治性前列腺切除术治疗局限性前列腺癌效果分析[J].河南外科学杂志,2022,28(1):9-12.
[8]朱华,潘永昇,施春梅,等.层面解剖和"六步法"程序化手术步骤在经腹膜外途径行腹腔镜下前列腺根治性切除术中的应用效果[J].广西医学,2022,44(20):2348-2352
[9]李*广,梅红兵.局限性高危前列腺癌患者采用经腹膜外腹腔镜前列腺癌根治术治疗的可行性分析[J].影像研究与医学应用,2021,5(22):225-226.
[10]雷宝玉,赵波,赵宇峰,等.腹腔镜下前列腺癌根治术治疗老年前列腺癌疗效及术后尿控相关因素[J].中国老年学杂志,2023,43(17):4121-4125.
[11]彭春雪,任善成,常易凡,等.经腹膜外单孔机器人辅助腹腔镜下前列腺癌根治术的应用分析[J].海军医学杂志,2022,43(12):1331-1334.
[12]高丹,程继,王志刚,等.腹腔镜下不同膀胱入路治疗前列腺癌根治术疗效及对围术期指标术后尿控功能和勃起功能的影响[J].河北医学,2023,29(8):1324-1328.
[13]刘吉文,赵友光,姬生军,等.改良经腹膜外全筋膜内腹腔镜前列腺癌根治性切除对局限性前列腺癌的疗效[J].局解手术学杂志,2022,31(12):1057-1061.
[14]黄丽芳,何昌莹,林小珍,等.腹腔镜前列腺切除术中保留尿道床对前列腺癌患者术后早期尿控及5年生化复发率的影响[J].临床和实验医学杂志,2023,22(22):2405-2408.
[15]付伟.腹腔镜顺行双保前列腺癌根治术对前列腺癌患者效果及血清激素水平的影响[J].医学理论与实践,2022,35(13):2230-2232.
[16]朱海松.经腹膜外与经腹腔腹腔镜前列腺癌根治术治疗前列腺癌疗效比较[J].新乡医学院学报,2022,39(7):626-6309.
[17]刘毅.腹腔镜前列腺癌根治术联合辅助疗法对高危前列腺癌患者的治疗效果[J].中国冶金工业医学杂志,2023,40(4):475-476.
[18]徐鸿,何屹.3D腹腔镜下最大限度保留前列腺周围结构技术在前列腺癌根治术中的临床应用效果[J].中国性科学,2022,31(1):19-22.










