胎儿-胎盘-母体整体循环评估指标对子痫前期发病的预测论文
2025-11-15 14:37:11 来源: 作者:xuling
摘要:子痫前期孕妇PLGF水平与正常孕妇对比均呈较低水平,UAPI、UARI、UtPI、UtRI均呈较高水平,以上各项指标均对子痫前期发病具有较高的预测价值。
[摘要]目的研究胎儿-胎盘-母体整体循环评估指标对子痫前期的预测价值。方法回顾性选取2023年5—10月于句容市妇幼保健院接受妊娠检查的431例孕妇的临床资料,根据是否发生子痫前期分为发生组(n=133)和未发生组(n=298),分析两组产妇胎盘生长因子(placental growth factor,PLGF)、脐动脉搏动指数(um⁃bilical artery pulsatility index,UAPI)、脐动脉阻力指数(umbilical artery resistance index,UARI)、子宫动脉搏动指数(uterine artery pulsatility index,UtPI)和子宫动脉阻力指数(uterine artery resistance index,UtRI)水平变化,及各指标对子痫前期发病的预测价值。结果发生组PLGF低于未发生组,差异有统计学意义(P<0.05)。发生组UAPI、UARI、UtPI、UtRI水平均高于未发生组,差异均有统计学意义(P均<0.05)。UAPI、UARI、UtPI、UtRI均为发生子痫前期的独立危险因素(P均<0.05)。UAPI、UARI、UtPI、UtRI预测子痫前期发病的AUC分别为0.870、0.714、0.731、0.708。结论子痫前期孕妇PLGF水平与正常孕妇对比均呈较低水平,UAPI、UARI、UtPI、UtRI均呈较高水平,以上各项指标均对子痫前期发病具有较高的预测价值。
[关键词]胎盘生长因子;脐动脉搏动指数;脐动脉阻力指数;子宫动脉搏动指数;子宫动脉阻力指数;妊娠;子痫前期
妊娠期高血压是妊娠与血压升高并存的疾病,子痫前期是妊娠高血压类型之一,是指在妊娠20周后出现的高血压,伴有全身小血管痉挛和内皮损伤等病理变化[1]。子痫前期根据患者病情严重程度可分为子痫前期和重度子痫前期,子痫前期发病对胎儿存在影响,容易出现不同程度的生长受限,及时终止妊娠可改善孕妇围产期结局,但随重症监护和急诊处理水平的提升,目前临床多采取期待疗法降低围产儿不良结局发生风险[2-3]。在妊娠早期对高危孕妇进行早期预测,对高危孕妇进行针对性预防管理可有效改善子痫前期不良预后,直接评价孕期胎盘血功能,避免子宫动脉搏动指数检测误差限制[4]。目前干预子痫前期的预测主要以生物指标、母体危险因素等为主[5]。本研究分析孕妇胎盘生长因子(placental growth factor,PLGF)、脐动脉搏动指数(umbilical artery pulsatility index,UAPI)、脐动脉阻力指数(umbilical artery resistance index,UARI)、子宫动脉搏动指数(uterine artery pulsatility index,UtPI)和子宫动脉阻力指数(uterine artery resistance index,UtRI)水平变化,并分析以上指标对子痫前期的预测价值。现报道如下。
1资料与方法
1.1一般资料
回顾性选取2023年5—10月于句容市妇幼保健院接受妊娠检查的1 076名孕妇的临床资料,符合纳排标准的孕妇有431例,根据是否发生子痫前期分为未发生组298名和发生组133例。本研究经句容市妇幼保健院伦理委员会审核批准(2023-KY-0601)。建档时产妇及家属均知情同意本研究。
1.2纳入与排除标准
纳入标准:自然受孕孕妇,未辅助生殖治疗;妊娠早期在本院门诊面访建档登记,接受定期产检;产检资料及分娩资料齐全;年龄≥18岁。
排除标准:胎儿畸形染色体异常者;妊娠合并恶性肿瘤者;有复发性自然流产、胎儿畸形等不良妊娠史者;服用精神类疾病,吸烟饮酒者;没有分娩信息记录者;引产、未规律产检者。
1.3资料收集方法
记录孕妇年龄、体重指数(body mass index,BMI)、孕次、PLGF、UAPI、UARI、UtPI和UtRI。
PLGF检测:所有孕妇在清晨空腹抽取3~4 mL静脉血,采用河北特温特生物科技有限公司的LepziTM分析仪及测试版进行PLGF检测。UAPI和UARI检测:利用彩色多普勒超声进行检测,将超声探头置于孕妇左侧和右侧髂窝处,呈现斜矢状切面,寻找子宫动脉血流信号,扫描速度设置为50 mm/s。获取完整的脉冲多普勒血流频谱,反复测量3次,记录并取平均值。UtPI和UtRI检测:使用多普勒超声探头寻找脐动脉血流,当出现典型波形时冻结画面,选择频谱图并记录UtPI和UtRI值。
1.4观察指标
①比较两组产妇年龄、BMI、孕次、PLGF、UAPI、UARI、UtPI和UtRI。
②Logistic回归分析,以获得孕妇发生子痫前期的独立危险因素,利用ROC曲线获得各指标的曲线下面积、敏感度和特异度。
1.5统计方法
采用SPSS 26.0统计学软件处理数据,年龄、BMI、PLGF、UAPI、UARI、UtPI和UtRI为计量资料数据,经Shapiro-Wilk检验符合正态分布,以(±s)表示,组间比较行两独立样本t检验。孕次为计数资料,以例数(n)和率(%)表示,组间比较行χ2检验。采取多因素Logistic回归分析法分析孕妇发生子痫前期的影响因素,并绘制ROC曲线分析指标的诊断效能。P<0.05为差异有统计学意义。
2结果
2.1两组孕妇发生子痫前期的单因素分析
发生组PLGF低于未发生组,差异有统计学意义(P<0.05)。发生组UAPI、UARI、UtPI、UtRI水平均高于未发生组,差异均有统计学意义(P均<0.05)。见表1。

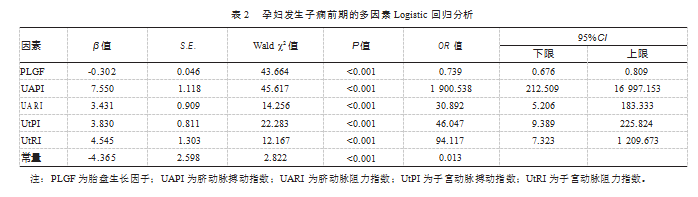
2.2孕妇发生子痫前期的多因素Logistic回归分析
以孕妇是否发生子痫前期作为因变量,以单因素分析结果指标作为自变量进行多因素Logis⁃tic回归分析,结果显示UAPI、UARI、UtPI、UtRI均为子痫前期独立危险因素(P均<0.05)。见表2。
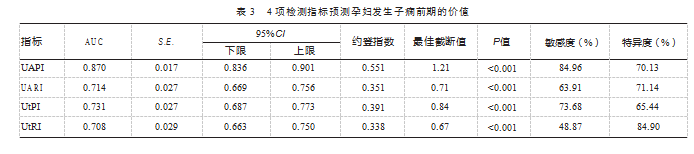
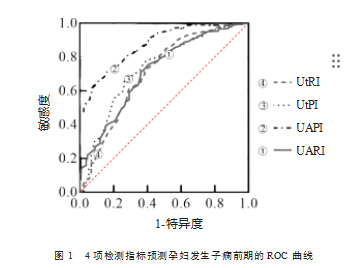
2.3 4项检测指标预测孕妇发生子痫前期的价值
UAPI、UARI、UtPI、UtRI预测子痫前期发病的AUC分别为0.870、0.714、0.731、0.708。见表3、图1。
3讨论
本研究分析妊娠不同时期观察组和对照组PLGF、UAPI、UARI、UtPI、UtRI水平变化,并分析以上指标单独和联合检测与子痫前期的预测作用,结果所示,观察组孕妇PLGF均低于对照组,而观察组UAPI等则处于较高水平(P均<0.05),UAPI、UARI、UtPI、UtRI对子痫前期发病具有较高的预测价值。PLGF属于血管内皮生长因子,由胎盘滋养层细胞分泌,在甲状腺等其他组织中也存在低水平的表达,在胎盘中主要发挥促进血管发育的作用,在胎盘外组织中发挥对病理性损伤做出反应促进血管生成的作用[6-7]。在缺氧条件下可诱导非滋养层细胞中的PLGF的表达水平,而滋养层细胞中则表达降低。在正常妊娠期间,因PLGF需要在孕早期诱导子宫螺旋动脉的生长重塑,故孕早期PLGF水平较低,而孕中晚期受胎儿生长发育对氧气等营养的需求增加的影响,胎盘也处于相对缺氧状态,PLGF表达也呈低水平,即随妊娠时间的延长而增加,到妊娠26~30周时升至最高,而后逐渐下降[8],既往研究表明,对照组与观察组孕妇相比其PLGF水平存在一定差异[9-12]。本研究中对照组妊娠周期变化与上述相同,在观察组孕妇中PLGF均呈现较低水平,与既往研究观点一致。
正常妊娠周期中,随妊娠时间增加,胎盘滋养层逐渐延伸到子宫蜕膜段和肌层段,螺旋动脉逐渐转变为低阻力的血管,以向胎盘提供充足的血液供应,但在观察组的孕妇中,滋养层细胞的侵袭仅限于子宫蜕膜段而螺旋动脉转变失败[13]。多普勒超声可评估螺旋动脉的形态,处于低阻力状态说明滋养细胞侵袭较大,多普勒测量的搏动指数可有效反映滋养细胞的侵袭程度,观察组子宫动脉呈现高阻力状态,根据搏动指数可有效预测孕妇是否存在子痫前期[14]。但与本研究结果不同的是,黄璐[15]研究所得结果,搏动指数在各组中变化均无统计学意义。分析造成该结果差异的原因可能与多普勒超声中流速波形反映血液流速和血管阻力,但真实血流速度受到血流流动方向与超声束的角度影响,当在子宫动脉等非常小的血管中使用角度矫正时很有可能出现流速错误估计有关。本研究中指标均由有3年以上妇产科超声工作经验的医师进行测量,有丰富经验,并在研究开始时所有测量结果均准确记录在记录中,纳入研究前均对数据进行核查。
综上所述,与正常孕妇相比,子痫前期孕妇血清PLGF均呈较低水平,而子宫和脐动脉搏动指数等指标均呈高水平,UAPI、UARI、UtPI、UtRI均可有效预测孕妇发生子痫前期,具有较高预测价值。本研究存在一定局限,UAPI指标受超声操作的影响,不同检测医生结果存在差异,结果可能存在偏倚,在今后研究中需开展前瞻性研究进一步分析。
[参考文献]
[1]高宇蝶,李瑞满.子痫前期预防与治疗的研究进展[J].中国计划生育学杂志,2023,31(10):2515-2520.
[2]孟静.子宫动脉超声及血清学指标联合预测子痫前期的研究[J].系统医学,2019,4(11):125-127.
[3]张洋洋,顾殉可,王永清,等.子痫前期预测模型的研究进展[J].临床检验杂志,2023,41(4):269-273.
[4]苏少飞,刘瑞霞,阴赪宏.子痫前期预测模型的研究进展[J].中国医刊,2023,58(10):1053-1056.
[5]李春艳,夏卿,龙伟.子痫前期联合筛查的研究进展[J].现代妇产科进展,2022,31(10):779-782.
[6]胡睿,王鑫鑫,郑芳秀.母体血清MMP-9、PLGF联合LDH对重度子痫前期不良妊娠结局的预测[J].中国计划生育和妇产科,2023,15(2):80-84.
[7]穆丹,徐琳,赵品红,等.子痫前期临床预测指标的应用价值及研究进展[J].系统医学,2020,5(5):196-198.
[8]黄杨,孟琳,吕慧,等.血清PIGF、sFlt-1及PLGF水平对妊娠期高血压的预测效能及与子痫前期发病的关系[J].广东医学,2023,44(3):284-287.
[9]贾丽娅,袁媛,李卫文,等.胎盘生长因子联合子宫动脉、脐带血流动力学指标对妊娠妇女子痫前期发病的预测价值[J].临床和实验医学杂志,2023,22(1):54-58.
[10]孙红梅,何花,詹学婷,等.血清sFlt-1、PLGF、sFlt-1/PLGF值与子痫前期的关系及结合PI、MAP检测对子痫前期的预测价值[J].分子诊断与治疗杂志,2023,15(6):955-959.
[11]李晶晶,吕淑敏.子痫前期患者血浆β-HCG、PLGF、E2水平变化及临床意义[J].保健医学研究与实践,2023,20(2):29-32.
[12]童婷婷,虞晴,尤子善,等.子痫前期孕妇血浆蛋白酶Corin、PLGF、sEng、sFlt-1水平变化及临床意义[J].中国妇产科临床杂志,2021,22(3):285-286.
[13]王姊文,符平.超声测定子痫前期孕妇心肌功能指数与子宫动脉血流搏动指数、子宫动脉阻力指数的相关性及联合预测胎盘早剥的价值[J].中国性科学,2021,30(10):91-95.
[14]王朝,罗大江,唐龙英.妊娠早中期孕妇血清中甲胎蛋白、游离雌三醇、抑制素A及子宫动脉搏动指数预测子痫前期的价值[J].蚌埠医学院学报,2021,46(6):731-734.
[15]黄璐.评估血清PLGF及子宫动脉PI联合检测在子痫前期母体高危因素影响下的预测价值[D].十堰:湖北医药学院,2023.










