双极半髋关节置换术治疗老年髋部骨折患者的安全性和有效性评价论文
2025-11-15 14:32:27 来源: 作者:xuling
摘要:双极半髋关节置换术对老年髋部骨折的手术效果明显,可减少术后并发症的发生,提升髋关节功能。
[摘要]目的探讨双极半髋关节置换术治疗老年髋部骨折患者的安全性和有效性。方法非随机选取2023年5月—2024年5月牡丹江医科大学附属红旗医院收治的90例老年髋部骨折患者为研究对象,以治疗方法不同分为观察组(n=45)和对照组(n=45)。对照组实施全髋关节置换术治疗,观察组实施双极半髋关节置换术治疗。对比两组手术指标、并发症发生情况以及髋关节功能评分。结果观察组手术相关指标均优于对照组,差异均有统计学意义(P均<0.05)。观察组并发症发生率为6.67%(3/45)低于对照组的22.22%(10/45),差异有统计学意义(χ2=4.406,P<0.05)。术后3个月,两组髋关节功能评分比较,观察组疼痛(37.65±4.91)分、功能(40.12±4.14)分、畸形(3.29±0.69)分、活动度(4.21±0.71)分高于对照组的(33.22±4.94)分、(37.09±3.62)分、(2.61±0.70)分、(3.57±0.70)分,差异均有统计学意义(t=4.266,3.696,4.640,4.306;P均<0.05)。结论双极半髋关节置换术对老年髋部骨折的手术效果明显,可减少术后并发症的发生,提升髋关节功能。
[关键词]髋部骨折;老年;双极半髋关节置换术;并发症;髋关节功能
髋部骨折是骨科常见的创伤性疾病,是出现在髋关节附近区域的骨折,包括股骨颈、股骨头和股骨上端等多个部位,是骨科最严重的一种骨折创伤性疾病[1]。髋部骨折发生后会严重影响患者的活动功能,并给患者带来剧烈的疼痛感[2]。老年患者由于身体机能的减退、钙质的丢失、骨质疏松、骨密度降低等多种因素的影响,使得生活活动能力下降,易出现步态不稳等导致跌落摔倒等发生,因此已成为髋部骨折的高发人群[3-4]。应采取积极有效的治疗手段干预,其中最为有效的治疗方式仍然是外科手术治疗[5]。在手术方式的选择中以人工髋关节置换术最为常用,关节置换术治疗后患者的预后效果好,可尽早地开展术后康复训练干预[6]。双极半髋关节置换术是髋关节置换术中常用的一种,但相比于全髋关节置换术,哪种手术效果更佳,目前在骨科临床治疗中尚未形成统一的共识意见,仍然存在一定的争议[7]。基于此,本研究结合近几年的临床实践经验,将双极半髋关节置换术运用于老年髋部骨折患者中的应用效果总结如下,旨在为临床提供参考。
1资料与方法
1.1一般资料
非随机选取2023年5月—2024年5月牡丹江医科大学附属红旗医院收治的90例老年髋部骨折患者为研究对象,以治疗方法不同分为观察组(n=45)和对照组(n=45)。对照组实施全髋关节置换术治疗,观察组实施双极半髋关节置换术治疗。其中,观察组男24例,女21例;年龄60~85岁,平均(69.26±7.27)岁;体重指数(body mass index,BMI)18~27 kg/m2,平均(23.12±2.94)kg/m2;骨折部位:左髋23例,右髋22例;手术美国麻醉医师协会(Ameri⁃can Society of Anesthesiologists,ASA)分级:Ⅰ级25例,Ⅱ级20例。对照组男29例,女16例;年龄60-85岁,平均(70.43±7.28岁);BMI 18~27 kg/m2,平均(22.76±2.89)kg/m2;骨折部位:左髋26例,右髋19例;手术ASA分级:Ⅰ级26例,Ⅱ级19例。两组患者一般资料对比,差异均无统计学意义(P均>0.05),具有可比性。本研究已通过牡丹江医科大学附属红旗医院伦理委员会批准(2023190)。患者及家属知情同意本研究。
1.2纳入与排除标准
纳入标准:①确诊为髋部骨折患者且符合《老年髋部骨折诊疗专家共识》[8]中诊断标准;②均为老年患者,年龄≥60岁;③接受关节置换术治疗,具有相应的手术治疗指征,对手术方式能够耐受;④沟通交流状态正常,能够配合治疗干预措施的进行。
排除标准:①存在其他部位骨折者;②伴有骨科慢性疾病如骨关节炎、骨质疏松等疾病者;③术中出现严重并发症需改变手术方案者;④术后未能完成评价量表评估者。
1.3手术方法
对照组实施全髋关节置换术,完善术前检查并以全麻后接受手术,取健侧侧卧位,采取髋关节后外侧入路作纵向切口切开,分离肌群后充分暴露患者的骨折位置,充分显露患者的髋臼,并清理患者的髋部骨折区域的碎骨和软组织,然后以髋臼锉磨削患者的骨折处的髋臼软骨面,对软骨下骨板予以保留,然后选择合适的髋关节假体置入后完成安装操作,确认无误后留置引流管完成操作。
观察组实施双极半髋关节置换术治疗,完善术前检查并以全麻后接受手术,取健侧侧卧位,采取髋关节后外侧入路作纵向切口切开,分离肌群后充分暴露患者的骨折位置,充分显露患者的髋臼位置,并在患者的小粗隆上方约1.5~2 cm处以电锯对股骨颈进行截骨,然后取出股骨头,并清理患者的髋部骨折区域的碎骨和软组织,显露出患者的近端软骨组织,并采用髓腔锉击打股骨皮质内面,使髓腔内部处于稳定状态,对骨折部位进行复位,然后置入适宜的假体,并在髓腔内注入骨水泥固定假体,操作完成后再次确认假体位置的吻合度和稳定性,确认效果良好后放置引流导管,逐层缝合切口,术毕。
术后两组均实施抗感染治疗。
1.4观察指标
①手术相关指标。比较切口长度、术中失血量、手术时长和住院时间。
②并发症发生情况。记录并对比两组患者术后出现的并发症发生情况,包括术口感染、静脉血栓、神经损伤、关节脱位等。
③髋关节功能评分。术后3个月,采用Harris髋关节评分(Harris Hip Score,HHS)[10]评估,包括疼痛、功能、畸形、活动度等4个主要评分内容,各项得分为44分、47分、4分、5分,得分越高表示髋关节功能恢复越好。
1.5统计方法
文内所有数据采用SPSS 25.0统计学软件分析和处理,经S-W检验,计量资料(手术相关指标、髋关节功能评分)均符合正态分布,以(±s)表示,组间比较行两独立样本t检验,组内比较行配对t检验;计数资料(并发症发生情况)以例数(n)和率(%)表示,组间比较行χ2检验。P<0.05为差异有统计学意义。
2结果
2.1两组患者手术相关指标比较
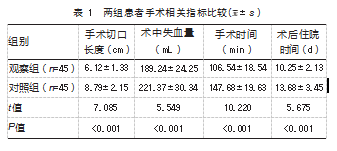
观察组各项手术相关指标均优于对照组,差异均有统计学意义(P均<0.05)。见表1。
2.2两组患者并发症发生情况比较
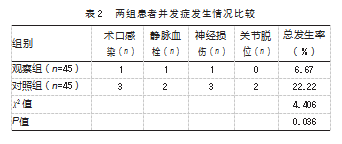
观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表2。
2.3两组患者髋关节功能比较
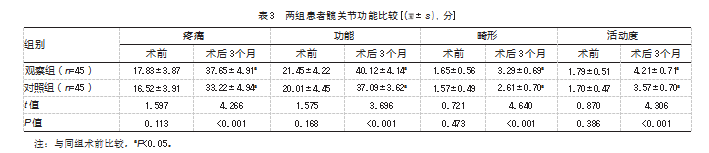
观察组髋关节功能评分均高于对照组,差异均有统计学意义(P均<0.05)。见表3。
3讨论
髋部骨折是出现在髋关节附近区域的包括髋臼、股骨头、股骨颈、股骨上端及骨盆处的骨折损伤。髋部骨折在各个年龄阶段的患者中均可发病,在受到外界暴力撞击、跌落伤、车祸伤等出现髋部骨折,而老年人群由于身体机能的减退、钙质的大量丢失、骨质疏松、骨密度降低等多种因素的影响,患者生活活动能力下降,易出现步态不稳等导致跌落摔倒等发生,在轻微的摔倒后即可出现髋部的严重骨折,严重影响老年患者的生命健康安全[11]。对于老年髋部骨折患者通常需要以手术方式进行复位固定,然而髋部骨骼的解剖学位置复杂,由多块骨骼以复杂方式连接,且骨折程度严重,多数患者呈粉碎性骨折,增加了患者的复位固定术的难度,因此也使得老年髋部骨折手术成为骨科最为复杂的手术之一[12]。近年来人工髋关节技术的不断成熟,在髋部骨折手术中应用不断增多,为提高髋部骨折手术患者获得良好预后效果提供了新的方案。
本研究对老年髋部骨折患者分别给予了双极半髋关节置换术和全髋关节置换术治疗,结果显示双极半髋关节置换术能够获得更好的手术治疗效果,表现为观察组手术相关指标优于对照组(P均<0.05),表明双极半髋关节置换术能够减轻患者的手术创伤,促进患者术后康复。这是因为双极半髋关节置换术的手术操作相对简单,在手术操作过程中仅需要将股骨头一侧替换成人工髋关节假体,手术操作难度相对较小,缩短了手术时间和术中失血量,然而全髋关节置换术操作过程中需要离断髋关节囊和外展肌群,并且还需对髋臼进行细致的打磨,因而手术相对复杂,操作时间和术中失血量增加,患者的创伤性也有增加,由此也延长了患者术后住院时间[13]。在手术并发症比较中,观察组并发症发生率低于对照组(P<0.05),表明双极半髋关节置换术治疗能够提高手术安全性,这是因为双极半髋关节置换术的手术操作简便,减小术中对患者的手术创伤,有利于患者术后康复,促进患者在术后尽早开展康复训练活动,因此可减少患者术后长期卧床导致的术口感染、静脉血栓、神经损伤及关节松动等并发症的发生[14]。观察组患者在术后3个月时的Harris髋关节活动功能评分显著高于对照组(P均<0.05),表明采取双极半髋关节置换术治疗能够获得更好的预后效果,可能原因是全髋关节置换术术中损伤性大,患者术后较为担心假体关节的脱位而不愿尽早开始康复训练活动,因而影响患者髋关节活动功能的恢复[15]。另外,全髋关节置换术在术后日常活动中还存在着髋臼的磨损情况,进而影响股骨头假体与骨性髋臼的吻合度,增加了患者术后生活活动中的不适感,导致步行或负重时的疼痛感,也影响髋关节患者的关节功能和活动度[16]。因此,双极半髋关节置换术在老年髋部骨折治疗中有良好的应用,但双极半髋关节假体的使用寿命较全髋关节更短,并且在剧烈运动或轻微跌落或摔倒时,易出现假体松动甚至再次髋部骨折等不足。
综上所述,双极半髋关节置换术对老年髋部骨折的效果良好,可减少术后并发症的发生,提升患者的髋关节功能,可为临床提供参考。
[参考文献]
[1]韩超,李晓丹,孙翔,等.老年髋部骨折快速手术的研究进展[J].中国修复重建外科杂志,2023,37(12):1556-1561.
[2]文涛,赵捷,王艳云,等.老年髋部骨折患者术后2年内再发对侧髋部骨折风险预测模型的构建及验证[J].中华现代护理杂志,2024,30(20):2751-2756.
[3]张玉,孙炜,姜骆永,等.红细胞体积分布宽度和冠心病对老年髋部骨折患者术后肺部感染发生风险的交互作用[J].医学研究生学报,2022,35(6):618-623.
[4]陈世琳.人工股骨头置换术和全髋关节置换术治疗老年股骨颈骨折的疗效比较[J].现代诊断与治疗,2019,30(14):2438-2440.
[5]王玥,朱晨.股骨近端髓内钉内固定与髋关节置换术对老年髋部骨折患者围术期指标,髋关节功能及本体感觉平衡能力的影响[J].中国老年学杂志,2022,42(13):3193-3197.
[6]谢峰,秦敏,易宏伟.老年髋部骨折患者髋关节置换术前营养状况对术后切口愈合的影响[J].中国骨与关节损伤杂志,2021,36(10):1014-1018.
[7]于法潭.全髋与半髋关节置换术治疗老年股骨颈骨折的疗效比较分析[J/CD].临床医药文献电子杂志,2019,6(97):94-95.
[8]李宁,李新萍,杨明辉,等.老年髋部骨折的骨质疏松症诊疗专家共识[J].中华骨与关节外科杂志,2021,14(8):657-663.
[9]闫江涛,李纯,冯凯,等.影响老年股骨粗隆间骨折患者术后髋关节功能评分的相关因素探讨[J].中国临床保健杂志,2021,24(5):667-670.
[10]WAMPER KE,SIEREVELT IN,POOLMAN RW,et al.The Harris Hip Score:Do ceiling effects limit its useful⁃ness in orthopedics[J].Acta Orthop,2010,81(6):703-707.
[11]张晓敏,闫天胜,李国庆,等.直接前入路与后外侧入路人工全髋关节置换术治疗老年股骨颈骨折的早期效果比较[J].临床医学研究与实践,2021,6(23):33-35,45.
[12]李正为.全髋关节置换术和双极半髋关节置换术治疗老年股骨颈骨折的临床效果比较[J].中国实用乡村医生杂志,2021,28(5):66-68,71.
[13]戴慧勇,朱科朝,王俏杰,等.机器人辅助直接前侧入路全髋关节置换术学习曲线及早期临床疗效[J].中华医学杂志,2022,102(1):49-55.
[14]吴斌,林明侠,沈宁江,等.全髋关节置换术和双极半髋关节置换术治疗老年股骨颈骨折的疗效比较[J].中国老年学杂志,2019,39(5):1099-1101.
[15]胡培植.全髋关节置换术与人工双极股骨头置换术治疗高龄股骨颈骨折的疗效观察[J].中国实用医药,2022,17(27):32-36.
[16]张然,许长鹏,李文俊.全髋关节置换术与人工双极股骨头置换术治疗70岁以上患者股骨颈骨折的效果比较[J].国际老年医学杂志,2022,43(5):595-598.










