儿童脓毒症临床特征及预后影响因素分析论文
2025-11-15 10:57:45 来源: 作者:xuling
摘要:脓毒症患儿预后受年龄、脓毒症严重程度、伴器官功能障碍、合并休克、发病时PCT水平影响较大,临床需高度重视,完善早期治疗方案,更好改善患儿预后。
[摘要]目的探讨儿童脓毒症临床特征及预后的影响因素。方法回顾性选取2022年8月—2024年8月大理大学第一附属医院收治的122例脓毒症患儿的临床资料,依据治疗28 d存活情况进行预后评估,将31例死亡患儿纳入预后不良组,将91例存活患儿纳入预后良好组;收集患儿年龄、性别、感染位置、脓毒症严重程度、伴器官功能障碍、电解质紊乱、合并休克、发病时降钙素原(procalcitonin,PCT)水平、发病时白蛋白水平、发病时C反应蛋白(C-reactive protein,CRP)水平、病原菌类型等临床资料,开展Logistic回归分析,获得脓毒症患儿预后的影响因素。结果单因素分析结果显示,两组年龄、脓毒症严重程度、伴器官功能障碍、合并休克、发病时PCT水平对比,差异均有统计学意义(P均<0.05)。多因素Logistic分析结果显示,年龄<3岁、严重脓毒症、伴器官功能障碍、合并休克、发病时PCT水平≥10 ng/mL为影响脓毒症患儿预后的独立危险因素,差异均有统计学意义(OR=3.736,5.302,4.272,5.755,3.258;P均<0.05)。结论脓毒症患儿预后受年龄、脓毒症严重程度、伴器官功能障碍、合并休克、发病时PCT水平影响较大,临床需高度重视,完善早期治疗方案,更好改善患儿预后。
[关键词]脓毒症;儿童;临床特征;预后;影响因素
脓毒症主要由感染引发,在儿童群体中常见,严重威胁着儿童的生命健康[1-2]。随着医疗技术的不断进步,虽然脓毒症在治疗方面取得了一定的进展,但儿童脓毒症的治疗仍然面临难题。脓毒症的治疗方案虽然相对成熟,但仍有部分患儿规范治疗后预后欠佳,会增加死亡风险[3]。因此,有必要明确影响儿童脓毒症预后的相关因素,以便于制订个性化的治疗方案。当前,脓毒症预后的相关研究较多,但对于危险因素方法仍未能达成统一共识,普通认为与感染源的类型、感染的严重程度、患儿自身的基础疾病等方面有关,不同地区及医疗机构收治的患儿也会出现一定的差异性[4-5]。因此,还需深入剖析本院脓毒症患儿的临床资料,尽可能识别当前对预后造成影响的因素,以便于院内开展积极的治疗策略,提高患儿的存活率。鉴于此,本研究旨在分析脓毒症患儿临床特征及预后相关危险因素,现报道如下。
1资料与方法
1.1一般资料
回顾性选取2022年8月—2024年8月大理大学第一附属医院收治的122例脓毒症患儿临床资料,依据治疗28 d存活情况进行预后评估,将31例死亡患儿纳入预后不良组,将91例存活患儿纳入预后良好组。研究经院大理大学第一附属医院伦理委员会批准(DFY20250307001)。患儿家属知情同意本研究。
1.2纳入与排除标准
纳入标准:①符合脓毒症[6]诊断标准;②年龄≤14岁;③均于本院接受规律治疗;④临床资料完整。排除标准:①有先天性疾病者;②伴恶性肿瘤者;③有免疫系统缺陷者;④中途转院者。
1.3资料收集方法
收集患儿年龄、性别、感染位置、脓毒症严重程度、伴器官功能障碍、电解质紊乱、合并休克、发病时降钙素原(procalcitonin,PCT)水平、发病时白蛋白水平、发病时C反应蛋白(C-reactive protein,CRP)水平、病原菌类型等临床资料。其中PCT、白蛋白及CRP水平均由患儿确诊时采集3 mL静脉血检测,放射免疫法测定PCT水平,免疫比浊法测定CRP水平,电泳法测定白蛋白水平。
1.4观察指标
对两组患儿临床资料进行单因素分析,对两组单因素分析有差异的项目进行多因素Logistic回归分析,获得脓毒症患儿预后危险因素。
1.5统计学方法
采用SPSS 26.0统计学软件处理数据,单因素中年龄、性别、感染位置等计数资料以例数(n)和率(%)表示,行χ2检验。采取多因素Longistic回归分析法进行脓毒症患儿预后相关的多因素分析。P<0.05为差异有统计学意义。
2结果
2.1脓毒症患儿预后的单因素分析
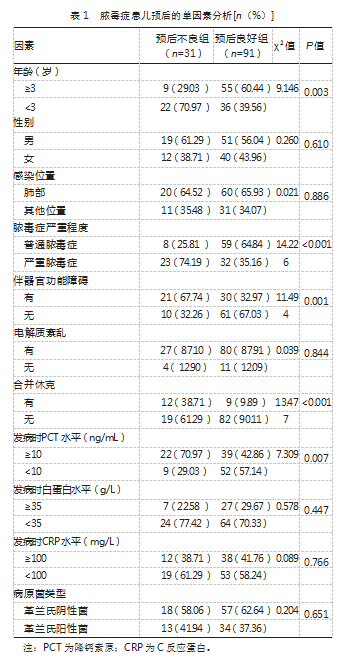
单因素分析结果显示,两组年龄、脓毒症严重程度、伴器官功能障碍、合并休克、发病时PCT水平对比,差异均有统计学意义(P均<0.05)。见表1。
2.2脓毒症患儿预后的多因素Longistic分析
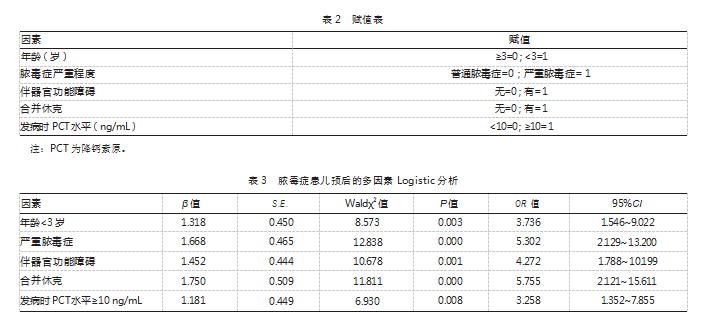
以脓毒症患儿预后因变量(预后良好=0;预后不良=1),将表1单因素分析结果作为自变量进行赋值。见表2。多因素Logistic分析结果显示,年龄<3岁、严重脓毒症、伴器官功能障碍、合并休克、发病时PCT水平≥10 ng/mL为影响脓毒症患儿预后的独立危险因素,差异均有统计学意义(P均<0.05)。见表3。
3讨论
儿童脓毒症发病复杂,当机体遭受病原体入侵后,免疫系统会启动一系列防御反应,但过度的炎症反应易引发全身炎症反应综合征,进而对多个器官系统造成损害,严重威胁患儿生命健康[7-9]。目前,儿童脓毒症主要通过抗感染、液体复苏等方法进行综合治疗。尽管随着医疗技术的发展,脓毒症的治疗取得了一定的进步,但病死率仍处于较高水平,导致整体预后欠佳。若能够深入明确可对脓毒症患儿预后造成影响的因素,则可指导临床开展更为完善的治疗方案,提高治疗效果,减少死亡。
多因素Logistic分析结果显示,年龄<3岁、严重脓毒症、伴器官功能障碍、合并休克、发病时PCT水平≥10 ng/mL为影响脓毒症患儿预后的独立危险因素(P均<0.05)。王义等[10]的研究与本研究中的结果存在一致性。分析原因为:①年龄<3岁的患儿免疫系统处于发育初期,免疫细胞的分化与成熟尚不完全。T淋巴细胞亚群比例失衡,Th1/Th2细胞功能未达稳态,导致细胞免疫与体液免疫协同作用受限。在应对病原体入侵时,免疫球蛋白的产生量及亲和力不足,中性粒细胞的趋化、吞噬和杀菌功能也相对较弱,难以有效清除病原体,故病情进展更为严重化,易导致预后欠佳。②严重脓毒症时,炎症反应呈现级联放大效应。单核巨噬细胞被过度激活,释放大量炎症介质,形成复杂的炎症网络,加重机体损伤。同时,炎症介质还会激活凝血系统,大量微血栓形成,影响组织器官灌注,引发多器官功能障碍,导致预后欠佳。③脓毒症伴器官功能障碍意味着病情已进入失代偿阶段。当心功能障碍时,炎症介质对心肌细胞产生直接毒性作用,导致心肌收缩力下降,心输出量减少。肾脏功能障碍时,肾小管重吸收和排泄功能受损,影响药物代谢与排泄。如使用氨基糖苷类抗生素时,肾功能障碍会使药物半衰期延长,增加药物蓄积中毒风险。肝脏功能障碍会影响蛋白质合成、解毒及凝血因子生成,导致机体免疫功能下降,凝血机制异常,加重病情,影响预后[11]。④合并休克是脓毒症病情恶化的关键点,分为低血容量性休克、分布性休克和心源性休克。脓毒症早期,炎症介质导致血管扩张,大量液体渗入组织间隙,有效循环血量减少,引发低血容量性休克。同时,血管内皮细胞受损,一氧化氮等舒血管物质释放增加,血管张力调节失衡,血液分布异常,形成分布性休克。随着病情进展,心肌抑制因子释放,心肌收缩力减弱,心功能受损,发展为心源性休克。休克状态下,组织器官缺血缺氧,无氧代谢增强,乳酸堆积,导致代谢性酸中毒。细胞内腺苷三磷酸生成不足,细胞膜离子泵功能障碍,细胞水肿、凋亡甚至坏死,故预后较差。⑤PCT是在健康人体内水平极低,当机体感染时,甲状腺C细胞及肺、肝、肾等组织细胞大量合成并释放PCT。当发病时PCT水平过高时,提示细菌感染严重,全身炎症反应控制难度大,会引起多器官组织损害,即使规范治疗后也难以获得理想预后[12]。
综上所述,年龄<3岁、严重脓毒症、伴器官功能障碍、合并休克、发病时PCT水平≥10 ng/mL为影响脓毒症患儿预后的独立危险因素,需高度重视这些危险因素,完善临床治疗策略,尽可能降低患儿死亡风险。
[参考文献]
[1]陈勇,詹羿,蓝天.乌司他丁联合甲泼尼龙琥珀酸钠治疗脓毒症患儿临床效果[J].中国药物与临床,2024,24(9):574-578.
[2]刘幸,张越,王敏,等.小剂量糖皮质激素联合持续性血液净化治疗儿童严重脓毒症的效果及安全性研究[J].现代生物医学进展,2024,24(4):768-771,800.
[3]宋林,邹惠,曾玲,等.脓毒症患儿预后的影响因素分析及pSOFA评分、PCIS评分及早期血乳酸测定的预测价值探讨[J].现代生物医学进展,2023,23(3):494-499.
[4]王利利,赵忠秀,张新庆.儿童脓毒症并发急性肾损伤及其预后的危险因素[J].儿科药学杂志,2020,26(10):8-10.
[5]段袁园,金丹群,许愿愿,等.PICU脓毒症患儿并发急性肾损伤的危险因素及预后分析[J].中华危重病急救医学,2019,31(8):1004-1007.
[6]中国医师协会急诊医师分会,中国研究型医院学会休克与脓毒症专业委员会.中国脓毒症/脓毒性休克急诊治疗指南(2018)[J].中国急救医学,2018,38(9):741-756.
[7]闫立志,朱梦仔.降钙素原联合超敏C-反应蛋白检测在儿童脓毒症诊断及治疗中的应用[J].中国医师进修杂志,2020,43(6):556-559.
[8]赵娜,赵宁,申晓楠,等.脓毒症患者的凝血功能、炎症因子变化及其与病情严重程度和预后的相关性[J].海南医学,2024,35(6):844-848.
[9]徐潇,毛中美,郑雪辉.血浆D-二聚体、凝血四项、血小板参数在小儿脓毒症病情严重程度评估中的价值[J].中国卫生检验杂志,2023,33(4):471-474.
[10]王义,张华,唐小晶,等.脓毒症患儿预后相关危险因素的回顾性研究[J].中华危重病急救医学,2020,32(6):707-710.
[11]范良梅,赵荣美,吴芬,等.脓毒症患者疾病预后的影响因素及预测模型构建[J].中国医药导报,2024,21(16):33-35.
[12]徐梅先,刘刚,曹利静,等.降钙素原和淋巴细胞动态变化分层对儿童严重脓毒症死亡的预测作用[J].中国急救医学,2021,41(9):773-778.










