腹腔镜经腹腹膜前补片修补与改良Kugel 手术在腹股沟疝治疗中的临床疗效论文
2025-10-25 14:32:24 来源: 作者:xuling
摘要:TAPP治疗腹股沟疝的临床疗效优于改良Kugel手术,具有创伤小、恢复快、炎症反应轻等优势,可显著降低并发症发生率,提高治疗有效率。
[摘要]目的探究腹腔镜与开放疝修补术治疗腹股沟疝的疗效。方法方便选取2021年1月—2024年11月武进中医医院收治的100例腹股沟疝患者为研究对象。根据手术方式的不同将患者分为观察组(n=50)和对照组(n=50)。观察组接受腹腔镜经腹腹膜前补片修补术(transabdominal preperitoneal prosthesis,TAPP),对照组患者则采用改良Kugel手术进行治疗。比较两组手术相关指标、炎症因子水平、并发症发生情况、临床疗效。结果观察组手术时间(65.23±3.20)min、术中出血量(10.84±4.85)mL、住院时间(4.84±0.48)d以及下床活动时间(8.55±0.35)h均优于对照组的(75.48±2.23)min、(42.84±4.25)mL、(6.82±0.53)d、(13.52±0.34)h,差异均有统计学意义(t=18.582,35.089,19.580,72.021;P均<0.05)。经治疗后,观察组C反应蛋白(21.06±2.21)mg/L、白细胞数(10.07±0.42)×109/L、中性粒细胞数(7.50±0.89)×109/L低于对照组的(29.39±3.35)mg/L、(12.73±4.36)×109/L、(8.48±0.78)×109/L,差异均有统计学意义(t=14.677,2.716,3.703;P均<0.05)。观察组并发症发生率低于对照组,治疗总有效率高于对照组,差异均有统计学意义(P均<0.05)。结论TAPP治疗腹股沟疝的临床疗效优于改良Kugel手术,具有创伤小、恢复快、炎症反应轻等优势,可显著降低并发症发生率,提高治疗有效率。
[关键词]经腹腹膜前补片修补术;改良Kugel手术;腹股沟疝;疗效;手术指标;术后并发症
腹壁疝是指腹壁部位的外疝症,其在临床上发病率较高,在所有外疝症中约占15%[1]。一般而言,此种疾病与患者先天性的腹壁缺陷或后天的腹壁不足有关[2]。其中腹股沟疝最为多见,在腹压增高的情形下,腹内的器官或组织会通过腹股沟区域的薄弱点向外凸出,形成可见肿块。病症早期,患者通常无明显不适感,但随着时间的推移以及疾病加剧,肿块逐步增大,继而可能引起腹痛、腹部不舒服等不适,严重时可能导致肠道粘连或梗阻,这不仅令治疗更为困难,更有可能危及患者的生命安全[3]。治疗腹股沟疝通常选用疝修补术,而传统手术方法为开放疝修补术,其明显优点是术中视野清晰,能将疝带全部去除,还可以充分分离粘连组织[4]。尽管如此,此种手术方式存在着切口较大及损伤性大的问题,还可能引发更高的术后并发症风险。随着技术进步,微创手术概念日趋成熟,腹腔镜经腹腹膜前补片修补术(transabdominal preperitoneal pros⁃thesis,TAPP)得到更广泛的重视,因其较小的手术开口和较轻的组织损伤,可降低对内脏器官的伤害。基于此,本文将分析TAPP、改良Kugel手术运用在腹股沟疝治疗中的价值,现报道如下。
1资料与方法
1.1一般资料
方便选取2021年1月—2024年11月武进中医医院收治的100例腹股沟疝患者为研究对象。根据手术方式的不同将患者分为观察组(n=50)和对照组(n=50)。观察组接受TAPP治疗,对照组患者则采用改良Kugel手术进行治疗。所选患者均为男性。其中,观察组年龄25~80岁,平均(40.33±4.66)岁。对照组年龄24~85岁,平均(41.38±5.42)岁。两组患者一般资料对比,差异无统计学意义(P>0.05),具有可比性。本研究经武进中医医院伦理委员会审核批准(LL2025-03-003)。
1.2纳入与排除标准
纳入标准:满足腹股沟疝诊断标准[5];患者及家属均对本研究知情同意。
排除标准:伴有严重感染者;合并血液系统相关疾病者;诊断为肿瘤者;不宜进行手术者。
1.3手术方法
对照组采用改良Kugel手术:在对患者进行腰部硬膜外麻醉后,在耻骨结节与髂前上棘连线中点上2 cm行8 cm斜形切口,逐层进入皮下组织,锐性分离腹外斜肌腱膜下间隙,游离精索,并找出疝囊,利用“头颈肩”技术逐步进入腹膜前间隙,建立以内环口为中心,向周围游离出“耻骨肌孔间隙”,即腹横筋膜与腹膜间腹膜前间隙,下方在耻骨梳韧带至腹内斜肌深面、外侧髂腰肌至耻骨联合处,拓展足够空间后,置入巴德8 cm×8 cm Kugel补片并展平,并在精索后方放置一片大小为10 cm×5 cm的聚丙烯修补材料,并对腹股沟韧带、联合腱、腹内斜肌、耻骨突等相应组织进行修补和牢固固定。之后,对切口进行逐层缝合。手术完成后,使用沙袋进行24 h的压迫,并在手术开始前30 min及结束后使用抗生素以预防感染。
观察组采用TAPP:引导患者取平卧位置,行气管插管并进行全身麻醉,同时安置尿管。在脐部上方制造小开口形成气腹,保持气腹压力在1.4~1.80 kPa,将腹腔镜器械及10 mm套管置入腹内,调整患者身体让头部稍低脚部稍高10°~15°,使患侧升高;利用腹腔镜进行检视,在平齐于肚脐的左边腹直肌外沿放入一个5 mm套管,而在对侧相同放置5 mm套管,作为手术操作通道;在内镜检查腹内组织,小心分解粘连过程防止对肠道造成伤害,并检视腹股沟区域,准确判定疝气的具体位置、种类、疝环大小及包含物质。对于围绕疝环的腹膜粘连、肿厚及疤痕组织等问题要进行细致检查,尤其是针对复发病例,详细了解之前手术中植入的人工补片及其后续变化情况。在距离疝环上缘大约1~2 cm的位置切开腹膜,通过腹膜前锐性建立间隙,充分暴露血管、韧带、输精管、耻骨等组织结构。针对斜疝患者需从精索下剥离疝囊,对疝囊过大患者,可进行横断,对于直疝,可直接剥离腹壁假疝囊,缺损>2 cm的需要将假疝囊缝合固定于腹直肌上。充分游离耻骨肌孔间隙包括:Bogros间隙、Retzius间隙。然后选用巴德3D-MAX大号轻量补片,于患侧腹膜前间隙处铺平,充足地覆盖过肌耻骨孔;若术中发现对侧有隐匿性疝的情况,术中一并行对侧疝的经腹腹膜前补片修补术。术后操作具体内容参考对照组的术后操作。
1.4观察指标
①两组手术相关指标比较:记录两组患者手术时间、术中出血量、住院时间、下床活动时间。
②两组炎症因子水平比较:患者空腹时取3 mL外围静脉血进行分析,以测量血清中C反应蛋白(C-reactive protein,CRP)水平、白细胞数、中性粒细胞数。
③两组并发症发生情况比较:并发症包括切口感染、泌尿系统感染、血肿、肠麻痹。
④两组临床疗效比较:治疗后腹部疼痛等症状彻底消失,且相关区域的肿块与疝气囊均消失,为“显效”;治疗后腹部疼痛等症状改善,患者仅留轻微不适,且肿块与疝气囊均消失,为“有效”;如症状无明显改观,未达到前述两种治疗水平,为“无效”。总疗效=(显效+有效)例数/总例数×100%。
1.5统计方法
采用SPSS 26.0统计学软件处理数据,手术相关指标、炎症因子水平为计量资料数据,经Shapiro-Wilk检验符合正态分布,以(±s)表示,组间比较行两独立样本t检验,组内比较行配对样本t检验;并发症发生情况、临床疗效为计数资料,以例数(n)和率(%)表示,组间比较行χ2检验,P<0.05为差异有统计学意义。
2结果
2.1两组患者手术相关指标比较
观察组手术时间、术中出血量、下床活动时间以及住院时间均优于对照组,差异均有统计学意义(P均<0.05)。见表1。
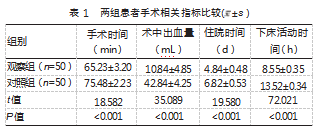
2.2两组患者炎症因子水平比较
治疗后,观察组炎症因子水平均低于对照组,差异均有统计学意义(P均<0.05)。见表2。
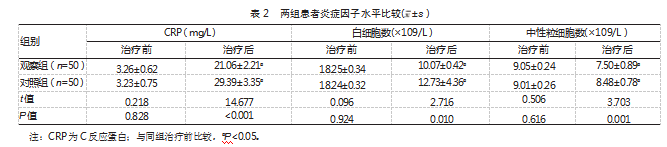
2.3两组患者并发症发生情况比较
观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表3。
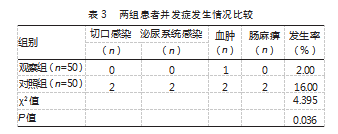
2.4两组患者临床疗效比较
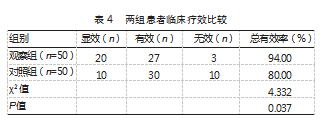
观察组总有效率高于对照组,差异有统计学意义(P<0.05)。见表4。
3讨论
腹股沟疝是腹壁疝外科常见疾病,由后天性和遗传性因素引起。后天性因素包括手术愈合不良、腹内压力升高和腹壁张力下降等,而遗传性因素涉及出生时腹壁组织发育问题[6]。症状为腹部出现可变大小的肿块,且随病情加重,可能出现腹胀、疼痛等[7-8]。手术是主要治疗方法,传统开刀修补术虽有效但有较大创伤和并发症风险[9]。微创技术如TAPP手术提供更清晰视角,减少伤害和并发症风险[10-11]。
本研究发现,观察组手术时间、术中出血量、下床活动时间以及住院时间均优于对照组(P均<0.05)。与朱冠鹏[12]研究中观察组中“手术出血量为(12.25±7.14)mL,相较于对照组的出血量(31.67±14.55)mL明显降低;同时观察组的住院天数(5.78±1.56)d较对照组(8.85±1.77)d更少(P均<0.05)”的结果一致。原因分析认为:通过TAPP方式进行手术,因其切口较小、手术便捷性高且审慎细致,能有效降低对附近组织的伤害,从而减轻出血量。利用腹腔镜进行手术部位的清晰勘测,不仅提升了手术的效率,还缩短了手术耗时。由于腹腔镜下的放大作用,将腹股沟手术区域腹膜前间隙的组织结构更加精细的解剖,使得对身体的伤害降至最小,患者可在术后早期开始下床活动,加速恢复过程,从而有效缩短了患者的住院治疗周期[13]。同时治疗后,观察组各项炎症指标水平均比对照组低(P均<0.05)。原因在于,TAPP手术造成的其他腹内器官受损相对较轻,与常规开腹疝气修补相比,引起的人体应激反应较为温和,这有助于减轻炎性反应,并极大促进了手术后的恢复过程。观察组并发症发生率低于对照组(P<0.05)。术后复原受并发症所牵制,然而TAPP术给身体带来的伤害较轻,使患者得以提前进行活动,从而有助于防止并发症的出现,确保手术过程的安全[14]。经腹腔镜监控下实施TAPP手术,手术切口小,有利于缓解患者的伤口疼痛。在手术过程中,形成的气腹有助于拉伸黏附组织,便于分离粘连。腹腔镜的应用为手术提供了清晰的视野,减少了对邻近组织的损伤风险,从而有助于患者迅速恢复。利用腹腔镜进行诊断时,还能检出并修复易于在开放式手术中被忽略的隐藏性切口疝病。在进行切口建立时倾向于远离患处,通常无需放置预防性引流,减少了植入物与手术者的直接接触,从而降低了感染的可能性。应用补片覆盖损伤部位时,将其范围扩展至缺陷边缘外3~5 cm,这样有利于更加精准地定位并稳固补片[15]。在手术过程中精细的使Retzius间隙以及Bogros间隙的组织分离,降低了对腹壁及其内部组织的伤害,极大地维护了腹壁的结构强度,因此这样做具备较高的治疗效果,降低并发症发生率。
综上所述,TAPP手术方式运用在腹股沟疝治疗中的效果高于开放式手术,可缩短患者康复周期,降低炎症水平,综合提升疗效。
[参考文献]
[1]吴苏荣.腹腔镜经腹腹膜前疝修补术与开放无张力疝修补术治疗腹股沟疝的疗效对比[J].中华灾害救援医学,2024,11(5):588-591.
[2]文世华,陆榕良,黄天德.腹腔镜与开放疝修补术治疗腹壁疝的疗效比较分析[J].中外医疗,2023,42(26):54-57.
[3]刘正勇,朱小龙,张叶飞.开放式无张力疝修补术与腹腔镜疝修补术治疗腹股沟疝疗效比较[J].世界复合医学,2023,9(7):174-177.
[4]汪邦辉,徐小松.腹腔镜经腹膜前入路与开放无张力疝修补术治疗腹股沟疝疗效对比分析[J].中国医疗器械信息,2023,29(7):113-115.
[5]唐健雄,李航宇.老年腹股沟疝诊断和治疗中国专家共识(2019版)解读[J].临床外科杂志,2020,28(1):12-15.
[6]史剑峰,沈红岩.腹腔镜疝修补术与开放式无张力疝修补术治疗成人腹股沟疝的疗效观察[J/CD].临床普外科电子杂志,2022,10(3):111-114.
[7]于勇.比较开放式与腹腔镜疝修补术治疗成人腹股沟疝的临床疗效[J].中国医药指南,2022,20(12):68-70.
[8]卢小冬.腹腔镜疝修补术及开放式无张力疝修补术用于治疗成人腹股沟疝疗效探讨[J/CD].临床普外科电子杂志,2022,10(2):49-51,68.
[9]孟培,戴平,邵志鸿.腹腔镜腹壁疝修补术对切口疝患者的临床疗效及胃肠功能的影响[J/CD].中华疝和腹壁外科杂志(电子版),2021,15(5):485-488.
[10]麻继文.腹腔镜疝修补术治疗腹壁疝的疗效分析[J].中国农村卫生,2021,13(7):92-93.
[11]汪自云,陈怡发.腹腔镜疝修补术与开放式无张力疝修补术治疗成人腹股沟疝的疗效观察[J].医药前沿,2021,11(9):71-72.
[12]朱冠鹏.腹腔镜腹膜前疝修补术与开放式无张力疝修补术治疗成人腹股沟疝的疗效比较[J].吉林医学,2021,42(2):462-463.
[13]周正赟,成建璋,施文文,等.腹腔镜疝修补术与开放式无张力疝修补术治疗腹股沟疝疗效对比[J].系统医学,2020,5(20):68-70.
[14]刘景平,万智恒,李瑞斌.腹腔镜经腹腹膜前疝修补术与开放无张力疝修补术治疗腹股沟疝的疗效比较[J/CD].中华疝和腹壁外科杂志(电子版),2020,14(5):485-488.
[15]陈向清,张宇,侯品连,等.腹腔镜无张力疝修补术与开放无张力疝可吸收补片修补术治疗巨大腹股沟疝的疗效对比[J].中国实用医药,2020,15(26):86-88.










