宫腔镜联合妇科超声在异常子宫出血及宫腔异常回声诊断中的应用价值论文
2025-09-20 15:08:05 来源: 作者:xuling
摘要:宫腔镜联合妇科超声可以作为一种可靠的诊断方法,对异常子宫出血及宫腔异常回声的早期发现和准确诊断具有重要意义。
摘要:目的分析宫腔镜联合妇科超声在异常子宫出血及宫腔异常回声诊断中的应用价值。方法选取本院2021年8月—2023年8月接诊的90例符合标准的患者,随机将其分为A组和B组,每组45例。两组均接受妇科超声检查,A组增加宫腔镜检查,B组增加诊断性刮宫检查。比较各组与病理诊断的结果以及诊断的符合率。结果与病理诊断结果比较,A组符合率为84.44%,B组符合率为44.44%,A组的诊断符合率高于B组(P<0.05)。结论宫腔镜联合妇科超声可以作为一种可靠的诊断方法,对异常子宫出血及宫腔异常回声的早期发现和准确诊断具有重要意义。
关键词:宫腔镜;超声;异常子宫出血;宫腔异常回声
0引言
异常子宫出血是指在女性非月经期间或月经期间出现异常的子宫出血,严重影响了女性的生活和健康。传统的诊断方法主要依靠妇科医生的临床经验和观察,但其诊断准确性和客观性有限。因此,寻找一种准确、可靠的诊断方法对于异常子宫出血的治疗和管理至关重要。宫腔异常回声是指在妇科超声检查中发现子宫腔内出现异常的回声信号,可能与子宫内膜息肉、子宫内膜增厚等疾病有关。因此,准确地诊断和治疗宫腔异常回声对于提高女性的生活质量具有重要意义。近年来,随着医学技术的不断进步和发展,宫腔镜检查联合妇科超声成为诊断以上两种异常情况的重要手段。宫腔镜检查是一种微创手术技术,通过将细长的宫腔镜插入子宫腔内,可以直接观察和检查子宫腔的情况[1]。而妇科超声则可以通过超声波的传导和反射,获得子宫腔内的影像,进一步观察和分析异常回声的性质和位置。两种诊断方式的联合应用,可以提高诊断准确性和可靠性。然而,目前对于这两种诊断方式在异常子宫出血诊断中的应用价值的研究还相对较少。因此,本文旨在探讨这两种诊断方式的应用价值,为临床医生提供更准确、可靠的诊断手段,提高女性的生活质量。
1资料与方法
1.1一般资料
选取本院2021年8月—2023年8月接诊的90例符合标准的患者为研究对象,随机将其分为A组和B组,每组45例。A组:年龄为24~67岁,平均年龄为(44.85±3.79)岁。B组:年龄22~65岁,平均年龄为(44.51±2.34)岁。两组一般资料对比,无显著差异(P>0.05)。纳入标准:①存在异常子宫出血症状,如月经过多、月经不规律等;②存在宫腔异常回声的疑似病例;③能够配合医生的检查和治疗要求,具备良好的合作态度。排除标准:①患有严重的心血管疾病;②对麻醉药物过敏;③存在其他严重的全身性疾病。
1.2方法
两组均接受妇科超声检查。检查步骤:患者躺在检查床上,双腿自然伸直,臀部垫高,以使盆腔器官更容易被探头检查到。使用低频探头,频率为3.5MHz。在进行超声检查之前,将探头涂抹一层耦合剂,如无菌的凝胶。耦合剂可以减少探头与皮肤之间的空气间隙,提高超声波的传导效果,有助于获得更清晰的图像。接下来,将涂抹了耦合剂的探头放置在患者的下腹部,然后缓慢移动探头进行检查。从子宫颈开始检查,然后逐渐扫描到子宫、卵巢和输卵管等盆腔器官。在检查过程中,应灵活地改变探头的角度和方向,以获得更全面的图像信息。观察器官的大小、形状、结构和血流情况,并评估其是否正常。
A组增加宫腔镜检查,检查步骤如下。①无菌操作:严格执行无菌操作要求,以避免感染的发生。医护人员需要进行手部消毒,并穿戴无菌手套、无菌衣物和口罩等。②麻醉和扩张:在开始宫腔镜检查之前,需要对患者进行麻醉。麻醉完成后,使用扩张器扩张患者的宫颈,以便插入宫腔镜。③排出气体:在插入宫腔镜之前,需要排出宫颈镜管腔内的气体,以减少镜片上的气泡对视野的干扰。具体操作为将适量的生理盐水或其他溶液注入宫颈镜管腔内,然后将其排出,直到气体完全排出。④插入宫腔镜:排出气体后,将宫腔镜插入宫颈镜管腔内。宫腔镜由硬管型外鞘和内窥镜组成,外鞘直径为4.5mm,内窥镜可以通过外鞘进入宫腔。⑤探查宫颈管和宫腔:插入宫腔镜后,逐步推进,观察和探查宫颈管和宫腔的情况。通过宫腔镜视野可以直接观察到子宫内膜情况,包括有无息肉、息肉的大小和位置、子宫内膜的厚度和形态等。通过宫腔镜检查获取病变的组织样本,进行病理学检查,以做出准确的诊断。
B组增加诊断性刮宫检查。检查时间为月经干净后的3~7d。检查步骤:在检查开始前,准备好所需的器械和消毒液。对患者的外阴和阴道进行消毒,以减少感染的风险。使用含有乙醇的消毒液,轻轻擦拭外阴和阴道口周围的皮肤。戴上无菌手套,并使用无菌的阴道扩张器将患者的阴道轻轻扩张,以便于进行进一步的操作。接着,使用无菌的刮宫刀或刮宫钳经患者阴道进入子宫腔。轻轻刮取子宫内膜组织样本,以进行病理学检查。将刮取材料分为不同的段落,以便进行后续的病理学分析。将刮取的组织样本放入标本容器中并送往实验室进行病理学检查。在刮宫检查结束后,将阴道扩张器取出,并检查是否有出血或其他并发症的迹象。
1.3观察指标
收集A组和B组的病例诊断结果,将这些结果与相应的病理诊断结果进行对比,并计算A组和B组的诊断符合率。
1.4统计学方法
采用SPSS 22.0软件处理数据,使用χ2检验评估计数资料差异,采用t检验评估计量资料差异。P<0.05表示差异有统计学意义。
2结果
2.1病理诊断结果
两组患者的病理诊断结果见表1。
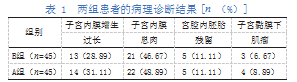
2.2 B组诊断结果与病理诊断结果的比较
B组诊断结果与病理诊断结果的比较,符合率为44.44%,详见表2。
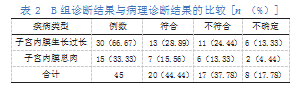
2.3 A组诊断结果与病理诊断结果的比较
A组诊断结果与病理诊断结果的比较,符合率为84.44%,详见表3。
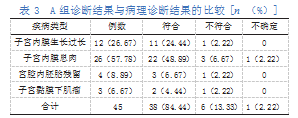
2.4两组诊断符合率比较
A组的诊断符合率为84.44%,高于B组的44.44%(P<0.05),详见表4。
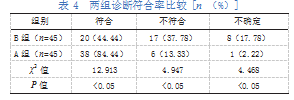
3讨论
妇科超声检查联合诊断性刮宫是一种常用的诊断方法,可以提高对微小病变的检验效果。通过超声检查可以观察到宫腔内的异常情况,如子宫内膜增厚、息肉、囊肿等。而诊断性刮宫则可以获取宫腔内的组织样本,进一步明确病变的性质[2]。特别是对于宫角及宫底处的局限性病灶,这两种诊断方法联合应用能够使诊断结果更准确。然而,这两种诊断方法也存在一些不足之处。首先,难以将刮出的组织分类送检,可能导致漏诊[3]。其次,超声检查主要通过观察子宫内膜的厚度和形态来判断是否存在异常情况,而一些患者的子宫内膜可能较薄,难以准确判断,影响了诊断的准确性[4]。特别是对于子宫内膜异位症等,由于病变较小或分布不均匀,妇科超声检查的诊断率更低。最后,在进行妇科超声检查联合诊断性刮宫后,仍需进行宫腔镜检查,这无疑增加了患者的痛苦和医疗费用[5]。
本研究中,A组的诊断符合率明显高于B组(P<0.05)。这一结果表明,宫腔镜联合妇科超声诊断具有更高的准确性和可靠性。宫腔镜是一种直接观察子宫腔的方法,能够清晰地观察到子宫内膜的情况,而妇科超声只能通过间接观察来评估子宫内膜的病变。因此,宫腔镜能够提供更直接、准确的诊断信息,有助于减少误诊率和漏诊率[6]。其次,宫腔镜联合妇科超声可以同时评估子宫内膜和宫腔结构。这种联合应用可以更全面地评估子宫内膜的异常情况,包括息肉、子宫肌瘤等。而妇科超声联合诊断性刮宫只能通过刮取子宫内膜组织来进行病理学检查,无法直接地观察到宫腔结构的异常。此外,宫腔镜联合妇科超声还可以进行活检和刮宫,获取更多的病理学信息。这对于一些病理学诊断较为困难的病例尤为重要。宫腔镜与妇科超声的联合应用可以提高对异常子宫出血的诊断准确性,为患者提供更合理的治疗方案。
综上所述,宫腔镜联合妇科超声具有较高的应用价值。其优势在于能提供更直接、准确的诊断信息,全面评估子宫内膜和宫腔结构的异常,并能够进行活检和刮宫获取更多的病理学信息。然而,仍需进一步扩大样本规模,以进一步验证这两种诊断方法联合应用的价值。
参考文献
[1]董巍.宫腔镜联合妇科超声在异常子宫出血及宫腔异常回声诊断中的应用价值[J].实用妇科内分泌电子杂志,2022,9(31):91-93.
[2]聂水珍.宫腔镜联合B超检查诊断异常子宫出血的临床探讨[J].实用妇科内分泌电子杂志,2021,8(28):101-103.
[3]胡小林,张桂菊.宫腔镜与经阴道超声检查在诊断异常子宫出血中的临床应用[J].现代医学与健康研究电子杂志,2023,7(6):104-106.
[4]黄慧.经阴道超声与宫腔镜检查在异常子宫出血诊断中应用分析[J].中国医疗器械信息,2021,27(16):114-115.
[5]纪永凤,高丹丹,刘爽等.阴道超声检查和宫腔镜在子宫异常出血诊断中的价值及表现特点[J].医学影像学杂志,2022,32(12):2200-2202.
[6]莫淑贤.宫腔镜联合米非司酮预防多病因慢性异常子宫出血复发的应用研究[J].海峡药学,2021,33(4):150-151.










