基于递进式健康教育的强化平衡训练应用于骨质疏松性椎体压缩性骨折患者的临床观察论文
2025-06-13 13:45:20 来源: 作者:xujingjing
摘要:目的:探讨基于递进式健康教育的强化平衡训练在骨质疏松椎体压缩性骨折患者中的应用效果。方法:选取2018年6月—2022年6月厦门大学附属中山医院接受治疗的86例骨质疏松椎体压缩性骨折患者作为研究对象。根据随机法分为对照组和观察组,每组各43例。对照组接受常规健康教育治疗,观察组接受基于递进式健康教育的强化平衡训练。比较两组健康信念、自我管理能力、平衡功能、再次跌倒及骨折率。结果:出院1个月后,两组骨质疏松症健康信念量表中7个维度的评分均高于干预前,且观察组高于对照组,差异有统计学意义(P<0.05)
【摘要】目的:探讨基于递进式健康教育的强化平衡训练在骨质疏松椎体压缩性骨折患者中的应用效果。方法:选取2018年6月—2022年6月厦门大学附属中山医院接受治疗的86例骨质疏松椎体压缩性骨折患者作为研究对象。根据随机法分为对照组和观察组,每组各43例。对照组接受常规健康教育治疗,观察组接受基于递进式健康教育的强化平衡训练。比较两组健康信念、自我管理能力、平衡功能、再次跌倒及骨折率。结果:出院1个月后,两组骨质疏松症健康信念量表中7个维度的评分均高于干预前,且观察组高于对照组,差异有统计学意义(P<0.05);出院1个月后,观察组自我管理能力量表中4个维度的评分均高于对照组,差异有统计学意义(P<0.05);干预1个月后,两组重心摆动轨迹长、外周面积均低于干预前,且观察组低于对照组,差异有统计学意义(P<0.05);干预1个月后,两组Berg平衡量表评分均高于干预前,且观察组高于对照组,差异有统计学意义(P<0.05);观察组术后1年的再次跌倒和再次骨折率均低于对照组,差异有统计学意义(P<0.05)。结论:基于递进式健康教育的强化平衡训练可帮助骨质疏松椎体压缩性骨折患者建立健康信念,提高自我管理能力,有利于其平衡功能的提升和再次跌倒和骨折率的降低。
【关键词】骨质疏松递进式健康教育强化平衡训练腰椎压缩性骨折
骨质疏松性椎体压缩骨折是最常见的脆性骨折之一,也是骨质疏松症最常见的并发症之一,在50岁以上人群中的患病率高达50%,会导致严重的身体限制,还可将继发性骨折的发生风险增加4倍以上,具有死亡率高的特点[1]。经皮椎体强化术是目前治疗骨质疏松性椎体压缩骨折的首选方法,相比保守治疗,其能迅速缓解疼痛,减少一系列并发症。但由于此类患者疾病知识及健康行为水平较低,导致术后骨折再发率较高[2],同时骨质疏松症患者往往存在平衡功能障碍,50%的患者会再次跌倒,导致再次骨折[3]。强化平衡训练可通过改善姿势控制和肌力,增加姿势稳定性、改善平衡能力、减少跌倒风险,但该训练能起到预期效果的前提是患者具有良好的自我管理能力。常规健康教育存在单一、内容空洞、缺乏连续性的缺点。而递进式健康教育可根据患者不同阶段,采用由浅至深、循环渐进的方式给予持续性健康宣教的健康教育,能帮助患者建立健康信念,有利于自我管理能力的提升[4]。因此,本研究将基于递进式健康教育的强化平衡训练应用于骨质疏松性椎体压缩性骨折中,观察其是否能有效改善患者的平衡能力,助患者建立良好的健康信念,以达到降低再次骨折发生率的目的。现报告如下。
1资料与方法
1.1一般资料
选取2018年6月—2022年6月厦门大学附属中山医院接受治疗的86例骨质疏松椎体压缩性骨折患者作为研究对象。将其按照随机法分为对照组和观察组,每组各43例。其中对照组男23例,女20例;年龄59~75岁,平均年龄(67.52±7.23)岁;骨密度T值2~4,平均骨密度T值(2.96±0.56);骨折节段数量为2个椎体20例,3个椎体23例;文化程度为小学及以下14例,中学22例,大专及以上7例。观察组男25例,女18例;年龄61~76岁,平均年龄(68.25±7.04)岁;骨密度T值2~4,平均为骨密度T值(2.98±0.54);骨折节段数量为2个椎体19例,3个椎体24例;文化程度为小学及以下17例,中学19例,大专及以上7例。两组一般资料结果比较,差异无统计学意义(P>0.05),有可比性。本研究通过医院伦理委员会审批,所有患者签署知情同意书。
纳入标准:(1)年龄>50岁,(2)确诊为骨质疏松椎体压缩性骨折,(3)接受经皮椎体强化术治疗,(4)能正常沟通交流,(5)无脊柱手术史,(6)不需要服用影响骨代谢的药物。排除标准:(1)合并恶性肿瘤,(2)合并其他椎体性骨折,(3)合并严重营养不良,(4)合并心脏等重要器官损伤,(5)长期卧床,(6)继发性骨质疏松,(7)合并严重精神障碍。
1.2方法
两组均于术后1周开始服用钙剂、维生素D等的药物治疗,并在下床活动时佩戴胸腰椎支具,在康复治疗师指导下进行步行训练,30 min/次,1次/d,6次/周,持续4周。
对照组在此基础上实施常规健康教育干预。于入院时发放骨质疏松健康宣传手册,集中进行骨质疏松致病原因、饮食、用药、骨质疏松压缩性骨折的相关手术知识等的知识宣教。出院时强调抗骨质疏松及健康行为的重要性。组建微信群,定期发送健康知识,通过微信、电话等方式进行随访。持续干预1个月,并随访1年。
观察组在此基础上实施基于递进式健康教育的强化平衡训练干预。(1)组建干预小组:干预小组由1名负责健康教育指导工作的手术医师、1名负责统筹工作安排组织培训的骨科护士长、5名负责健康教育干预实施及随访的骨科主管护师以及1名负责康复训练指导的康复治疗师组成。所有成员需要接受骨质疏松性椎体腰椎压缩性骨折相关的疾病知识培训,并在数据库搜集有关此类患者的最新研究进展,结合患者疾病特点及临床实践经验制定递进式健康教育的方案。(2)递进式健康教育:①院内健康教育。入院时与患者或家属面对面沟通交流,收集患者骨折部位、骨折原因等一般资料,并进行与骨质疏松、骨折相关的健康行为的评估,10~15 min。入院第1 d发放骨质疏松健康宣传手册,集中讲解骨质疏松患者正确的饮食、用药、康复训练方法。告知患者遵守健康行为的重要性,询问患者健康需求,组建微信群,10~15 min。入院第2 d结合宣教视频向患者介绍骨质疏松性椎体骨折及手术知识,并进行现场情景情景模拟演示,20~30 min。术前1 d与患者面对面交流,指导其正确的饮食、用药、功能锻炼等方法,10~15 min。术后1~2 d再次进行入院第2 d的干预。出院时与患者面对面交流易评估其健康行为,告知出院后的健康教育计划,叮嘱患者关注微信群动态,并嘱其定期复查,10~15 min。②院外健康教育。强化期,出院后进行为期1个月且每周1次持续50 min的视频直播健康知识宣教,宣教完成后进行10 min的集中答疑。第1周进行骨质疏松定义、原因、症状、危害等的基础知识引导;第2周创建骨质疏松与生活中的联系相关主题,指导患者饮食、用药、功能锻炼等;第3周引导患者进行用药管理、防治管理、自我监测等的自我管理;第4周电话随访了解患者的饮食、康复训练以及用药情况,了解患者存在的疑虑及担心,帮助其解决,并分析健康行为的影响因素。追踪期,出院后第3、6、9、12个月再次进行电话随访,做好随访记录,对于依从性不好、健康行为较差的患者可根据实际情况增加随访次数。(3)强化平衡训练:术后1周,由康复治疗师指导患者开始进行平衡训练。①平衡仪训练。使用平衡仪内置的站立位静动态平衡功能训练方案进行个性化康复训练,并逐渐增加训练难度,如从静态过渡到动态平衡、双腿站立过渡到单腿负重、双手支撑过渡到单手支撑或无支撑、睁眼到闭眼。②不同体位或支撑面的转换训练,如坐到站、原地旋转、站立下重心转移等。③不同方向、不同速度的行走训练,如顺时针和逆时针圆形行走、变速变向行走等。④逐渐增加跨越难度的跨越障碍物训练,如跨越由低至高的障碍物、上下楼梯。每项训练频次均为20 min/次,1次/d,6次/周,持续4周。
1.3观察指标及评价标准
(1)健康信念:在干预前及出院1个月后,使用骨质疏松症健康信念量表评估两组健康信念水平,该量表由运动障碍、健康动机、运动益处等7个维度组成,每个维度总分为6~30分,评分与健康信念水平呈正相关[5]。(2)自我管理能力:于出院1个月后,使用医院自制的自我管理能力量表对两组自我管理能力进行评估,该量表由饮食、用药、运动等4个维度组成,每个维度分值0~20分,分值与自我管理能力呈正相关。(3)平衡功能:在干预前及干预1个月后,使用Berg平衡量表对两组平衡功能进行评定,总分56分,分值与平衡功能呈正相关[6]。使用平衡仪测量两组重心摆动轨迹长及外周面积,数值越高,平衡功能越差。(4)术后随访1年,统计两组再次跌倒和再次骨折的发生情况。
1.4统计学处理
采用SPSS 21.0软件进行统计分析。计量资料以均数±标准差(x-±s)表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用字2检验。以P<0.05为差异有统计学意义。
2结果
2.1两组干预前后健康信念评分比较
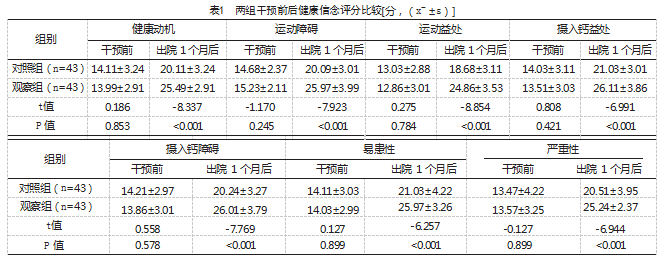
出院1个月后,两组骨质疏松症健康信念量表中7个维度的评分均高于干预前,且观察组高于对照组,差异有统计学意义(P<0.05),见表1。
2.2两组自我管理能力评分比较
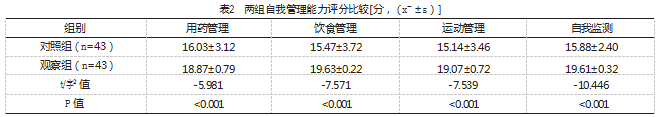
出院1个月后,观察组自我管理能力量表中4个维度的评分均高于对照组,差异有统计学意义(P<0.05),见表2。
2.3两组干预前后平衡功能比较
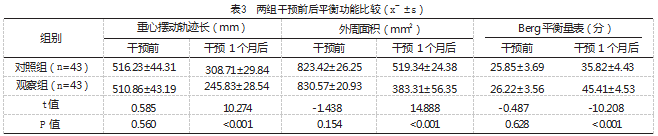
干预1个月后,两组重心摆动轨迹长、外周面积均小于干预前,且观察组小于对照组,差异有统计学意义(P<0.05);干预1个月后,两组Berg平衡量表评分均高于干预前,且观察组高于对照组,差异有统计学意义(P<0.05)。见表3。
2.4两组再次跌倒及再次骨折情况比较
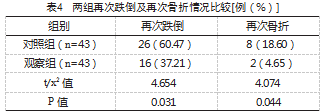
术后1年,观察组再次跌倒率和再次骨折率均低于对照组,差异有统计学意义(P<0.05),见表4。
3讨论
有研究[7]表明,术后接受抗骨松治疗患者的再骨折率比未实施者低40%。但骨质疏松性骨折患者常缺乏对疾病相关知识的正确认知,且老年患者认知能力下降,其饮食、运动、服药行为依从性普遍较低。本研究结果显示,出院1个月后,观察组骨质疏松症健康信念量表中7个维度的评分及自我管理能力量表中4个维度的评分均高于对照组,提示基于递进式健康教育的强化平衡训练有助于骨质疏松性椎体压缩骨折患者健康信念的建立,提高患者的自我管理能力。分析原因可能为,递进式健康教育针对骨质疏松压缩性骨折患者的特点,将健康教育内容的实施从入院到出院再到院外随访,每个阶段的宣教时间紧密相连,保证了健康教育的连续性,符合患者掌握知识的规律,同时宣教内容呈梯次展开,层层递进,围绕着正确饮食、运动、用药等管理的重要性及疾病防止等知识,可起到逐步强化患者自我管理能力重要性意识的作用,有利于患者对健康知识的掌握,也能逐渐唤醒患者的健康信念和态度[8]。有研究表明,健康信念水平越高越有助于调动患者参与疾病管理的积极性[9]。因而健康信念的建立有利于患者自我管理能力的提升。而强化平衡训练可使患者逐渐感知训练的有效性,体验随着平衡能力的提高所带来的优越性。
本体感觉是对肢体和身体位置的感知和意识,它依赖于来自肌肉、肌腱和关节中机械感受器的感觉输入的复杂相互作用,若在肌肉骨骼和神经肌肉状况中观察到本体感受缺陷,则会导致平衡功能障碍和跌倒风险增加[10]。而骨密度降低会导致骨骼系统的结构变化,破坏脊柱的排列,影响本体感受反馈回路,因此,具有低骨密度的个体骨质疏松患者可能体验到准确感知其下肢和躯干方向的能力降低,潜在地损害了他们的本体感受敏锐度[11]。在本研究中,干预1个月后,观察组重心摆动轨迹长、外周面积均少于对照组,Berg平衡量表评分均高于对照组,提示患者的平衡能力得到了提高。分析原因可能为,强化平衡训练中的平衡仪动静态平衡训练,可激活患者下肢各关节中的本体感受器,有助于本体感觉的改善[12]。同时因平衡仪训练时需要赤脚踩于平衡板上,可起到刺激踝关节足底皮肤的作用,还可增加足底支持面,促进神经信号传入,因而可促进平衡能力的提升[13]。李勇等[14]也表明在不同的体位下进行重心的转移,能更好地激活深层腰腹部核心肌群及本体感觉。同时递进式健康教育可帮助患者建立健康信念,感知运动的益处与运动障碍所带来的劣处,从而可提升患者运动管理能力,进而可遵医嘱进行强化平衡训练。
流行病学数据显示,47.1%的再发骨折发生在术后半年内,恢复时间明显长于初次骨折患者。本研究中,观察组术后1年的再次跌倒和再次骨折率均低于对照组。跌倒高风险可增加骨质疏松性骨折患者再发骨折的发生率。因此,基于递进式健康教育的强化平衡训练可通过增强患者的动态和静态平衡,使患者可以更好地控制自己的姿势,增强上下肢的协调运动,提高机动性、行走能力和稳定性,从而有利于跌倒的预防,降低再次骨折的发生率。
综上所述,基于递进式健康教育的强化平衡训练可提升骨质疏松性椎体压缩性骨折患者建的自我管理能力和平衡能力,有利于再次跌倒及再次骨折发生率的降低。本研究存在局限性,表现在纳入样本量较少。
[1]MAO W,DONG F,HUANG G,et al.Risk factors for secondary fractures to percutaneous vertebroplasty for osteoporotic vertebral compression fractures:asystematic review[J].J Orthop Surg Res,2021,16(1):644.
[2]廖爱群,肖露微,冷娟娟,等.骨质疏松性椎体压缩性骨折患者疾病知识和健康行为的现状及其相关性研究[J].中国社区医师,2023,39(1):133-135.
[3]姜效韦,王明宇,韩良,等.强化平衡训练在骨质疏松椎体压缩性骨折患者术后康复中的应用[J].山东医药,2023,63(24):56-59.
[4]刘方,暴晨,范蕴非.加速康复外科理念结合递进性健康教育对老年髋部骨折术后康复的效果观察[J].老年医学与保健,2021,27(4):830-833.
[5]李淑芬,林静,郑海华,等.基于遗忘曲线规律的健康教育对老年骨质疏松症患者健康信念及健康行为的影响[J].中国医药导报,2021,18(21):157-160.
[6]陈少华,赖培茜,林定坤,等.林氏健体八段功对骨质疏松患者平衡功能及生存质量的影响[J].实用医学杂志,2021,37(3):400-404,409.
[7]王春菊,张丽丽,王千一.全病程追踪化管理模式在骨质疏松性椎体压缩骨折患者中的应用[J].齐鲁护理杂志,2021,27(12):33-35.
[8]唐冰尔,张琳,李洁.递进式健康教育对骨质疏松性腰椎压缩性骨折行椎体成形术患者骨质疏松知信行的影响[J].临床与病理杂志,2023,43(5):1026-1032.
[9]崔轶凡.基于健康信念的护理干预在经皮椎体成形术治疗骨质疏松性椎体压缩性骨折患者中应用[J].护理实践与研究,2022,19(10):1506-1511.
[10]彭春政,李红琴.多模态功能训练对女大学生功能性踝关节不稳患者下肢肌力、本体感觉和动态平衡能力的影响[J].山东体育学院学报,2020,36(1):66-72.
[11]AHMAD I,REDDY R S,ALQHTANI R S,et al.Exploring the nexus of lower extremity proprioception and postural stability in older adults with osteoporosis:a cross-sectional investigation[J].Front Public Health,2023,11:1287223.
[12]郑广昊,李海晴,王颖鹏,等.本体感觉训练治疗膝骨性关节炎的疗效观察[J].中国康复,2023,38(1):26-29.
[13]何孝崇,刘彬,顾春燕,等.运动想象疗法联合平衡功能训练对缺血性脑卒中患者日常活动能力、平衡能力、步行功能的影响[J].实用心脑肺血管病杂志,2019,27(6):104-107.
[14]李勇,倪少波,林烨波,等.强化平衡训练对脑卒中患者日常生活能力的影响[J].心脑血管病防治,2023,23(2):49-50,58.










