骨质疏松性椎体压缩骨折患者经皮椎体后凸成形术后椎体再骨折危险因素的Meta分析论文
2025-06-13 11:14:34 来源: 作者:xujingjing
摘要:目的:系统评价骨质疏松性椎体压缩骨折(OVCF)患者行经皮椎体后凸成形术(PKP)后椎体再骨折的危险因素。方法:计算机检索PubMed、the Cochrane Library、Web of Science、Embase、CINAHL、中国知网、维普、万方数据库和中国生物医学文献数据库,检索时限为建库至2023年8月,采用RevMan 5.3软件进行Meta分析。结果:共纳入30篇文献,Meta分析结果显示,高龄、骨密度低、术后未接受抗骨质疏松治疗及长期应用糖皮质激素、骨折史、骨折椎体位于胸腰椎交界处、骨
【摘要】目的:系统评价骨质疏松性椎体压缩骨折(OVCF)患者行经皮椎体后凸成形术(PKP)后椎体再骨折的危险因素。方法:计算机检索PubMed、the Cochrane Library、Web of Science、Embase、CINAHL、中国知网、维普、万方数据库和中国生物医学文献数据库,检索时限为建库至2023年8月,采用RevMan 5.3软件进行Meta分析。结果:共纳入30篇文献,Meta分析结果显示,高龄、骨密度低、术后未接受抗骨质疏松治疗及长期应用糖皮质激素、骨折史、骨折椎体位于胸腰椎交界处、骨折椎体高度过度恢复、骨折椎体多、手术椎体多、强化椎体多、骨水泥未同时与上下终板接触及注入量过多、呈团状分布和发生渗漏是OVCF患者PKP后椎体再骨折的危险因素。结论:OVCF患者行PKP后椎体再骨折的危险因素较多,主要与患者个体及手术因素有关。医护人员应基于患者各项情况的评估结果实施针对性、个体化治疗与术后护理,以预防椎体再次骨折。
【关键词】骨质疏松椎体压缩性骨折经皮椎体后凸成形术再发骨折危险因素Meta分析
骨质疏松性椎体压缩骨折(OVCF)是指因骨质疏松导致脊椎内骨矿物质钙逐渐丢失,造成骨密度降低与骨强度减弱,易在无明显外力或轻微外力作用下发生的单节段或多节段椎体压缩性骨折[1]。OVCF是骨质疏松最常见的并发症,研究[2]显示,全球每年约140万人发生OVCF。OVCF不仅导致患者长期疼痛,影响日常活动,还对其心理健康、身体功能和生活质量有不利影响。经皮椎体后凸成形术(PKP)是基于经皮椎体成形术(PVP)的改良微创手术方式,具有手术时间短、缓解疼痛迅速、创伤小、安全性高等优势,是目前临床治疗OVCF的主要方式,但术后椎体再骨折的情况较常见。目前,已有研究对OVCF患者PKP术后椎体再骨折的危险因素进行了探究,但各研究间结论不一致,仍存在争议。基于此,本研究通过Meta分析旨在明确OVCF患者PKP术后椎体再骨折的危险因素,为临床早期识别和预防提供循证依据,现报告如下。
1资料与方法
1.1一般资料
本研究已在国际前瞻性系统评价注册系统(PROSPERO)获得注册号(CRD42023455828)。(1)纳入标准:①OVCF经PKP术后椎体再骨折,②OVCF经PKP术后椎体再骨折的危险因素或预测因素,③研究类型为队列研究或病例对照研究,④危险因素或预测因素提供相应OR值及95%CI。(2)排除标准:①非中英文文献,②无法获取全文,③重复发表,④数据不完整或无法提取有效数据,⑤文献质量评价低。
1.2方法
采用主题词结合自由词的方式检索PubMed、the Cochrane Library、Web of Science、Embase、CINAHL、中国知网、维普、万方数据库和中国生物医学文献数据库,检索时限为建库至2023年8月。中文检索词包括“骨质疏松性椎体压缩骨折、椎体骨质疏松性压缩骨折、骨质疏松性椎体骨折、老年骨质疏松性椎体压缩骨折、骨质疏松性脊柱压缩性骨折、再骨折、新发椎体骨折、椎体再次骨折、危险因素、影响因素、预测因素”;英文检索词包括“osteoporotic vertebral compression fracture、thoracolumbarosteoporotic vertebral compression fractures、compression fractures、osteoporotic fractures、refracture、new fractures、new vertebral fractures、risk factors、influencing factors、predictive factors”。由2名研究人员采用NoteExpress软件独立进行文献筛选与资料提取,使用统一的资料收集表提取数据,内容包括第一作者、发表年份、国家、研究类型、总样本量、危险因素等,存有争议处咨询第3名研究人员。
1.3评价标准
文献质量评价由2名研究者独立进行,采用纽卡斯尔-渥太华量表(NOS)进行文献质量评价[3],NOS总分为9分,0~3分为低质量,4~6分为中等质量,7~9分为高质量。
1.4统计学处理
数据分析采用RevMan 5.3软件。采用OR值及其95%CI合并统计量,采用χ2检验和I2值判断研究异质性,根据异质性检验结果选取效应模型,若P>0.1,I2<50%,选择固定效应模型,反之则选择随机效应模型。若危险因素纳入研究数量≥10篇,绘制漏斗图评估发表偏倚。以P<0.05为差异有统计学意义。
2结果
2.1文献检索结果
共检索文献1 836篇,去除重复文献后剩余1 356篇,经筛选最终纳入文献30篇[4-33]。
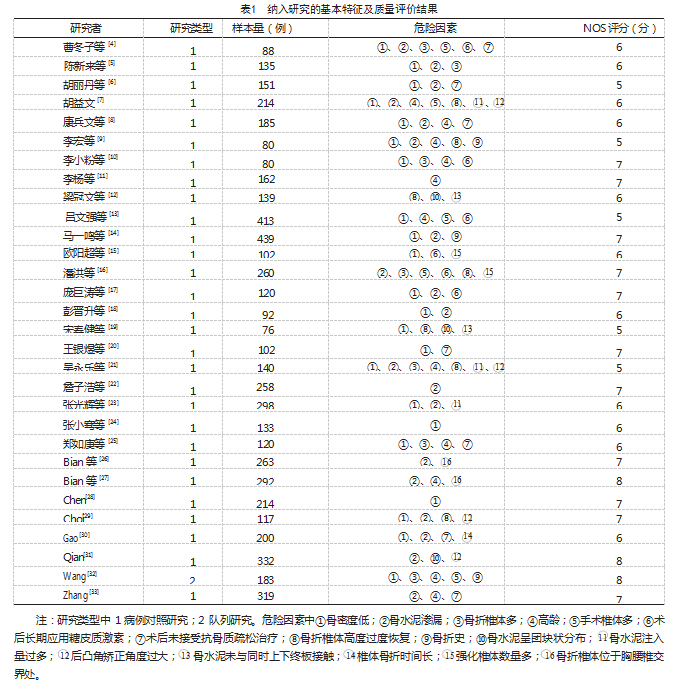
2.2纳入研究的基本特征及质量评价结果
纳入研究的发表时间为2013—2023年,累计样本量5 707例。见表1。
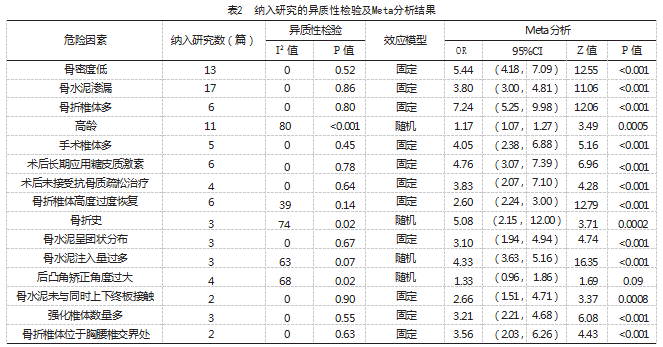
2.3纳入研究的异质性检验及Meta分析结果
对15项危险因素进行分析,结果显示,后凸角矫正角度过大,差异无统计学意义(P>0.05),其他危险因素比较,差异有统计学意义(P<0.05),见表2。
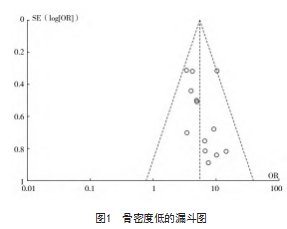
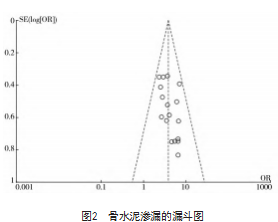
2.4发表偏倚
绘制骨密度低、骨水泥渗漏和高龄3项危险因素的漏斗图以分析潜在发表偏倚。结果显示,骨水泥渗漏的漏斗图两侧大致对称,发表偏倚可能性较小,而骨密度低和高龄的漏斗图内散点不对称,可能存在发表偏倚,见图1~3。
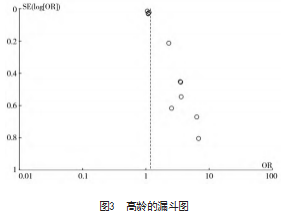
3讨论
高龄OVCF患者在PVP后椎体再骨折率较高,可能是由于年龄增大、人体内成骨减少、破骨增加、骨钙沉积减少、骨质进行性丢失,易发生再骨折[13]。骨密度与椎体再骨折发生风险呈负相关,骨密度越低,再骨折发生风险越高。若将OVCF患者骨密度提高1%,骨折风险则降低3%。骨质疏松是OVCF的根本原因,抗骨质疏松治疗是预防椎体再骨折的关键措施,接受抗骨质疏松治疗患者椎体再骨折概率明显低于未进行抗骨质疏松治疗的患者[34]。可见,应重视OVCF患者术后的骨密度监测及抗骨质疏松治疗。术后长期应用糖皮质激素是PKP术后椎体再骨折的重要危险因素。长期使用糖皮质激素会抑制骨细胞生成及钙磷吸收,加重骨质疏松,增加再骨折发生风险。因此,对PKP术后需使用糖皮质激素的患者应注意使用剂量,并进行个性化抗骨质疏松治疗,有利于降低椎体再骨折发生风险。
李宏等[9]研究显示,骨折病史是PKP术后椎体再骨折的独立危险因素,这与本研究结果一致。既往骨折患者极有可能已存在骨质疏松,OVCF发生后,活动限制将进一步减弱患者骨质强度,增加椎体再骨折发生风险。因此,对有骨折病史的OVCF患者,术后应重点筛查骨质疏松情况,并给予相应治疗。初始骨折椎体数量与椎体再骨折风险呈正相关,骨折椎体越多,提示骨量丢失越多、骨质疏松程度越严重,椎体再骨折发生风险也越高[4]。对于多椎体骨折患者,在积极治疗椎体骨折的同时,应利用硬性支具加强对脊椎的支撑和保护,预防再次骨折。OVCF发生在胸腰椎交界处也是椎体再骨折的危险因素之一,原因可能在于胸腰交界段骨折椎体承受压力更大且集中,容易发生再次骨折。
本研究结果显示,骨折椎体高度过度恢复者再骨折风险为高度适度恢复的2.6倍。过度恢复骨折椎体高度会使周围软组织受压加剧,骨折椎体负荷加重及稳定性降低,易诱发再骨折[12]。手术椎体或强化椎体多的OVCF患者椎体再骨折发生风险高,可能是因为骨水泥强化椎体越多,越不利于脊柱受力平衡,进而增加椎体再骨折概率[16]。因此,术中应选取合适术椎数量,以避免过度恢复骨折椎体高度。骨水泥呈团状分布、未与上下终板同时接触、注入量过多以及发生渗漏均会增加椎体再骨折发生风险。研究[35]显示,PKP术中置入的球囊会被挤压,并破坏骨小梁的连续性和完整性,且扩张的球囊会挤压松质骨,使其形成致密骨壁,阻碍骨水泥充分弥散,使骨水泥呈现团块分布且无法同时接触上下终板,造成骨折椎体强化不足,易导致椎体再骨折。因此,术中应注重骨水泥注射的靶向性和分布状况,使其在椎体内充分弥散并最大程度接触终板。术中骨水泥注入量过多会导致骨水泥渗漏,使得椎间盘压力增大,且缓冲作用被削弱,从而邻近椎体应力升高,邻椎再骨折可能性增加。因此,术前应根据OVCF患者影像学资料制定个体化治疗方案,术中严格控制骨水泥注入量,以防术后发生骨水泥渗漏和椎体再骨折。
综上所述,OVCF患者PKP术后椎体再骨折的危险因素众多,医护人员应加强筛查与识别并实施针对性干预。本研究也有一定局限性,仅检索了中英文和公开发表的文献,纳入文献的全面性受限;各项研究的人群和方法学有一定差异,具有不同程度异质性,因此可能存在潜在发表偏倚;部分危险因素纳入研究数量较少,需对Meta分析结果进行进一步验证。
[1]MUSBAHI O,ALI A M,HASSANY H,et al.Vertebral compression fractures[J].Br J Hosp Med(Lond),2018,79(1):36-40.
[2]JI C,RONG Y,WANG J,et al.Risk factors for refracture following primary osteoporotic vertebral compression fractures[J].Pain Physician,2021,24(3)E335-E340.
[3]STANG A.Critical evaluation of the Newcastle-Ottawa scale for the assessment of the quality of nonrandomized studies in meta-analyses[J].Eur J Epidemiol,2010,25(9):603-605.
[4]曹冬子,许正伟,王存良,等.老年骨质疏松性椎体压缩骨折经皮椎体后凸成形术后新发骨折的危险因素分析[J].空军医学杂志,2018,34(1):41-44.
[5]陈新来,于志勇,黄春选,等.球囊扩张椎体后凸成形术后继发相邻节段椎体骨折的危险因素分析[J].中国骨与关节损伤杂志,2016,31(1):37-39.
[6]胡丽丹,胡敏,周鹃,等.PKP术后邻近椎体骨折的相关因素分析[J].中国骨与关节损伤杂志,2020,35(1):54-56.
[7]胡益文.骨质疏松患者胸腰椎压缩性骨折PKP术后再发骨折的风险因素分析[J].生物骨科材料与临床研究,2017,14(5):52-55.
[8]康兵文,肖波,赵明,等.单节段胸腰段骨质疏松性椎体压缩骨折患者PKP术后临近椎体骨折的危险因素分析[J].颈腰痛杂志,2019,40(2):242-243.
[9]李宏,周晓吉,李新,等.骨质疏松性椎体压缩骨折行PKP术后再骨折的影响因素[J].颈腰痛杂志,2022,43(3):352-354,357.
[10]李小粉,付丽英.经皮椎体后凸成形术治疗骨质疏松性压缩性骨折的效果及再骨折发生的影响因素[J].临床医学,2023,43(3):30-33.
[11]李杨,杜怡斌,刘艺明,等.椎体后凸成形注射自固化磷酸钙骨水泥后高龄及应力改变为再发骨折的危险因素[J].中国组织工程研究,2022,26(28):4507-4513.
[12]梁冠文,高博,康银辉,等.单节段骨质疏松性椎体压缩骨折患者PKP术后再塌陷的危险因素[J].海南医学,2023,34(8):1106-1109.
[13]吕文强,张瑞,何其濂.经皮椎体后凸成形术治疗骨质疏松性压缩性骨折的效果及再骨折的影响因素[J].海南医学,2022,33(15):1950-1953.
[14]马一鸣,王子豪,蔡大钊,等.椎体后凸成形治疗骨质疏松性椎体压缩骨折后新发骨折危险因素预测模型的建立[J].中国组织工程研究,2023,27(23):3700-3706.
[15]欧阳超,陈志明,马华松,等.椎体后凸成形术治疗骨质疏松椎体压缩骨折术后非手术椎体新发骨折的相关因素分析[J].中国脊柱脊髓杂志,2013,23(3):222-227.
[16]潘洪,陈宏,林宗阳,等.骨质疏松性椎体骨折术后血钙、骨代谢状态变化及再骨折风险分析[J].中华内分泌外科杂志,2022,16(1):108-112.
[17]庞巨涛,张新虎,孙建华,等.经皮球囊扩张椎体后凸成形后椎体再骨折的危险:回顾性多因素分析[J].中国组织工程研究,2019,23(8):1182-1187.
[18]彭晋升,邹德威,周建伟,等.经皮椎体后凸成形术后相邻与远节段椎体再骨折危险因素分析[J].颈腰痛杂志,2014,35(6):414-418.
[19]宋春健,周荣,李东.PKP椎体强化治疗骨质疏松性胸腰椎压缩骨折后椎体再塌陷的相关因素分析[J].系统医学,2021,6(22):153-156.
[20]王银煜,尹航,倪金波,等.椎体骨质量分数联合骨密度在预测PKP术后邻近椎体再骨折的临床分析[J].浙江临床医学,2023,25(3):407-410.
[21]吴永乐,陈善堂,张育专,等.老年骨质疏松患者胸腰椎压缩性骨折PKP术后再发骨折的危险因素分析[J].医学理论与实践,2019,32(20):3293-3295.
[22]詹子浩,李然,傅栋铭,等.单节段胸腰椎骨质疏松性骨折经皮椎体后凸成形术后其他椎体新发骨折的影响因素分析[J].中国脊柱脊髓杂志,2022,32(12):1095-1101.
[23]张光辉,史少静.骨质疏松患者经皮球囊扩张椎体后凸成形术后邻近椎体再骨折的风险因素分析[J].国际医药卫生导报,2019,25(1):113-116.
[24]张小骞,吴天顺,邱奕雁,等.经皮椎体后凸成形术治疗骨质疏松性椎体压缩骨折后非手术椎体骨折的原因分析[J].骨科,2017,8(3):184-189.
[25]郑如庚,邸玉娜,薛宏伟,等.PKP术后再发骨折的危险因素[J].颈腰痛杂志,2022,43(1):87-89.
[26]BIAN F C,BIAN G Y,AN Y S,et al.Establishment and validation of a nomogram for the risk of new vertebral compression fractures after percutaneous vertebroplasty in patients with osteoporotic vertebral compression fractures:a retrospective study[J].Geriatr Orthop Surg Rehabil,2022,13:21514593221098620.
[27]BIAN F C,BIAN G Y,ZHAO L,et al.Risk factors for recollapse of new vertebral compression fractures after percutaneous kyphoplastyin geriatric patients:establishment of a nomogram[J].BMC Musculoskelet Disord,2022,23(1):458.
[28]CHEN Q,LEI C,ZHAO T,et al.Relationship between sarcopenia/paravertebral muscles and the incidence of vertebral refractures following percutaneous kyphoplasty:a retrospective study[J].BMC Musculoskelet Disord,2022,23(1):879.
[29]CHOI S S,KIM H,CHOUNG Y J,et al.Risk factors for new vertebral compression fracture after kyphoplasty and efficacy of osteoporosis treatment:a STROBE-compliant retrospective study[J].Medicine(Baltimore),2022,101(49):e32018.
[30]GAO W X,CHEN Y A,WANG X Y,et al.Establishment and verification of a predictive nomogram for new vertebral compression fracture occurring after bone cement injection in middle-aged and elderly patients with vertebral compression fracture[J].OrthopSurg,2023,15(4):961-972.
[31]QIAN Y D,HU X,LI C,et al.Development of a nomogram model for prediction of new adjacent vertebral compression fractures after vertebroplasty[J].BMC Surg,2023,23(1):197.
[32]WANG R J,XU Y Y,MA X L.Risk factors and strategies for recovery quality,postoperative pain,and recurrent fractures between percutaneous kyphoplasty and percutaneous vertebroplastyin elderly patients with thoracolumbar compression fractures:a retrospective comparative cohort study[J].Ann Transl Med,2023,11(2):122.
[33]ZHANG A Q,LIN Y C,KONG M X,et al.A nomogram for predicting the risk of new vertebral compression fracture after percutaneous kyphoplasty[J].Eur J Med Res,2023,28(1):280.
[34]贺园,张小卫,李新友,等.急性症状性胸腰椎骨质疏松性压缩骨折椎体强化术后伤椎再骨折的危险因素分析[J].中华创伤杂志,2022,38(6):538-544.
[35]林铖,陈唐亦衡,刘义杰,等.骨质疏松性椎体压缩骨折行经皮椎体后凸成形术后骨水泥渗漏和伤椎再塌陷的危险因素分析[J].中华创伤杂志,2022(6):531-537.










