维持性血液透析患者不同血管通路临床并发症研究论文
2025-04-30 15:38:48 来源: 作者:xuling
摘要:动静脉内瘘和半永久颈内静脉置管在治疗维持性血液透析患者时各具优势和不足。在临床实践中,应根据患者个体情况和风险因素选择合适的血管通路,以优化透析治疗效果和提升患者生活质量。
摘要:目的探讨维持性血液透析患者使用不同血管通路时的临床并发症情况。方法选取2021年7月—2022年7月本院收治的40例维持性血液透析患者纳入研究,采用分组对比的方法分成实验组(20例)和对照组(20例)。实验组选择动静脉内瘘治疗,对照组选择半永久颈内静脉置管治疗,对比两组并发症发生情况以及治疗前后的生活质量。结果实验组发生动脉瘤及假性动脉瘤、丧失内瘘功能的概率较对照组更高(P<0.05),而对照组发生血栓、导管引血困难的概率较实验组更高(P<0.05),两组发生感染、血流量不足的概率差异无统计学意义(P>0.05)。治疗前,两组的生活质量差异无统计学意义(P>0.05);治疗后,虽然两组的生活质量有了明显的提升,但组间差异无统计学意义(P>0.05)。结论动静脉内瘘和半永久颈内静脉置管在治疗维持性血液透析患者时各具优势和不足。在临床实践中,应根据患者个体情况和风险因素选择合适的血管通路,以优化透析治疗效果和提升患者生活质量。
关键词:维持性血液透析;动静脉内瘘;半永久颈内静脉置管
0引言
慢性肾脏疾病是一种在全球范围内广泛存在的疾病,患者病情会不断恶化,从而导致丧失肾功能[1]。维持性血液透析作为一种常见的肾替代治疗方法,已经成为晚期慢性肾脏疾病患者的主要选择之一。然而,血液透析治疗需要建立合适的血管通路,以便将患者的血液有效地引流至透析设备,完成废物清除和体液平衡的调节[2]。目前,在维持性血液透析中常用的血管通路包括动静脉内瘘和半永久颈内静脉置管等。这些血管通路已经得到广泛应用,不同通路在临床实践中可能存在不同的并发症风险和透析效果[3]。动静脉内瘘在透析患者中被认为是一种理想的血管通路,具有较低的感染风险和较好的长期耐受性。然而,动静脉内瘘的建立需要一定的时间,而且并非所有患者都适用。相比之下,半永久颈内静脉置管操作相对简便,但可能伴随着较高的感染和血栓形成风险[4]。鉴于不同血管通路可能带来的不同影响,本研究旨在比较动静脉内瘘和半永久颈内静脉置管在维持性血液透析患者中的并发症情况,现报告如下。
1资料与方法
1.1一般资料
选取2021年7月—2022年7月本院收治的40例维持性血液透析患者,采用分组对比的方法分成实验组(n=20)和对照组(n=20)。比较两组患者一般资料,差异无统计学意义(P>0.05),具有可比性。见表1。

纳入标准:①患者具有稳定的心血管和肺功能,无明显出血倾向;②患者或其家属已充分理解并同意参与研究;③患者在研究前3个月内未使用过大剂量的抗凝药物或抗血小板药物。排除标准:①合并活动性感染,或近期内有过严重感染史者;②有已知的对肝素或抗凝治疗过敏史者;③存在严重的静脉疾病者,如静脉狭窄或深静脉血栓形成。
本研究获得了本院医学伦理委员会的批准。
1.2方法
(1)实验组实施动静脉内瘘,具体操作如下:①患者采取仰卧位,进行局部麻醉,手术部位一般选择在手臂的桡动脉和尺动脉之间;②皮肤消毒后,对动脉和静脉进行穿刺,并通过穿刺动静脉,将动脉和静脉连接起来,创建一个内瘘,通常动脉与静脉连接后,会产生血流高速现象,有助于内瘘的形成;③手术完成后,缝合伤口。血液透析过程中,血流量应保持在200~250mL/min,并将透析液流速控制在500mL/min。第一次透析时间控制在3h,后续透析可保持在4h,每周最少透析1次,最多3次。结束透析后需要按压穿刺点进行止血。
(2)对照组实施半永久颈内静脉置管,具体操作如下:①取仰卧位,颈部稍微后仰;②对颈部进行局部麻醉,然后在锁骨下或颈部的其他位置切开皮肤,以暴露颈内静脉;③插入一根细长的导管(称为置管)进入颈内静脉,导管尖端置于心脏附近,将导管的一端连接到透析设备,另一端则伸出体外。血流量同样应保持在200~250mL/min,并将透析液流速控制在500mL/min。第一次透析时间控制在3h,后续透析可保持在4h,每周最少透析1次,最多3次。治疗结束后,进行封管操作,记录封管的时间、肝素剂量、操作步骤等信息,以便后续监测和管理。
1.3观察指标
(1)对比两组的并发症发生情况,包括动脉瘤及假性动脉瘤、丧失内瘘功能、血栓、导管引血困难、血流量不足、感染。
(2)对比两组治疗前后的生活质量,包括生理健康、心理健康和社会功能三个维度,每个维度分数上限为100分,分数越高,说明生活质量越高。
1.4统计学处理
用SPSS 24.00统计学软件分析处理数据,计量资料以(x—±s)表示,用t检验;计数资料用[n(%)]表示,用χ2检验,以P<0.05为差异具有统计学意义[5]。
2结果
2.1两组的并发症发生情况比较
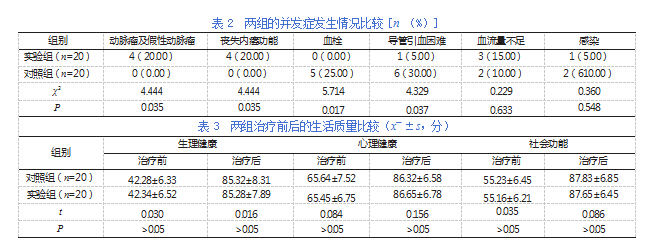
实验组发生动脉瘤及假性动脉瘤、丧失内瘘功能的概率较对照组更高,组间差异有统计学意义(P<0.05);对照组发生血栓、导管引血困难的概率较实验组更高,组间差异有统计学意义(P<0.05);两组发生感染、血流量不足的比较差异无统计学意义(P>0.05)。见表2。
2.2两组治疗前后的生活质量比较
治疗前,两组的生活质量差异无统计学意义(P>0.05);治疗后,虽然两组的生活质量有了明显提升,但组间差异无统计学意义(P>0.05)。见表3。
3结论
慢性肾脏疾病的危害不仅体现在生理损害方面,还涉及对患者生存质量的严重影响。慢性肾脏疾病在晚期阶段可能会演变为尿毒症,导致体内废物积累、电解质紊乱等严重症状[6]。在这个阶段,适时的肾脏替代治疗变得尤为重要。维持性血液透析是常见的肾脏替代治疗方法之一,可有效清除体内积聚的废物和过多的液体,从而缓解尿毒症患者的症状,提高其生活质量。血液透析通过机器将患者的血液引出体外,经过滤、透析等处理后再输回体内,排除了体内的废物。然而,血液透析需要选择适当的血管通路,以确保治疗的有效性和持续性。静脉通路作为血液透析的常见血管通路之一,在不同患者中具有不同的优势和局限性。动静脉内瘘通路被认为是一种理想的血管通路,它的机制在于通过连接动脉和静脉,创造一个高速血流的通道以形成内瘘,这种通路具有较低的感染风险和较好的长期耐受性,对于注射抗凝剂的依赖较少。然而,这种通路建立需要一定时间,而且不适合所有患者[7]。相比之下,半永久颈内静脉置管是一种相对简便的静脉通路,通过将导管插入颈内静脉快速建立通路,但由于导管与血液接触较长,容易引发感染和导管引血困难的问题。此外,该通路需要定期更换,且可能对患者造成一定的不适[8]。
本研究针对维持性血液透析患者进行了动静脉内瘘和半永久颈内静脉置管两种静脉通路的对比研究。研究结果显示,实验组发生动脉瘤及假性动脉瘤、丧失内瘘功能的概率较对照组更高(P<0.05),而对照组发生血栓、导管引血困难的概率较实验组高(P<0.05),两组发生感染、血流量不足的比较差异无统计学意义(P>0.05)。治疗前,两组的生活质量比较差异无统计学意义(P>0.05);经过治疗后,虽然两组的生活质量有了明显提升,但组间差异无统计学意义(P>0.05)。因此,在选择血管通路时,需要根据患者的疾病特点、个体情况以及潜在风险因素进行综合考虑。
综上所述,动静脉内瘘和半永久颈内静脉置管作为维持性血液透析的血管通路,具有各自的优势和限制。在临床实践中,医疗团队需要根据患者的特定情况,权衡不同通路的风险和利益以选择最适合的血管通路,从而提高患者的治疗效果和生活质量。
参考文献
[1]王瑞鑫,程全伟,李翠翠,等.维持性血液透析患者不同血管通路临床常见并发症分析[J].医学食疗与健康,2020,18(5):70,73.
[2]杨玉如,胡大勇.维持性血液透析患者中使用不同血管通路对常见并发症的影响[J].保健文汇,2020(8):261-262.
[3]赵晔,王秀颖,张浩东.不同血管通路血液透析患者透析充分性及并发症的比较[J].内蒙古医科大学学报,2022,44(6):594-597.
[4]苏家林,兰汉江,覃炎炎,等.泵控血流量对维持性血液透析患者心脏负荷和血管通路狭窄情况的影响[J].中华生物医学工程杂志,2022,28(3):294-299.
[5]屈斌,张倩,高弼虎.维持性血液透析患者不同血管通路类型的临床特征及全因死亡差异比较[J].中国血液净化,2021,20(6):367-372.
[6]邹玲芝,黄胜.不同血管通路对维持性血液透析尿毒症患者Hcy、PTH及β2-MG水平的影响[J].养生大世界,2021(10):72-73.
[7]刘小勇,高新英,王玉英.不同血管通路在维持性血液透析患者中的应用价值及预后分析[J].世界最新医学信息文摘,2021,21(81):91-92.
[8]蒋利,王永春.不同血管通路对维持性血液透析尿毒症患者的影响[J].实用临床医药杂志,2020,24(18):81-84.










