高血压脑出血患者术后发生脑积水的影响因素分析及干预对策论文
2025-03-21 16:54:12 来源: 作者:xuling
摘要:高血压病程、术前GCS、mGS、合并颅内感染、肠内营养延迟及血肿破入脑室是HICH患者术后发生HCP的独立影响因素,应针对相关影响因素早期识别和管理高风险患者,采取针对性干预措施,以减少HCP发生。
【摘要】目的:分析高血压脑出血(HICH)患者术后发生脑积水(HCP)的影响因素,并探讨相应的干预对策。方法:回顾性分析2021年6月—2023年12月于三明市第一医院进行血肿清除手术治疗的172例HICH患者的临床资料,根据术后有无发生HCP划分为HCP组和非HCP组。采用单因素分析与logistic回归分析影响HICH患者术后发生HCP的独立影响因素,受试者工作特征曲线(ROC)分析相关独立影响因素的最佳截断值。结果:172例HICH患者中,42例(24.4%)术后出现HCP。两组高血压病程、血肿体积、血肿破入脑室、术前格拉斯哥昏迷评分(GCS)、修正型Graeb评分(mGS)、肠内营养时机及合并颅内感染情况比较,差异有统计学意义(P<0.05)。logistic回归分析结果显示,高血压病程、血肿破入脑室、术前GCS、术前mGS、肠内营养时机及合并颅内感染均为HICH患者发生HCP的独立影响因素(P<0.05)。ROC分析结果显示,高血压病程、术前GCS和mGS的截断值分别为6.5年、8.5分和7.5分。结论:高血压病程、术前GCS、mGS、合并颅内感染、肠内营养延迟及血肿破入脑室是HICH患者术后发生HCP的独立影响因素,应针对相关影响因素早期识别和管理高风险患者,采取针对性干预措施,以减少HCP发生。
【关键词】高血压脑出血,脑积水,影响因素,干预对策
高血压脑出血(HICH)是由于高血压引起的脑血管壁弹性差和颅内动脉脆性增加导致的脑出血,是致死率和致残率极高的脑血管疾病之一[1]。据报道,随着高血压的年轻化趋势,HICH居高的致残率和病死率已对个体健康和社会经济均构成重大负担[2]。脑积水(HCP)是HICH常见的严重并发症,可导致认知功能缺陷和神经功能损害,是直接影响脑出血患者病死率的原因之一[3]。外科血肿清除术是处理脑出血的重要方法,通过移除血肿可减轻对脑组织的压迫,恢复脑部的功能。然而,近年来的研究表明,术后恢复过程中,HCP风险依然较高,严重影响患者预后[4]。因此,早期识别和干预HICH患者术后可能发生HCP的危险因素对改善预后具有重要意义。本研究旨在分析HICH患者术后发生HCP的危险因素,并探讨有效的干预对策,期望能为临床提供有针对性的预防和治疗方案,从而减少HICH患者术后发生HCP的风险,现报告如下。
1资料与方法
1.1一般资料
回顾性分析2021年6月—2023年12月于三明市第一医院进行血肿清除手术治疗的172例HICH患者的临床资料。(1)纳入标准:①病史、症状及影像学检查结果符合HICH的诊断标准[5];②发病48 h内行血肿清除术治疗;③首次发病;④临床资料完整。(2)排除标准:①合并脑外伤;②术前合并HCP;③既往有颅脑肿瘤、严重颅脑创伤史;④术后4周内死亡或随访丢失。172例HICH患者中,男106例,女66例,平均年龄(57.63±10.15)岁。本研究经三明市第一医院医学伦理委员会批准。
1.2方法
阅读有关文献,观察指标选取患者的一般资料及可能有关的围手术期资料,包括年龄、性别、体重指数、高血压病程、糖尿病史、血肿体积、血肿部位、血肿是否破入脑室、入院时血压(收缩压与舒张压)、术前格拉斯哥昏迷评分(GCS)、术前修正型Graeb评分(mGS)、血肿清除术式(开颅手术或内镜微创)、合并颅内感染情况及肠内营养时机。根据患者术后住院期间和复诊时的临床诊断及复查CT结果(脑室系统进展性扩大,Evan's指数>0.3,双侧尾状核指数≥0.2[6])将患者分为HCP组和非HCP组。
1.3观察指标
统计172例HICH患者术后HCP发生情况,比较HCP组和非HCP组相关资料,分析影响患者术后发生HCP的相关因素及高血压病程、术前GCS、术前mGS对HICH患者术后HCP发生的预测效能。
1.4统计学处理
采用SPSS 27.0软件对所得数据进行统计分析,计量资料用(x-±s)表示,组间比较采用独立样本t检验,计数资料以率(%)表示,比较采用字2检验,影响HICH患者发生HCP的独立影响因素采用logistic回归分析,并采用受试者工作特征曲线(ROC)分析连续性变量的预测效能,以P<0.05为差异有统计学意义。
2结果
2.1 HCP发生情况
本研究共纳入172例HICH患者,42例术后出现HCP,HCP发生率为24.4%,其中急性HCP 18例,慢性HCP 24例。
2.2 HCP组和非HCP组相关资料比较
两组年龄、性别、体重指数、糖尿病史、血肿部位、入院时血压及血肿清除术式比较,差异无统计学意义(P>0.05);两组高血压病程、血肿体积、血肿破入脑室、术前GCS、术前mGS、肠内营养时机及合并颅内感染情况比较,差异有统计学意义(P<0.05),见表1。
2.3影响HICH患者术后发生HCP的多因素分析
以表1中差异有统计学意义的因素为自变量,给予赋值:血肿破入脑室(是=1,否=0),肠内营养时机(≤48 h=1,>48 h=0),合并颅内感染(是=1,否=0),高血压病程、血肿体积、术前GCS和术前mGS均以原值输入;以HICH患者是否发生HCP作为应变量(否=0,是=1),纳入logistic回归分析,结果显示高血压病程、血肿破入脑室、术前mGS、术前GCS、肠内营养时机及合并颅内感染均为HICH患者发生HCP的独立影响因素(P<0.05),见表2。
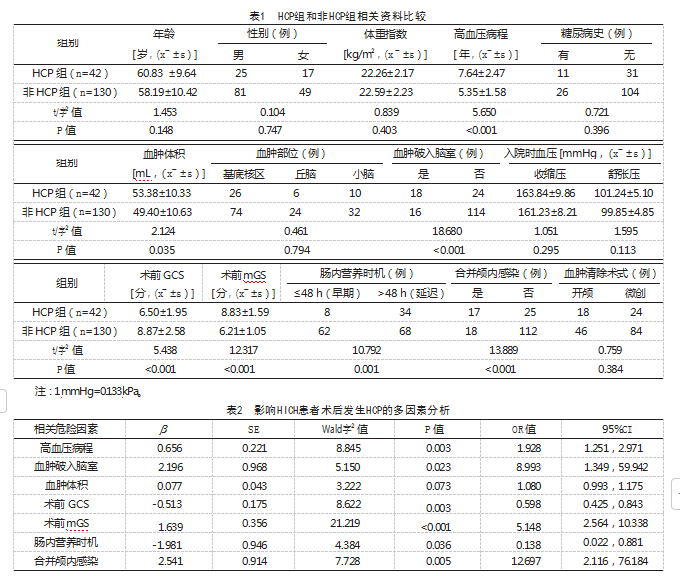
2.4连续性独立影响因素的ROC分析
将表2中差异有统计学意义的连续型变量作为检验变量,以HICH患者是否发生HCP状态变量,采用ROC分析相关影响因素的预测能力,并根据曲线坐标获取截断值,结果显示,高血压病程、术前GCS、术前mGS的曲线下面积(AUC)分别为0.787、0.771和0.844;截断值分别为6.5年、8.5分和7.5分,见表3。
3讨论
HICH引起的神经功能损害的病理机制主要包括血肿的占位作用,以及脑水肿、颅内压增高、局部脑血流改变、血肿分解产物和受损脑组织释放的血管活性物质引起的凝血和纤维蛋白溶解系统异常[7]。当脑内出血发生后,血液在脑组织内积聚形成血肿,对周围的脑组织造成压迫,影响脑功能,而继发HCP引起的脑循环和代谢受损则被认为是引发HICH后严重脑损伤的关键因素[8]。因此,对于HICH患者,日常工作中采取相应措施预防HCP的发生具有重要意义。
本研究中,术后HCP发生率为24.4%,与胡海成等[9]研究相近。本研究中,高血压病程长、血肿破入脑室、术前mGS高及合并颅内感染是HICH患者术后发生HCP的独立危险因素,而术前GCS高、早期肠内营养是独立保护因素。分析如下,(1)高血压病程:高血压长期作用于脑血管,可能导致血管结构的持续损伤和变化,血管更易破裂,且破裂后恢复能力差。此外高血压状态的持续还可能导致脑内多发性微血管病变,这些原因可能增加了脑出血后HCP发生的风险[10]。(2)血肿破入脑室:血肿破入脑室会直接将血液和其分解产物带入脑脊液循环中,阻碍脑脊液吸收,从而易引发HCP,与朱新喜等[11]研究相符。(3)mGS评分:mGS是通过观察脑室内出血的分布和量评估出血严重程度的工具,分值高说明脑室系统受到了严重影响,脑脊液循环可能被血液阻塞或损害,从而增加HCP的风险,与徐华中等[12]研究相符。(4)颅内感染:颅内感染是HICH患者的常见并发症,颅内感染可导致脑膜炎症,进一步影响脑脊液的正常分泌和吸收,同时感染还可引发脑膜粘连,阻碍脑脊液流动,增加HCP发生风险[13-14]。(5)术前GCS:术前GCS高意识清晰程度好,这可能反映患者的总体状况较好,脑功能保留较多,有更好的生理储备来应对脑出血及其后果,降低了HCP的风险,与许银才等[15]研究相符。(6)早期肠内营养:HICH患者围手术期容易发生肠道屏障功能障碍,肠道菌群失衡可通过肠-脑轴引发颅内炎症,引发HCP,而早期肠内营养可增强肠道黏膜功能,通过改善营养状态调节肠道菌群平衡,减轻颅内炎症[16]。
基于上述影响因素及ROC分析,提出干预对策如下。(1)完善对HICH患者术后发生HCP的评估:高血压病程、术前GCS、术前mGS、血肿破入脑室均为术前可识别的影响因素,对于该类高危患者,应在手术前后采取预防性措施,术中尽量彻底清除脑室内的血液,减少脑脊液循环阻塞。(2)加强无菌操作,如常备急诊室、缩短转运时间、保持引流系统的密闭性、加强引流护理等,减少手术和护理操作中的感染风险。(3)及早评估患者营养状态,根据患者的具体情况调整营养方案,尽量在48 h内开始肠内营养,以改善患者的整体营养状况,维持肠道屏障功能,调节菌群平衡,支持脑组织的修复和恢复[17]。
综上所述,高血压病程、术前GCS评分、mGS评分、合并颅内感染、肠内营养延迟及血肿破入脑室是HICH患者术后发生HCP的独立影响因素,应针对相关危险因素早期识别和管理高风险患者,采取针对性干预措施,以减少HCP的发生。
参考文献
[1]印辰宇.超早期小骨窗开颅手术在高血压脑出血患者中的应用效果及对血流动力学的影响[J].中外医学研究,2023,21(32):31-34.
[2]井奚月,王博,乔婕,等.中青年高血压脑出血临床诊断与治疗分析[J].中国现代神经疾病杂志,2022,22(10):857-864.
[3]韩旭,王丽琨,任思颖,等.小脑出血诊疗和预后的研究进展[J/OL].中华脑血管病杂志:电子版,2021,15(4):222-227.
[4]周和平,查正江,王雷,等.神经内镜手术对重型脑室出血患者的临床疗效[J].实用医学杂志,2021,37(23):3003-3007.
[5]中华医学会神经外科学分会,中国医师协会急诊医师分会,中华医学会神经病学分会脑血管病学组.高血压性脑出血中国多学科诊治指南[J].中国急救医学,2020,40(8):689-702.
[6]中华医学会神经外科学分会脑血管病学组,中国医师协会神经外科医师分会脑血管病专委会.脑血管病相关性正常颅压脑积水中国专家共识[J].中华医学杂志,2020,100(39):3049-3057.
[7]MAGID-BERNSTEIN J,GIRARD R,POLSTER S,et al.Cerebral hemorrhage:pathophysiology,treatment,and future directions[J].Circ Res,2022,130(8):1204-1229.
[8]BAI Q,SHENG Z,LIU Y,et al.Intracerebral haemorrhage:from clinical settings to animal models[J].Stroke Vasc Neurol,2020,5(4):388-395.
[9]胡海成,王如海,韩超,等.自发性脑出血术后慢性脑积水形成的危险因素及其预测价值[J].立体定向和功能性神经外科杂志,2021,34(2):94-99.
[10]蒋争争,鲍丽云,董栋.微创引流联合高压氧对高血压脑出血预后影响的临床研究[J].浙江创伤外科,2023,28(12):2312-2314.
[11]朱新喜,江振华,刘晶晶,等.老年自发型蛛网膜下腔出血患者并发脑积水的影响因素[J].中国老年学杂志,2022,42(5):1062-1065.
[12]徐华中,黄保胜.自发性脑室出血后脑积水的危险因素分析[J].中国实用神经疾病杂志,2020,23(16):1381-1385.
[13]龚敏,熊波.老年高血压脑出血患者显微镜下血肿清除术后发生硬膜下积液的影响因素[J].中国老年学杂志,2022,42(16):3910-3913.
[14]陈耀,黄建煌,黄迢华,等.重型颅脑损伤单侧去骨瓣减压术后继发脑积水的危险因素分析[J].齐齐哈尔医学院学报,2020,41(9):1068-1071.
[15]许银才,杨博,郑爱敏.高血压脑出血术后发生脑积水的相关因素分析[J].河南医学研究,2022,31(18):3304-3306.
[16]李锋,邸方.早期肠内营养对高血压脑出血病人术后脑积水的作用分析[J].临床外科杂志,2022,30(10):930-933.
[17]马淮滨,张冉.早期肠内营养对高血压脑出血患者肠道菌群、营养指标及神经功能的影响[J].中国现代医学杂志,2021,31(12):83-86.










