直接前入路微创全髋关节置换术治疗股骨颈骨折合并骨质疏松患者的临床疗效论文
2025-01-13 16:50:38 来源: 作者:dingchenxi
摘要:目的探讨微创直接前入路全髋关节置换术治疗股骨颈骨折合并骨质疏松的效果。方法非随机选取2019年1月—2023年12月徐州医科大学附属医院收治的60例股骨颈骨折合并骨质疏松患者为研究对象,均行全髋关节置换。
[摘要]目的探讨微创直接前入路全髋关节置换术治疗股骨颈骨折合并骨质疏松的效果。方法非随机选取2019年1月—2023年12月徐州医科大学附属医院收治的60例股骨颈骨折合并骨质疏松患者为研究对象,均行全髋关节置换。根据入路差异,将直接前入路手术患者列入微创组,经后外侧入路为常规组,各30例。比较两组患者的手术相关情况和首次活动情况、髋关节功能、并发症总发生率的差异。结果与常规组相比,微创组手术出血量较少、刀口更小、首次步行时间短,步行距离更长,差异有统计学意义(P均<0.05);术前两组髋关节评分比较,差异无统计学意义(P>0.05);术后微创组髋关节评分为(81.47±6.12)分,高于常规组的(75.65±5.89)分,差异有统计学意义(t=3.753,P<0.05)。微创组术后并发症发生率高于常规组,差异有统计学意义(P<0.05)。结论直接前入路微创全髋关节置换术创伤更小,术后能够获得更好活动能力和髋关节功能,但术后并发症发生率较高,故术前应对骨质疏松程度进行评估,谨慎选择微创术式。
[关键词]小切口直接前入路;全髋关节置换术;股骨颈骨折;骨质疏松
髋部骨折后,老年患者中一年内死亡的可达到3成左右,而幸存下来的人群中,约一半伴随程度不一的活动障碍[1]。及时有效的手术干预对于降低死亡率至关重要,手术能够改善骨折后的活动能力,并有利于实现早期活动[2]。股骨颈是骨折中常见的发生部位,约占髋部骨折一半左右。目前对于股骨颈骨折的治疗仍存在争议,临床上并没有一个统一的术式[3]。早期,该病首选治疗方式是半髋关节置换术,但随着技术的发展,全髋关节置换术逐渐成为另一种主流方案[4]。与半髋关节置换术相比,全髋关节置换术可以使关节功能和活动性获得更好的收益,但其手术更费时、更复杂以及有较高的术后脱位风险,所以该术式更适合年龄偏小、机体健康和伤前可正常活动的老年人群[5]。由于我国高龄人群的比例逐渐增加,未来股骨颈患者中高龄人群将逐渐增多。伴随着对生活质量的高要求,全髋关节置换术对活动的高获益也同样符合高龄人群的需求,其中微创直接前入路创伤更小,更有利于术后的恢复[6]。高龄患者多伴随骨质疏松,故本文旨在探讨微创直接前入路全髋关节置换术在合并骨质疏松的股骨颈骨折患者中的效果。
1资料与方法
1.1一般资料
非随机选取2019年1月—2023年12月徐州医科大学附属医院收治的60例股骨颈骨折合并骨质疏松患者为研究对象,均行全髋关节置换。按照入路差异,将直接前入路手术患者列入微创组,经后外侧入路为常规组,各60例。微创组中男18例,女12例;年龄55~81岁,平均(73.91±5.38)岁;骨质疏松Singh分级:1~2级12例,3~4级10例,5~6级8例。常规组中男19例,女11例;年龄54~82岁,平均(74.21±5.64)岁;骨质疏松Singh分级:1~2级14例,3~4级9例,5~6级7例。两组患者一般资料对比,差异无统计学意义(P均>0.05),具有可比性。本研究经医学伦理委员会审核批准。
1.2纳入与排除标准
纳入标准:股骨颈骨折影像诊断明确;手术指征明确;骨质疏松诊断符合标准[7]。
排除标准:病理性疾病导致骨折者;感染严重者;严重器官功能损害者;精神疾病者;凝血功能差者。
1.3方法
微创组(经直接前入路):患者侧卧手术床,刀口起于髂前上棘外下侧2 cm处,切口朝向腓骨小头,将皮肤筋膜切开,分离阔筋膜张肌及股直肌间隙,探查旋股外侧动脉升支并结扎,牵开肌肉暴露关节囊并切开,暴露股骨颈。截断股骨矩上1 cm处,将截断上方骨头、股骨头取出,逐级打磨保持髋臼创面新鲜,合适角度置入髋臼杯和内衬。骨折肢体进行外旋内收,并保持后伸,扩髓股骨,安装人工股骨柄和股骨头,位置满意后复位髋关节,髋关节活动满意,双下肢等长,逐层缝合,关闭切口。
常规组(经后外侧入路):患肢侧卧手术床,围绕股骨大转子,弧形切开皮肤及筋膜,分离臀大肌,内旋髋关节,标记外旋肌群,离断后切开关节囊,截断后,去除股骨头、股骨颈,股骨前移后暴露髋臼,打磨后置入臼杯和内衬。髋关节保持内收内旋,人工股骨柄和股骨头安装同微创组,复位外旋肌群,缝合切口。
1.4观察指标
手术相关情况和首次活动情况:对比术中出血量,刀口长度,步行时间和距离:患者从术后到初次下床能够步行的时间,以及初次步行至髋部疼痛不忍时的距离。
术后并发症发生情况:包括神经损伤,假体周围骨折,假体松动,刀口愈合不良。
髋关节功能评估:术后3个月,根据Harris评分进行评估,百分制,髋关节功能与分值成正比[8]。
1.5统计方法
采用SPSS 22.0统计学软件处理数据,出血量、刀口长度、步行时间和距离、Harris评分为计量资料,经Shapiro-Wilk检验符合正态分布的数据,以(±s)表示,组间比较行两独立样本t检验;并发症为计数资料以例数(n)和率(%)表示,组间比较行χ2检验,P<0.05为差异有统计学意义。
2结果
2.1两组患者手术相关情况和首次活动情况比较
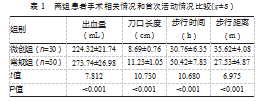
与常规组相比,微创组手术出血量较少、刀口更小、首次能够步行的时间短,步行距离更长,差异有统计学意义(P均<0.05)。见表1。
2.2两组患者并发症总发生情况比较
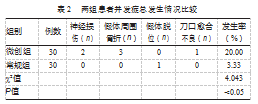
微创组术后并发症发生率高于常规组,差异有统计学意义(P<0.05)。见表2。
2.3两组患者手术前后髋关节功能比较
术前两组髋关节评分比较,差异无统计学意义(P>0.05);术后两组均较术前改善,且微创组髋关节评分更高,差异有统计学意义(P<0.05)。见表3。

3讨论
在老年人群中,股骨颈骨折可导致严重后果,年发病率约为170万例。据估计,到2050年,股骨颈骨折发病人数将达到每年600万例左右[9]。与年轻人通常因高能暴力伤导致股骨颈骨折不同,老年人发病多见于意外摔倒和骨质疏松[10]。股骨颈骨折存在多种治疗方案,包括切开复位内固定、半髋和全髋关节置换术。早期恢复活动能力和降低并发症的风险管理是老年股骨颈骨折伴发骨质疏松患者治疗的中心目标。与半髋关节置换术相比,全髋置换后,活动能力获得更有益的改善,更符合骨质疏松老年患者的要求。
传统的后外侧入路全髋关节置换术是临床上应用极为广泛的一种术式,但手术过程中会对肌纤维和肌腱造成破坏,术后持续的疼痛导致严重影响患者的早期锻炼,而后方关节囊的破坏导致假体脱位风险高,而为了降低脱位发生,更需要较长的制动时间。通过肌肉间隙路径,以及更小的切口,直接前入路避免了对软组织和肌肉造成更大的创伤。本研究中,直接前入路全髋关节置换在更小刀口(8.69±0.76)cm的基础上,达到了创伤小、出血少(224.32±21.74)mL的目标(P均<0.05)。这与其他研究中直接前入路较短的刀口(9.17±0.42)cm和较少的出血量(224.32±21.74)mL(P均<0.05)是一致的[11]。对于老年股骨颈骨折患者来说,快速恢复日常生活能力是治疗的首要目标。在本研究中,直接前入路术后的患者首次步行的时间更短,且步行的距离更长,能够获益更好的髋关节功能(P均<0.05)。在一项术后10 m步行测试研究中,直接前入路手术的患者在1~6个月均优于后外侧入路[12]。在另一项研究中,直接前入路术后Harris评分达到(80.50±5.47)分,优于后外侧入路患者[13]。
尽管直接前入路在早期活动和远期更好的髋功能具备优势,但其并发症发生率却略高于后外侧入路(P<0.05)。这与其他相关研究中发现的两组并发症发生差异不大并不相同[14]。直接前入路主要并发症在于假体周围骨折,发生率在1%~29.4%,与本研究是一致的。分析发现该并发症主要发生在骨质疏松Singh分级5~6级患者中,鉴于此,直接前入路术前对患者骨质疏松程度的评估是必要的,对于严重患者,抗骨质疏松治疗是有效的[15]。
综上所述,直接前入路微创全髋关节置换术对于高龄骨质疏松患者的有效处理,能够减少创伤,使活动能力和髋关节功能获益,但术前应对骨质疏松程度进行评估,合理选择微创术式
参考文献
[1]Maffulli N,Aicale R.Proximal femoral fractures in the elderly:a few things to know,and some to forget[J].Me⁃dicina(Lithuania),2022,58(10):1314.
[2]张伟.微创髋关节置换术治疗老年股骨颈骨折的效果及对运动功能的影响探讨[J].系统医学,2022,7(11):132-135.
[3]王伯珉,杨永良,贾宏磊,等.股骨颈骨折的手术治疗进展[J].创伤外科杂志,2022,24(7):539-543,549.
[4]吴晓东,沈爱东,顾家烨.全髋关节置换术与半髋关节置换术在股骨颈骨折治疗中的效果分析[J].湖北民族大学学报:医学版,2023,40(1):102-104.
[5]孔涛涛,曹旭阳,董瑞芳,等.半髋和全髋关节置换术治疗老年股骨颈骨折的疗效比较[J].临床骨科杂志,2024,27(1):30-34.
[6]沈明东,邓小见,黄威,等.侧卧位直接前入路在髋关节置换术中的早期临床疗效分[J].生物骨科材料与临床研究,2022,19(5):90-92.
[7]《中国老年骨质疏松症诊疗指南(2023)》工作组,中国老年学和老年医学学会骨质疏松分会,中国医疗保健国际交流促进会骨质疏松病学分会,等.中国老年骨质疏松症诊疗指南(2023)[J].中华骨与关节外科杂志,2023,16(10):865-885.
[8]陈俊邑,于彬.全髋对比半髋关节置换术治疗老年股骨颈骨折的临床效果以及对Harris评分的影响[J].中国医学创新,2020,17(7):59-63.
[9]Zhang Y,Yao Z,Shi P,et al.Morphological risk factors associated with dislocation after bipolar hemiarthroplasty of the hip in patients with femoral neck fractures-a nested case-control study[J].J Orthop Surg Res,2019,14(1):395.
[10]杜旭东.中老年人股骨颈骨折的发病原因及治疗方法[J].医学信息,2011,24(7):4755.
[11]龚骏.侧卧位直接前方入路与后外侧入路在全髋关节置换术中的应用效果[J].中外医学研究,2023,21(19):66-69.
[12]钟珊,吕明,裴倩,等.直接前方入路与后外侧入路初次全髋关节置换的康复疗效比较[J].中国康复医学杂志,2022,37(9):1174-1179.
[13]赵洪来.老年股骨颈骨折患者应用微创直接前侧入路与后外侧入路髋关节置换术的效果对比[J/CD].现代医学与健康研究电子杂志,2023,7(22):42-45.
[14]梁锋,沈思远,田纪伟,等.骨质疏松股骨颈骨折两种入路全髋置换比较[J].中国矫形外科杂志,2023,31(10):929-932.
[15]纪京博,赵忠全,刘磊,等.仙灵骨葆联合抗骨质疏松治疗对人工髋关节置换术后患者临床疗效及假体生存率的影响[J].湖北中医药大学学报,2022,24(2):88-90.










