血脂指标与血清转氨酶、胆碱酯酶、γ-谷氨酰转肽酶联合检验在非酒精性脂肪肝病诊断中的应用论文
2024-10-26 14:24:38 来源: 作者:liziwei
摘要:目的:分析血脂指标联合血清转氨酶、胆碱酯酶(CHE)、γ-谷氨酰转移酶(GGT)诊断非酒精性脂肪肝病(NAFLD)的价值。方法:选择2022年1—12月中国贵航集团三0二医院收治的98例NAFLD患者纳入观察组,另将同期于本院体检的93例健康体检者纳入对照组。比较两组血脂指标[总胆固醇(TC)、甘油三酯(TG)]、转氨酶[谷草转氨酶(AST)、谷丙转氨酶(ALT)]、CHE、GGT的差异;另描绘受试者工作特征(ROC)曲线,分析TC、TG、AST、ALT、CHE、GGT单独或联合诊断NAFLD的价值。结果
【摘要】目的:分析血脂指标联合血清转氨酶、胆碱酯酶(CHE)、γ-谷氨酰转移酶(GGT)诊断非酒精性脂肪肝病(NAFLD)的价值。方法:选择2022年1—12月中国贵航集团三0二医院收治的98例NAFLD患者纳入观察组,另将同期于本院体检的93例健康体检者纳入对照组。比较两组血脂指标[总胆固醇(TC)、甘油三酯(TG)]、转氨酶[谷草转氨酶(AST)、谷丙转氨酶(ALT)]、CHE、GGT的差异;另描绘受试者工作特征(ROC)曲线,分析TC、TG、AST、ALT、CHE、GGT单独或联合诊断NAFLD的价值。结果:观察组TC、TG、AST、ALT、CHE、GGT高于对照组,差异有统计学意义(P<0.05)。ROC曲线结果显示,TC、TG、AST、ALT、CHE、GGT联合诊断NAFLD的AUC高于单独诊断,差异有统计学意义(P<0.05)。结论:血脂指标联合血清转氨酶、CHE、GGT可有效诊断出NAFLD。
【关键词】非酒精性脂肪肝病血脂转氨酶胆碱酯酶
非酒精性脂肪肝病(NAFLD)属于临床的多发病,指的是除了酒精与其余明确的肝损伤因素所引发的,以弥漫性肝细胞大泡性脂肪变为重要特点的临床病理综合征,在临床的患病率处在较高水平。近年,因居民生活习惯等因素的影响,该病的患病人数有所增长,对居民的身心健康造成较多危害。NAFLD起病隐匿,病情发展缓慢,患者常无明显症状,容易延误病情。如若患者未得到及时的治疗,伴随病情的持续发展,可能会引起脂肪性感染、肝硬化等严重后果,给患者的生命安全造成较多威胁。因此,对NAFLD做到早发现、早治疗,对于确保患者的身心健康意义重大。血液检查为临床诊断各类疾病的常用手段,具有操作简便、价格低廉等优势。基于此,本研究以2022年1—12月中国贵航集团三0二医院收治的98例NAFLD患者为研究对象,分析血脂指标联合血清转氨酶、胆碱酯酶(CHE)、γ-谷氨酰转移酶(GGT)诊断的具体效果,现报告如下。
1资料与方法
1.1一般资料
将2022年1—12月中国贵航集团三0二医院收治的98例NAFLD患者纳入观察组,另将同期于本院体检的93例健康体检者纳入对照组。纳入标准:观察组符合《非酒精性脂肪性肝病防治指南(2018更新版)》[6]中NAFLD诊断标准;对照组身体健康;具有良好的依从性;生命体征平稳。排除标准:病毒性肝炎;严重精神障碍;近期服用免疫抑制剂;妊娠;合并血液系统疾病;有药物依赖史;严重感染。对照组中男51例,女42例;年龄31~62岁,平均年龄(45.69±2.34)岁;体重指数(BMI)17.3~25.6 kg/m2,平均BMI(23.41±0.52)kg/m2。观察组中男56例,女42例;年龄32~65岁,平均年龄(45.78±2.26)岁;病程4~23个月,平均病程(14.59±2.36)个月;BMI 17.4~25.8 kg/m2,平均BMI(23.50±0.41)kg/m2。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。本研究经医院医学伦理委员会批准;且患者或家属知情同意。
1.2方法
标本采集:严格遵照无菌操作原则采集两组入组后次日清晨空腹的静脉血共5 mL,取得血清后,即刻送检。
检测方法:以GPO-PAP法测定甘油三酯(TG);以CHOD-PAP法测定总胆固醇(TC);以丙氨酸底物法测定谷丙转氨酶(ALT);以天门冬氨酸底物法测定谷草转氨酶(AST);以丁酰硫代胆碱底物法测定CHE;以GCANA底物法测定GGT。
全部检测操作均需严格按照试剂盒操作说明书规范开展,确保检测结果的准确度。
1.3观察指标
(1)比较两组血脂指标(TC、TG)、血清转氨酶(AST、ALT)、CHE、GGT差异。(2)描绘受试者工作特征(ROC)曲线,分析TC、TG、AST、ALT、CHE、GGT单独或联合诊断NAFLD的价值。
1.4统计学处理
本研究数据采用SPSS 20.0统计学软件进行分析和处理,计量资料以(x-±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验;描绘ROC曲线,分析TC、TG、AST、ALT、CHE、GGT单独或联合诊断NAFLD的价值;以曲线下面积(AUC)判定,AUC>0.9为诊断价值高;0.7<AUC≤0.9为诊断价值中等;0.5<AUC≤0.7为诊断价值低;AUC≤0.5为无诊断价值;以P<0.05为差异有统计学意义。
2结果
2.1两组血脂指标、血清转氨酶、CHE、GGT比较
观察组TC、TG、AST、ALT、CHE、GGT高于对照组,差异有统计学意义(P<0.05),见表1。
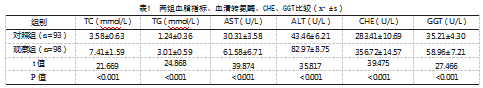
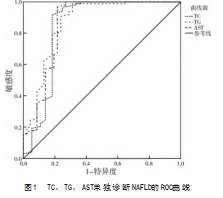
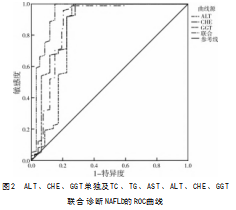
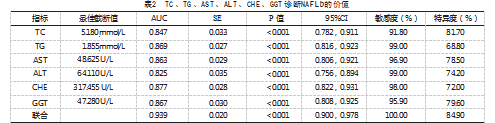
2.2 TC、TG、AST、ALT、CHE、GGT单独或联合诊断NAFLD的价值
ROC曲线结果显示,TC、TG、AST、ALT、CHE、GGT联合诊断NAFLD的AUC高于单独诊断,见表2、图1、图2。
3讨论
NAFLD是由非酒精因素诱发的肝损伤,属于临床多发的肝病。近些年,随着人们生活水平的提升、饮食习惯的改变等因素的影响,NAFLD的发病率呈逐年上升趋势。NAFLD以消化不良、乏力等为常见症状,缺乏特异性,容易误诊、漏诊,从而延误病情,对患者的身心健康造成较多危害。NAFLD患者若未得到及时的治疗,伴随其病情的持续发展,还将引起肝硬化、肝癌等后果,最终危及患者生命。由于NAFLD早期症状不典型,居民对于NAFLD的知晓率较低,故对NAFLD做到早期诊断,并予以个体化的治疗,对于确保患者取得良好的预后十分重要。
TC为血液内各种脂蛋白所含有的胆固醇综合,是细胞膜的重要成分,而肝脏是合成和贮存的主要器官,其水平与脂代谢联系紧密。TG又被称作中性脂肪,存在为细胞代谢提供能量的能力。高脂血症是NAFLD发生的危险因素之一,若机体的血脂水平处在较高水平,将会导致大量脂肪堆积,最终诱发NAFLD。转氨酶是存于肝细胞与其余器官细胞内的一种活性物质,通常参与各器官细胞的物质转化等生化反应过程,为机体生化反应的必需物质。AST存于肝细胞的线粒体内,而ALT存于肝脏细胞浆内,当肝脏功能发生异常时,两者水平将会出现变化。转氨酶与肝脏的病变反应存在紧密联系,当肝细胞功能遭受损伤时,其表达将会快速升高,特别是ALT。CHE是存在同工酶效用的糖蛋白,通常存于肝、肾、血液内的胆碱能神经末梢突触间隙、红细胞等中,能够对乙酰胆碱进行专一性的水解,由此对脂肪代谢进程造成影响,而当机体脂肪代谢出现障碍时,将会导致CHE的表达升高。GGT在肝脏、肾脏、胰脏内大范围存在,与机体的糖脂代谢密切相关,当机体出现胆汁排出异常或者肝内脂肪合成亢进等情况时,将会导致血液内的GGT水平快速升高。TC、TG、AST、ALT、CHE、GGT与肝脏病变存在紧密联系,但临床尚缺乏关于六者联合诊断NAFLD的报道,还需进行进一步的分析。本研究结果显示,观察组TC、TG、AST、ALT、CHE、GGT高于对照组;且ROC曲线结果显示,TC、TG、AST、ALT、CHE、GGT联合诊断NAFLD的AUC高于单独诊断。由此提示,TC、TG、AST、ALT、CHE、GGT联合能够有效诊断出NAFLD,为临床提供一可靠的依据。分析可能是由于六者联合可从不同层面反映体内肝脏病变程度,最终对NAFLD做出可靠诊断。
综上所述,TC、TG、AST、ALT、CHE、GGT在NAFLD患者体内呈异常高表达,六者联合可有效诊断出NAFLD。
参考文献:
[1]龚尚红,曹雨石,郑小蝶,等.血清瘦素及可溶性瘦素受体在诊断非酒精性脂肪肝合并肝纤维化中的价值[J].中国医学创新,2021,18(13):60-64.
[2]刘俊莲.血脂、血糖联合肝功能检验在非酒精性脂肪肝诊断中的应用价值分析[J].现代诊断与治疗,2021,32(10):1640-1641.
[3]褚庆华,洪娟,郑晓颉,等.酶联免疫吸附下血清组织蛋白酶d和细胞因子对诊断非酒精性脂肪肝的临床观察[J].贵州医药,2023,47(6):860-861.
[4]鲁旭娟,张慧萍.非酒精性脂肪肝患者血脂、血糖和肝功能联合检测及其临床意义[J].贵州医药,2023,47(6):896-897.
[5]彭枝枝,吴薇.老年非酒精性脂肪肝合并慢阻肺患者血脂及其代谢相关指标的变化观察[J].中国医学创新,2021,18(32):176-179.
[6]中华医学会肝病学分会脂肪肝和酒精性肝病学组,中国医师协会脂肪性肝病专家委员会.非酒精性脂肪性肝病防治指南(2018更新版)[J].中华肝脏病杂志,2018,26(3):195-203.
[7]易默,刘玮,吕飒美,等.剪切波弹性成像定量检测与非酒精性脂肪肝病血清生物指标模型的相关性分析[J].中国医学装备,2023,20(1):64-67.
[8]FUNADA K,KUSANO Y,GYOTOKU Y,et al.Novel multi-parametric diagnosis of non-alcoholic fatty liver disease using ultrasonography,body mass index,and Fib-4 index[J].World J Gastroenterol,2023,29(23):3703-3714.
[9]邓珠连,曹龙翎,周丹丹.肝功能指标与血脂指标鉴别酒精性脂肪肝与非酒精性脂肪肝价值分析[J].齐齐哈尔医学院学报,2021,42(4):292-294.
[10]纪洪猛,吴伟华,于巧亚,等.非酒精性脂肪性肝病患者血清微小RNA-143、Toll样受体2水平变化及其临床意义[J].中西医结合肝病杂志,2022,32(9):837-840.
[11]KIM J W,LEE C H,KIM B H,et al.Ultrasonographic index for the diagnosis of non-alcoholic steatohepatitis in patients with non-alcoholic fatty liver disease[J].Quant Imaging Med Surg,2022,12(3):1815-1829.
[12]刘清林,韩冉,张慢,等.血管紧张素转换酶、血管紧张素蛋白与老年非酒精性脂肪性肝病发病的关系[J].中西医结合肝病杂志,2023,33(3):217-219.
[13]窦婧,丽提甫·阿不力米提,王晓忠.无创诊断方法对慢性乙型病毒性肝炎合并非酒精性脂肪性肝病显著肝纤维化患者诊断效能评估[J].海南医学院学报,2023,29(20):1539-1545.
[14]陈智恒,高博文,桂蓓,等.代谢相关脂肪性肝病发生脂肪性肝炎的无创诊断模型构建及分析[J].临床肝胆病杂志,2023,39(8):1857-1866.
[15]王艳红.非酒精性脂肪性肝病患者血清ALT、AST与肝纤维化的关系[J].中国现代药物应用,2023,17(9):15-18.
[16]刘怡静,赵真真,刘守胜,等.山东沿海地区非酒精性脂肪性肝病患者血清ALT、AST、GGT和ALP与血压的相关性分析[J].临床肝胆病杂志,2021,37(9):2144-2147.
[17]尹会芬,于红艳,刘志平.非酒精性脂肪性肝病合并2型糖尿病患者血清瘦素、视黄醇结合蛋白4和胆碱酯酶水平变化及其临床意义研究[J].实用肝脏病杂志,2023,26(4):500-503.
[18]杨帆,李娟,何昉,等.利胆退黄汤治疗非酒精性脂肪性肝病疗效及对患者肝功能、糖脂代谢和血清脂肪因子的影响[J].陕西中医,2023,44(10):1404-1407.
[19]范文瀚,朱彤,徐光,等.超声联合血清学指标预测丙氨酸转氨酶正常或轻度升高的慢性乙型肝炎患者非酒精性脂肪性肝病的临床意义[J].中华肝脏病杂志,2022,30(11):1225-1230.
[20]彭晓林,龚秀茹,国亚新,等.肝生化指标联合MRI同反相位对非酒精性脂肪肝脂肪定量的预测价值[J].肝脏,2023,28(6):711-715.
[21]李磊.非酒精性脂肪性肝病肝纤维化患者血清免疫球蛋白A、免疫球蛋白G、免疫球蛋白M的表达及意义[J].黑龙江医学,2021,45(15):1627-1629.
[22]李粮,赵凡,赵海桃,等.二甲双胍,罗格列酮对2型糖尿病合并非酒精性脂肪性肝病患者炎症因子影响的研究[J].中国医学创新,2020,17(21):5-9.










