小儿发育性髋关节脱位术后功能恢复情况、相关因素分析及干预策略*论文
2024-09-26 15:10:20 来源: 作者:liziwei
摘要:目的:探究小儿发育性髋关节脱位术后功能恢复情况,分析影响患儿术后功能恢复的相关因素,探讨干预对策。方法:回顾性分析2020年6月—2022年6月于山西医科大学第二医院经手术治疗的90例(113髋)发育性髋关节脱位患儿的临床资料,全身麻醉下采用闭合复位术或切开复位术治疗,术后随访18~36个月。分别于术前、末次随访时摄骨盆正位X线片,观察手术前后患儿影像学指标变化,采用Mckay髋关节功能评定法评估临床疗效;根据术后髋关节是否恢复正常X线表现将患儿分为恢复组和未恢复组,单因素和多因素logistic回归分析
【摘要】目的:探究小儿发育性髋关节脱位术后功能恢复情况,分析影响患儿术后功能恢复的相关因素,探讨干预对策。方法:回顾性分析2020年6月—2022年6月于山西医科大学第二医院经手术治疗的90例(113髋)发育性髋关节脱位患儿的临床资料,全身麻醉下采用闭合复位术或切开复位术治疗,术后随访18~36个月。分别于术前、末次随访时摄骨盆正位X线片,观察手术前后患儿影像学指标变化,采用Mckay髋关节功能评定法评估临床疗效;根据术后髋关节是否恢复正常X线表现将患儿分为恢复组和未恢复组,单因素和多因素logistic回归分析法分析影响患儿术后功能恢复的相关因素。结果:末次随访时,患儿髋臼指数(AI)、sharp角小于术前,中心边缘角(CEA)、髋臼深度大于术前,差异有统计学意义(P<0.05)。末次随访时,患儿Mckay分型优92髋,良12髋,中9髋,优良率为92.04%(104/113)。单因素分析结果显示,两组年龄、患侧、术后规律康复训练比较,差异有统计学意义(P<0.05)。多因素logistic回归分析结果显示,年龄≥24个月(OR=1.029、P=0.026)、双侧脱位(OR=1.148、P=0.011)、术后未接受规律康复训练(OR=1.726、P=0.025)是发育性髋关节脱位患儿术后髋关节恢复正常的独立危险因素。结论:手术治疗发育性髋关节脱位患儿可有效改善髋臼覆盖,提高髋关节功能;年龄≥24个月、双侧脱位、术后未进行规律康复训练可能是影响患儿术后髋关节恢复正常的危险因素,治疗过程中应遵循个体化治疗原则,强化术后康复训练,以进一步促进患儿康复。
【关键词】发育性髋关节脱位闭合复位术切开复位术髋关节功能影响因素干预策略
发育性髋关节脱位是一种因股骨头与髋臼丧失正常解剖关系而导致髋关节骨性、软组织病理改变的疾病,是导致儿童残疾的常见发育性畸形。发育性髋关节脱位的临床发病率约为1‰,会导致儿童过早发生退行性改变和骨关节炎,影响患儿生存质量。早期治疗是发育性髋关节脱位患儿获得良好预后的关键,对于6个月及以上患儿来说,闭合复位是临床最常用的保守治疗方法。既往研究发现,超过70%的患儿可从闭合复位术中获益。尽管多数患儿接受闭合复位术后可获得满意的治疗效果,但仍有部分患儿需要手术切开复位。当前,有关闭合复位术、切开复位术治疗发育性髋关节脱位的研究多集中于临床疗效评估,有关影响患儿髋关节术后恢复的研究较少,相关影响因素有待进一步证实。基于此,本研究回顾性分析发育性髋关节脱位患儿术后功能恢复情况、影响髋关节恢复的危险因素,旨在寻找相关干预策略,促进患儿术后髋关节恢复,现报告如下。
1资料与方法
1.1一般资料
回顾性分析2020年6月—2022年6月于山西医科大学第二医院经手术治疗的90例(113髋)发育性髋关节脱位患儿的临床资料。纳入标准:(1)符合发育性髋关节脱位相关诊断标准;(2)年龄≥6个月;(3)接受闭合复位术、切开复位术治疗,术中复位满意;(4)一般临床资料、影像学资料和随访资料完整。排除标准:(1)合并其他神经肌肉疾病;(2)系统性疾病的髋关节表现;(3)外伤性髋关节脱位;(4)闭合复位治疗后脱位,行开放复位治疗;(5)失访。90例(113髋)患儿,男23例,女67例;年龄6~35个月,平均年龄(16.28±4.25)个月;单侧67例,双侧23例;患侧:左侧76髋,右侧37髋;国际髋关节发育不良协会(IHDI)分型:2型5髋,3型65髋,4型43髋;闭合复位术72例,切开复位术18例;术后随访时间18~36个月,平均术后随访时间(28.15±4.27)个月。本研究遵循《世界医学协会赫尔辛基宣言》的相关规定。本研究经山西医科大学第二医学伦理委员会批准,患者及家属均知情同意并签署知情同意书。
1.2方法
所有患儿均于术前常规拍摄骨盆正位X线片,对IHDI 4度患儿行水平皮牵引(1~2 kg),牵引时间为1~2周。闭合复位术:采用Ortolani手法复位,Ramsey安全区范围<30。且最大外展<60。时,行内收肌松解术,以改善内收肌紧张情况;复位后安全区范围>20。、髋关节造影显示股骨头覆盖良好、股骨头内侧间隙<5 mm为复位满意[9]。复位满意后予以石膏固定2~4个月,拆除石膏后使用外展支具固定。切开复位术:对不能通过闭合复位实现髋关节复位的患儿行切开复位,根据术前X线片及术中具体情况决定是否采用Salter截骨、Pemberton截骨或骨盆三联截骨,术后给予患髋石膏固定。术后发放康复训练手册,嘱患儿家属依照康复训练手册要求完成辅助髋关节功能康复训练,以每日均完成训练内容为术后规律康复训练。根据患儿恢复情况1年内每1~3个月进行门诊随访,1年后每6个月随访1次,复查骨盆正位X线片。
1.3观察指标及评价标准
1.3.1影像学指标
分别于术前、末次随访时测量患儿X线片上髋臼指数(AI)、中心边缘角(CEA)、髋臼深度和sharp角,连续测量3次,以平均值为最终结果。根据末次随访时骨盆正位X线片表现评估患儿髋关节是否恢复正常。以未出现股骨头缺血性坏死、头臼配良好、髋臼泪滴形态正常、AI和CEA等均恢复至正常水平为髋关节恢复正常标准。
1.3.2临床疗效
于末次随访时参考Mckay髋关节功能评定标准进行临床疗效评估,优:髋关节无痛,未出现跛行、关节活动受限,Trendelenburg(-);良:髋关节不痛,出现轻度跛行、关节活动轻度受限,Trendelenburg(-);中:髋关节无明显疼痛,出现明显跛行、关节活动障碍,Trendelenburg(+);差:髋关节疼痛明显,出现严重跛行和关节活动障碍Trendelenburg(+)。优良率=(优+良)例数/总例数×100%。
1.3.3影响因素
分析影响患儿髋关节恢复正常的单因素和多因素logistic分析。
1.4统计学处理
采用SPSS 24.0软件对所得数据进行统计分析,计量资料经正态性检验符合正态分布用(x-±s)表示,组间比较采用独立样本t检验,计数资料以率(%)表示,比较采用χ2检验或Fisher确切概率法检验,等级资料行秩和检验,影响患儿术后功能恢复的相关因素分析采用logistic回归分析法,检验水准α=0.05,以P<0.05为差异有统计学意义。
2结果
2.1发育性髋关节脱位患儿手术前后影像学指标比较
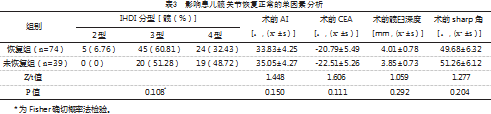
发育性髋关节脱位患儿末次随访时AI、sharp角较术前下降,CEA、髋臼深度较术前增大,差异有统计学意义(P<0.05),见表1。

2.2发育性髋关节脱位患儿临床疗效分析
末次随访时,90例(113髋)发育性髋关节脱位患儿中,Mckay分型优92髋,良12髋,中9髋,差0髋,优良率为92.04%(92/113)。
2.3影响患儿髋关节恢复正常的单因素分析
64例患儿纳入恢复组,26例患儿纳入未恢复组。单因素分析结果显示,两组年龄、患侧、术后规律康复训练比较,差异有统计学意义(P<0.05),见表2、表3。

2.4影响患儿髋关节恢复正常的多因素logistic回归分析
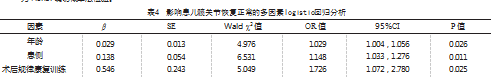
将年龄(<24个月=0,≥24个月=1)、患侧(单侧=0,双侧=1)、术后规律康复训练(是=0,否=1)纳入多因素logistic回归分析,结果显示,年龄≥24个月、患侧为双侧、术后未进行规律康复训练是影响患儿术后髋关节恢复正常的危险因素(P<0.05),见表4。
3讨论
发育性髋关节脱位的发生与患儿胚胎期相关基因表达、机械刺激、出生后髋臼和股骨头位置改变等因素有关,未经治疗的患儿在成年后易发生髋关节退行性病变。一项有关全髋关节置换术治疗40岁以下髋关节发育不良的研究发现,超过1/4的患者因儿童时期发育性髋关节脱位的延迟诊治所致。因此,早期发现、尽早治疗对改善患儿生存质量具有重要的临床意义。手术治疗可有效恢复、维持髋臼与股骨头的位置关系,通过促进髋臼发育和重塑,提高复位质量。有研究发现,约有30%的患儿在接受手术治疗后残留髋臼发育不良,髋关节难以恢复至正常状态。故分析可能影响发育性髋关节脱位术后髋关节恢复的相关因素,采取积极的干预手段,以提高手术疗效,改善患儿预后,十分有必要。
本研究结果显示,末次随访时,患儿AI、sharp角、CEA、髋臼深度较术前改善。说明手术治疗可促进发育性髋关节脱位患儿髋臼形态改变,改善头臼包容度,考虑与股骨头微动作用可促进髋臼发育有关。姜海等研究发现,闭合复位术可缩短股骨头与髋臼间距,减小AI及患儿髋关节外展角度,使股骨头获得同心圆复位。本研究亦表明,患儿术后Mckay髋关节功能分型优良率为92.04%,与国外相关研究结论一致。提示手术治疗可有效改善发育性髋关节脱位患儿的髋关节功能。
对影响患儿术后髋关节恢复的相关因素进行分析发现,年龄、患侧、术后康复训练与发育性髋关节脱位患儿复位术后髋关节恢复正常有关;logistic回归分析结果显示,年龄≥24个月、双侧脱位、术后未进行规律康复训练是患儿术后髋关节恢复正常的独立危险因素(P<0.05)。黎艺强等研究发现,年龄、患侧是影响髋关节恢复正常X线表现的风险因素。分析原因可能是与<24个月患儿比较,≥24个月患儿髋臼发育潜能降低。此外,术后良好的康复训练可刺激肌肉舒缩、改善髋关节周围肌群肌力、促进血液循环,减轻年龄、脱位程度等对患儿髋关节恢复的影响。有关双侧脱位影响患儿术后髋关节恢复的具体机制,有待进一步研究。
治疗后无法恢复正常患儿需再次行手术复位治疗,因此有必要针对可能的影响因素采取积极干预措施,以促进患儿术后康复。一方面,针对≥24个月、双侧脱位的患儿,可考虑放弃闭合复位,选择切开复位术治疗,以避免不必要的手术。另一方面,应规范术后康复训练,通过改进患儿术后康复指导方案、由专业康复师介入干预、利用互联网技术实现发育性髋关节脱位患儿的精准化健康管理等措施,促进患儿术后康复。此外,还应充分发挥家庭在康复训练中的主力作用,将院内护理转移到社区、家庭,满足患儿共性及个性护理需求,进一步提高术后干预效果。但本研究亦存在以下不足:研究为单中心、回顾性研究,随访时间较短,可能出现结论偏倚;此外,不同患儿在闭合复位术治疗方面可能存在差异,也会对研究结果造成一定影响。后续研究中,拟扩大样本性,延长随访时间,排除以上因素干扰,以获得更具有说服力的研究结果。
综上所述,手术治疗发育性髋关节脱位可改善患儿髋臼覆盖情况,提高髋关节功能;年龄≥24个月、双侧脱位、术后未进行规律康复训练可能是影响患儿术后髋关节恢复正常的危险因素,针对上述危险因素,临床应考虑在治疗过程中遵循个体化治疗原则,强化术后康复训练,以缩短髋关节恢复正常的时间。
参考文献
[1]KUITUNEN I,UIMONEN M M,HAAPANEN M,et al.Incidence of neonatal developmental dysplasia of the hip and late detection rates based on screening strategy:a systematic review and meta-analysis[J/OL].JAMA Netw Open,2022,5(8):e2227638.https://pubmed.ncbi.nlm.nih.gov/35980635/.
[2]潘蕾,张中礼,张涛,等.天津市婴儿发育性髋关节发育不良的筛查结果及危险因素分析[J].中华骨科杂志,2022,42(9):570-578.
[3]TAO Z,WANG J,LI Y,et al.Prevalence of developmental dysplasia of the hip(DDH)in infants:a systematic review and meta-analysis[J/OL].BMJ Paediatr Open,2023,7(1):e002080.
[4]杨帅,颉强,苏菲,等.MRI评估发育性髋关节发育不良闭合复位后髋关节发育走向的研究进展[J].中华骨科杂志,2022,42(8):538-544.
[5]付喆,王侃,邓书贞,等.发育性髋关节发育不良闭合复位后股骨头坏死的危险因素分析[J].中华骨科杂志,2021,41(14):992-1000.
[6]徐静芳,杨溢,俞凯,等.髋关节脱位患儿闭合复位后再脱位危险因素分析[J].浙江大学学报(医学版),2022,51(4):454-461.
[7]吐尔孙塔依·吐尔汗,曹力,陈良,等.两种髋人类位髋人字石膏治疗婴幼儿髋关节发育不良比较[J].中国矫形外科杂志,2023,31(12):1092-1096.
[8]中华医学会骨科学分会.发育性髋关节发育不良诊疗指南(2009年版)[J].中国矫形外科杂志,2013,21(9):953-954.
[9]石永言,刘天婧,赵群,等.中国人髋关节髋臼指数和Sharp角正常值的测量[J].中华骨科杂志,2010,30(8):748-753.
[10]LABORIE L B,ROSENDAHL K,DHOUIB A,et al.The effect of selective ultrasound screening on the incidence of late presentation of developmental hip dysplasia-a meta-analysis[J].Pediatr Radiol,2023,53(10):1977-1988.
[11]LI Y,LIU H,GUO Y,et al.Factors influencing outcomes of pelvic osteotomy for residual acetabular dysplasia following closed reduction inpatients with developmental dysplasia of the hip[J].J Pediatr OrthopB,2023,15(1):1231-1236.
[12]ENGESÆTER IØ,LEHMANN T,LABORIE L B,et al.Total hip replacement in young adults with hip dysplasia:age at diagnosis,previous treatment,quality of life,and validation of diagnoses reported to the Norwegian Arthroplasty Register between 1987 and 2007[J].Acta Orthop,2011,82(2):149-154.
[13]GALA L,CLOHISY J C,BEAULÉP E.Hip dysplasia in the young adult[J].J Bone Joint SurgAm,2016,98(1):63-73.
[14]姜海,李晓博,薛英森,等.髋关节造影辅助闭合复位治疗早期儿童发育性髋关节发育不良[J].实用骨科杂志,2020,26(7):647-650,661.
[15]MORRIS W Z,HINDS S,WORRALL H,et al.Secondary surgery and residual dysplasia following late closed or open reduction of developmental dysplasia of the hip[J].J Bone Joint SurgAm,2021,103(3):235-242.
[16]黎艺强,刘行,郭跃明,等.儿童发育性髋关节脱位闭合复位术后髋关节恢复正常X线表现影响因素的多中心回顾性研究[J].中华小儿外科杂志,2021,42(2):118-125.
[17]YANG S,SU F,JIA H R,et al.Cartilaginous predictors of residual acetabular dysplasia(RAD)in developmental dysplasia of the hip following closed or open reduction:a systematic review and meta-analysis[J].Front Pediatr,2023,29(11):1124123.
[18]孙彤彤,李各芳,南国新,等.发育性髋关节发育不良患儿围术期康复训练方案的构建研究[J].重庆医科大学学报,2021,46(4):470-473.
[19]孙彤彤.发育性髋关节发育不良围术期康复训练研究进展[J].重庆医学,2021,50(1):155-159.










