生殖道沙眼衣原体和生殖支原体对女性不孕患者性激素及炎症因子的影响论文
2024-09-04 11:44:56 来源: 作者:zhouxiaoyi
摘要:目的:生殖道沙眼衣原体和生殖支原体对女性不孕患者性激素、炎症因子的影响。方法:选取2022年1—12月福建医科大学附属三明第一医院收治的76例不孕患者作为观察组,同期入组50例健康查体人群作为对照组。两组均进行病原体检查。观察组进行性激素、炎症因子及抗子宫内膜抗体检查。比较观察组和对照组病原体阳性率。
【摘要】目的:生殖道沙眼衣原体和生殖支原体对女性不孕患者性激素、炎症因子的影响。方法:选取2022年1—12月福建医科大学附属三明第一医院收治的76例不孕患者作为观察组,同期入组50例健康查体人群作为对照组。两组均进行病原体检查。观察组进行性激素、炎症因子及抗子宫内膜抗体检查。比较观察组和对照组病原体阳性率。比较观察组感染患者和未感染患者抗子宫内膜抗体阳性率、性激素、炎症因子。结果:观察组生殖道沙眼衣原体和生殖支原体阳性率分别为15.79%和11.84%,明显高于对照组的2.00%和0,差异有统计学意义(P<0.05)。感染患者血清抗子宫内膜抗体阳性率明显高于未感染患者,差异有统计学意义(P<0.05)。感染患者促卵泡生成素、促黄体生成素、雌二醇均明显高于未感染患者,差异有统计学意义(P<0.05)。感染患者白细胞介素-2、肿瘤坏死因子-α水平均明显高于未感染患者,差异有统计学意义(P<0.05)。结论:生殖道沙眼衣原体和生殖支原体感染是导致女性不孕的重要原因,生殖道沙眼衣原体和生殖支原体感染会促进抗子宫内膜抗体的生成,并会影响性激素和炎症因子水平,进而引起不孕。
【关键词】不孕性激素炎症因子沙眼衣原体生殖支原体
不孕是临床常见病,已婚夫妇中10%~15%夫妇存在不孕,且其患病率呈逐年增长,加强育龄期夫妇生殖道病原体的筛查和治疗是降低不孕的关键[1-2]。不孕发病机制较为复杂,其中生殖道感染是引起不孕的重要原因,如沙眼衣原体、生殖支原体感染,二者均与女性生殖道炎症及孕产妇妊娠结局密切相关,当机体免疫功能下降或黏膜受损时,沙眼衣原体、生殖支原体会侵入生殖道,分泌的毒素可引起生殖道炎症、输卵管粘连阻塞、性激素分泌异常,进而诱发不孕症,另外病原体可黏附于精子表面阻挡精子运动,导致精子活力受影响,干扰受精卵产生,进而导致不孕的发生[3-4]。进行生殖道沙眼衣原体和生殖支原体感染与女性不孕、性激素分泌异常、炎症因子的研究具有重要参考意义,报道如下。
1资料与方法
1.1一般资料
选取2022年1—12月福建医科大学附属三明第一医院收治的76例不孕患者作为观察组,同期入组50例健康查体人群作为对照组。纳入标准:(1)观察组符合不育不孕的诊断标准,并排除男方因素所致,对照组均有正常生育史;(2)近2周未曾服用抗生素;(3)已婚女性;(4)观察组性生活正常,1年未怀孕。排除标准:(1)观察组因内分泌失调、排卵障碍等其他原因所致的不育不孕;(2)观察组先天性不孕症;(3)曾进行过重大妇科手术。观察组年龄25~45岁,平均年龄(34.85±5.62)岁;体重48~70 kg,平均体重(54.88±5.45)kg;婚龄1~6年,平均婚龄(3.48±1.32)年。对照组年龄25~47岁,平均年龄(34.90±5.56)岁;体重48~72 kg,平均体重(55.12±5.56)kg;婚龄1~6年,平均婚龄(3.55±1.40)年。两组年龄、体重及婚龄比较,差异无统计学意义(P>0.05),有可比性。本研究经医院医学伦理委员会批准,研究对象均知情同意。
1.2方法
两组均进行病原体检查。观察组进行性激素、炎症因子及抗子宫内膜抗体检查。
1.2.1病原体检查使用无菌窥阴器撑撑开阴道,先用生理盐水清洗阴道,再使用无菌棉拭子采集阴道分泌物,并将其置于试管中,加入1 mL生理盐水,震荡均匀后将震荡混合液转移至另一试管,将其置于离心机上离心5 min,取沉淀液,采用逆转录PCR技术检测生殖道沙眼衣原体和生殖支原体,仪器为ABIPrism 7 500型荧光定量PCR仪,检测试剂盒均购自上海羽朵生物科技有限公司,样本循环域值≤27 copies/mL视为阴性,样本循环域值≥30 copies/mL视为阳性,在二者之间需重复实验,再进行判定。
1.2.2性激素、炎症因子及抗子宫内膜抗体检查
抽取观察组患者空腹静脉血5 mL,离心分离血清(半径5.2 cm,1 500 r/min,10 min),使用化学发光法检测性激素指标[促卵泡生成素(正常值范围:卵泡期2.8~11.3 mIU/mL,黄体期1.2~9.0 mIU/mL)、促黄体生成素(正常值范围:卵泡期1.1~11.6 mIU/mL,黄体期0~14.7 mIU/mL,排卵期17.0~77.0 mIU/mL)、雌二醇(正常值范围:卵泡期0~84 pg/mL,黄体期27~246 pg/mL)],采用ELISA法检测血清抗子宫内膜抗体和炎症因子[白细胞介素-2(正常值范围:5~50 pg/mL)、肿瘤坏死因子-α(正常值范围:4.3~2.8 ng/L)]。
1.3观察指标及评价标准
(1)比较观察组和对照组病原体阳性率:比较生殖道沙眼衣原体和生殖支原体阳性率。(2)比较观察组感染患者和未感染患者抗子宫内膜抗体阳性率、性激素、炎症因子。
1.4统计学处理
本研究数据采用SPSS 22.0统计学软件进行分析和处理,计量资料以(x-±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2结果
2.1观察组和对照组病原体阳性率比较
观察组生殖道沙眼衣原体和生殖支原体阳性率分别为15.79%和11.84%,明显高于对照组的2.00%和0,差异有统计学意义(P<0.05),见表1。
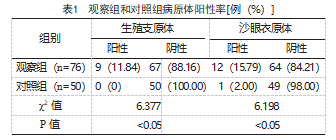
2.2观察组感染患者和未感染患者抗子宫内膜抗体阳性率比较
76例不孕患者中18例患者伴有病原体感染(感染患者)、58例患者未伴有病原体感染(未感染患者),感染患者血清抗子宫内膜抗体阳性率明显高于未感染患者,差异有统计学意义(P<0.05),见表2。

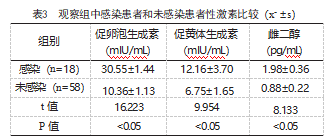
2.3观察组中感染患者和未感染患者性激素比较
感染患者促卵泡生成素、促黄体生成素、雌二醇均明显高于未感染患者,差异有统计学意义(P<0.05),见表3。
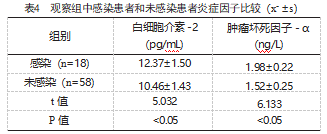
2.4观察组中感染患者和未感染患者炎症因子比较
感染患者白细胞介素-2、肿瘤坏死因子-α水平均明显高于未感染患者,差异有统计学意义(P<0.05),见表4。
3讨论
女性不孕已成为困扰育龄期妇女的严重社会问题,患者易出现各种负面情绪,导致生活质量严重下降。女性不孕以输卵管不孕居多,多为沙眼衣原体和生殖支原体感染,病原体感染后可在生殖道分泌大量毒素,引发自身免疫反应,释放大量炎症介质,导致局部炎症反应,致使输卵管粘连和输卵管堵塞,进而引起输卵管不孕,另外病原体感染也会影响精子代谢和运动,也会导致不孕发生。研究显示,炎症因子水平与输卵管不孕密切相关,炎症因子可对子宫、输卵管产生直接的细胞毒作用,对受精卵形成和受精卵着床产生不利影响,从而导致输卵管不孕发生,且炎症因子水平越高,则出现输卵管不孕风险越高[5-6]。本研究显示,观察组生殖道沙眼衣原体和生殖支原体阳性率分别为15.79%和11.84%,明显高于对照组的2.00%和0,表明生殖道沙眼衣原体和生殖支原体感染会增加女性不孕的发生风险。
妇女子宫内膜在卵巢激素的调节下会形成周期性剥落,一般不会产生自身免疫抗体,而当生殖道病原体感染会在生殖道分泌大量毒素,进而诱发机体自身免疫反应,刺激大量炎症介质的分泌,促使T淋巴细胞和吞噬细胞聚集在炎症部位,吞噬受损的内膜组织,同时可诱导机体产生抗子宫内膜抗体,当抗子宫内膜抗体与正常子宫内膜细胞中的抗原结合,可引起子宫内膜的免疫病理损伤,进而干扰和阻碍受精卵的形成和受精卵着床,因而,血清抗子宫内膜抗体检测可作为辅助诊断女性不孕的重要指标[7-8]。本研究显示,76例不育不孕患者中18例患者伴有病原体感染(感染患者)、58例患者未伴有病原体感染(未感染患者),感染患者血清抗子宫内膜抗体阳性率明显高于未感染患者,提示生殖道沙眼衣原体和生殖支原体感染会促进抗子宫内膜抗体的生成。
不孕与内分泌调节密切相关,当促卵泡生成素水平升高,自发性排卵则会减少,当促黄体生成素水平升高,会使女性过早排卵,从而影响正常卵子数量,进而降低卵子受精率及影响受精卵质量[9-10]。性激素水平也是影响自身抗体的重要原因,促卵泡生成素、促黄体生成素、雌二醇与血清抗子宫内膜抗体呈正相关。慢性炎症是引起不孕的重要原因,长期慢性炎症会导致多囊卵巢综合征、子宫内膜异位症、子宫内膜息肉等妇科疾病的发生,这些疾病与不育不孕密切相关,同时炎症反应也会导致卵巢功能和形态出现异常,降低子宫内膜容受性,影响受精卵着床,从而导致不孕发生,另外炎症因子会促进B细胞的增殖、分化和抗体形成,可破坏卵巢卵母细胞和卵泡膜细胞的细胞膜结构,引起卵巢的过度自损伤,导致卵巢功能障碍的发生[11-13]。本研究显示,观察组中病原体感染患者平均促卵泡生成素、促黄体生成素、雌二醇明显高于未感染患者,观察组中病原体感染患者平均白细胞介素-2、肿瘤坏死因子-α明显高于未感染患者,表明生殖道沙眼衣原体和生殖支原体感染可影响女性不孕患者性激素和炎症因子水平,从而导致不育不孕的发生。
综上所述,生殖道沙眼衣原体和生殖支原体感染是导致女性不孕的重要原因,生殖道沙眼衣原体和生殖支原体感染会促进抗子宫内膜抗体的生成,并会影响性激素和炎症因子水平,进而引起不孕。
参考文献
[1]徐玉庭,王华伟,饶猛,等.云南地区不孕不育夫妇生殖道支原体感染情况对比及差异分析[J].中国性科学,2022,31(9):46-50.
[2]邹芳霞,忽胜和,张丽蓉.滇西地区生殖道支原体感染与不孕不育相关性调查分析[J].云南医药,2022,43(1):6-9.
[3]杜娟,刘婷婷,付晴晴.女性生殖道支原体感染与不孕症的关系及其对阴道微生态的影响[J].川北医学院学报,2023,38(3):349-353.
[4]龚俊媚,沈瑛红.影响育龄期女性原发性和继发性不孕症的危险因素调查分析[J].中国妇幼保健,2023,38(2):289-292.
[5]温晶,张嵩卉,王晓宇,等.不孕妇女解脲支原体感染血清自身抗体及宫颈黏液炎症因子水平[J].中华医院感染学杂志,2023,33(4):598-601.
[6]于晨芳,宋春燕,石国亮,等.解脲支原体感染不孕患者抗精子抗体与抗子宫内膜抗体阳性率及其与宫颈黏液炎症因子水平的关系[J].广西医学,2018,40(18):2147-2149.
[7]郭婉茹,曾彬,崔静,等.AEMAb、ACPAb、AHCGAb在不孕患者中表达水平及与生殖激素含量的相关性[J].分子诊断与治疗杂志,2022,14(3):507-511.
[8]陈海娥,张申华,崔云静,等.血清抗子宫内膜抗体水平对PCOS合并不孕的预测价值[J].生殖医学杂志,2020,29(5):598-602.
[9]李耀伟.91例不孕女性需求性激素六项水平检查结果分析及指导意义[J].罕少疾病杂志,2022,29(2):108-110.
[10]安利峰,慈彩虹,尚立娜,等.免疫性不孕症患者自身抗体水平与性激素的相关性研究[J].检验医学与临床,2021,18(9):1289-1291.
[11]许嘉绵,毛丽华,林春丽,等.卵泡液中sRAGE、Vit D和TNF-α的含量与卵母细胞质量的相关性研究[J].生殖医学杂志,2023,32(9):1387-1392.
[12]李南南,吴菲,马瑞红,等.肿瘤坏死因子-α与不孕症的研究进展[J].中国生育健康杂志,2021,32(2):183-186.
[13]王莉,翟俊英,钮红丽.IL-8等炎性因子与bFSH在子宫内膜异位症不孕患者腹腔液水平及其与不孕的关系[J].实验与检验医学,2021,39(4):978-981.










