认知行为干预结合分阶段康复训练在强直性脊柱炎患者中的应用效果论文
2024-09-04 11:40:32 来源: 作者:zhouxiaoyi
摘要:目的:探讨认知行为干预结合分阶段康复训练在强直性脊柱炎患者中的应用效果。方法:选取2021年6月—2023年1月南华大学附属第二医院收治的126例强直性脊柱炎患者为研究对象,根据随机数表法分为试验组和参照组,参照组患者实施常规护理措施,试验组患者实施认知行为干预结合分阶段康复训练,比较两组患者干预前后肢体功能、生活质量、康复指标和自我管理能力。
【摘要】目的:探讨认知行为干预结合分阶段康复训练在强直性脊柱炎患者中的应用效果。方法:选取2021年6月—2023年1月南华大学附属第二医院收治的126例强直性脊柱炎患者为研究对象,根据随机数表法分为试验组和参照组,参照组患者实施常规护理措施,试验组患者实施认知行为干预结合分阶段康复训练,比较两组患者干预前后肢体功能、生活质量、康复指标和自我管理能力。结果:干预前,两组患者肢体功能、生活质量、康复指标比较,差异无统计学意义(P>0.05);干预后,两组患者肢体功能均明显改善,且试验组患者Bath强直性脊柱炎疾病活动性指数(BASDAI)评分和Bath强直性脊柱炎功能指数(BASFI)评分均低于参照组,差异有统计学意义(P<0.05);干预后,两组患者生活质量均明显改善,且试验组患者躯体功能、心理功能、健康状况和社会功能评分均明显高于参照组,差异有统计学意义(P<0.05);干预后,两组患者康复指标均改善,试验组患者扩胸度和Schober试验距离高于参照组,枕墙距和晨僵时间均少于参照组,差异有统计学意义(P<0.05);干预后,试验组患者饮食管理、依从性管理、症状管理和日常生活管理评分均高于参照组,差异有统计学意义(P<0.05)。结论:认知行为干预结合分阶段康复训练可提高强直性脊柱炎患者肢体功能,改善患者生活质量,促进患者康复,提高患者自我管理能力。
【关键词】认知行为干预分阶段康复训练强直性脊柱炎肢体功能生活质量
强直性脊柱炎是一种慢性疾病,主要表现为脊柱关节的炎症和骨化,病情逐渐发展可累及全身关节,严重时可能导致脊柱畸形和关节强直[1]。强直性脊柱炎的发病率存在地区差异,欧美国家相对较高,亚洲国家相对较低,这种差异可能受环境、遗传、生活方式等多种因素的影响[2]。近年来,随着城市化、工业化、饮食结构的变化,强直性脊柱炎的发病率逐渐上升,尤其在青少年和男性中更为常见。强直性脊柱炎的发病与多种因素有关,包括遗传、环境、生活方式等[3]。其中,遗传因素是最重要的影响因素之一。此外,环境因素也会增加强直性脊柱炎的发病风险,例如吸烟、感染、外伤等。生活方式因素也会对强直性脊柱炎的发病产生影响,例如缺乏锻炼、饮食不健康、长期压力等[4]。目前,强直性脊柱炎的治疗方法主要包括药物治疗、物理治疗、手术治疗等。此外,对强直性脊柱炎患者实施相应的护理干预措施尤为重要[5]。本研究探讨认知行为干预结合分阶段康复训练在强直性脊柱炎中的应用,主要探讨对患者肢体功能和生活质量的影响,现报告如下。
1资料与方法
1.1一般资料
选取2021年6月—2023年1月南华大学附属第二医院收治的126例强直性脊柱炎患者为研究对象。(1)纳入标准:①均符合强直性脊柱炎诊断标准[6];②均经脊柱侧弯试验和X线片确诊为强直性脊柱炎;③意识清楚,可积极配合治疗和护理。(2)排除标准:①合并严重器官性疾病;②合并其他类型脊柱疾病;③合并骨质疏松、类风湿关节炎等疾病;④其他原因引起的肢体功能障碍;⑤存在精神或意识障碍。根据随机数表法将患者分为试验组和参照组。试验组63例,男30例,女33例;年龄39~79岁,平均年龄(55.28±5.06)岁;病程8个月~5年,平均病程(2.96±0.38)年。参照组63例,男31例,女32例;年龄41~78岁,平均年龄(56.02±5.16)岁;病程5个月~6年,平均病程(2.92±0.42)年。两组患者一般资料比较,差异无统计学意义(P>0.05),有可比性。本研究经南华大学附属第二医院医学伦理委员会批准;患者及家属对本研究均知情同意。
1.2方法
参照组患者实施常规护理措施,包括用药指导、常规健康教育、肢体功能锻炼指导和心理干预等。试验组患者实施认知行为干预结合分阶段康复训练。(1)认知行为干预:①评估患者的心理状态。在开始认知行为干预前,首先需要评估患者的心理状态,包括焦虑、抑郁、自我价值感等方面。可以采用一些常见的心理测量工具,以便更全面地了解患者的心理健康状况。②设定治疗目标。根据评估结果,与患者一起制定具体的治疗目标。这些目标应该具体、可衡量,如减轻背痛、改善睡眠质量、提高心理健康水平等。目标的设定应考虑到患者的实际情况和需求,以增强其治疗参与度和积极性。③教育和信息传递。在认知行为干预的过程中,教育和信息传递是必不可少的一步。医生或心理治疗师应向患者提供关于强直性脊柱炎的知识,并解释认知行为干预的原理和作用机制。在此基础上,告知患者相关的认知习惯和行为模式的改变方法,并预期可能出现的困难和挑战。④认知重构。认知行为干预的核心是帮助患者重构不良的认知和思维模式。通过认知重构,患者可以逐步改变消极思维,如过度关注病情、自责、悲观等,转而培养积极健康的思维方式,如积极应对、接受现实和培养希望等。⑤行为改变。除了认知重构,认知行为干预还涉及行为的改变。通过设定明确的行为目标和制定相应的行动计划,帮助患者改变不良的行为习惯,如过度休息、避免运动等。同时,鼓励患者积极参与到合适的运动和康复训练中,以增强身体功能和自信心。⑥心理支持和反馈。在认知行为干预的过程中,医生或心理治疗师应给予患者充分的心理支持和积极的反馈。帮助患者建立积极的自我认同和自我肯定,提高他们的治疗依从性和治疗效果。(2)分阶段康复训练:①稳定期康复训练(早期)。在稳定期,患者的病情相对稳定,炎症反应有所缓解。主要目的是缓解疼痛、降低炎症、改善关节功能和预防进一步的损伤。a.作息规律:建立良好的睡眠和作息习惯,保证充足的休息和疼痛缓解。疼痛管理:采用热敷、冷敷、物理疗法等手段缓解关节疼痛和疼痛敏感度。b.关节保护:教授正确的体位和姿势,避免脊柱过度曲度和关节冲击,减轻疼痛和损伤。c.主动运动:进行适当的关节运动,保持关节柔韧性和肌力,例如颈椎、腰椎和髋关节的活动。②康复训练(中期)。主要目的是改善关节功能、增加肌力和提高姿势控制。a.关节活动度锻炼:通过运动疗法和物理疗法,增加关节活动度,缓解脊柱和关节的僵硬。b.肌力训练:以耐力和力量训练为主,通过力量训练和支撑带状训练提高患者肌肉的力量和稳定性。c.平衡训练:通过平衡训练和协调性练习,提高患者的姿势控制和稳定性,预防跌倒。d.有氧训练:进行适量的有氧运动,促进心肺功能和全身循环,增强患者的整体体能。③维持期康复训练(后期)。在治疗达到目标后,进入维持期康复训练。主要目的是巩固治疗效果、维持功能水平和预防复发。a.定期复查和评估:定期进行脊柱和关节的检查,评估患者的康复状况,及时调整康复训练计划。b.个性化训练计划:根据患者的具体病情和需求,制定个性化的康复训练计划,保持恰当的训练强度。c.康复教育:为患者和家属提供相关康复知识,教育患者如何预防和处理可能的复发和并发症。d.生活方式管理:指导患者养成良好的生活习惯,包括适当的营养摄入、合理的体重控制和避免过度劳累。
两组患者均持续干预1个月。
1.3观察指标及评价标准
(1)干预前后采用Bath强直性脊柱炎疾病活动性指数(BASDAI)[7]和Bath强直性脊柱炎功能指数(BASFI)[8]评估两组患者干预前后肢体功能,BASDAI和BASFI量表总分均为100分,评分越高,提示患者肢体功能越差。(2)干预前后采用生活质量综合评定问卷(GQOLI-74)[9]评估两组患者生活质量评分,包括躯体功能、心理功能、健康状况和社会功能,100分为满分,得分越高提示患者生活质量越好。(3)干预前后比较两组患者康复相关指标,包括扩胸度、枕墙距、晨僵时间和Schober试验距离。(4)使用本院自制的自我护理能力量表评估患者自我管理能力,包括饮食管理(0~50分)、依从性管理(0~50分)、症状管理(0~30分)和日常生活管理评分(0~30分),分值越高提示患者自我护理能力越好。
1.4统计学处理
本研究数据采用SPSS 26.0统计学软件进行分析和处理,计量资料以(x-±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2结果
2.1两组患者干预前后肢体功能比较
干预前,两组患者肢体功能比较,差异无统计学意义(P>0.05);干预后,两组患者肢体功能均明显改善,且试验组患者BASDAI评分和BASFI评分均低于参照组,差异有统计学意义(P<0.05),见表1。
2.2两组患者干预前后生活质量比较
干预前,两组患者生活质量比较,差异无统计学意义(P>0.05);干预后,两组患者生活质量均明显改善,且试验组患者躯体功能、心理功能、健康状况和社会功能评分均明显高于参照组,差异有统计学意义(P<0.05),见表2。
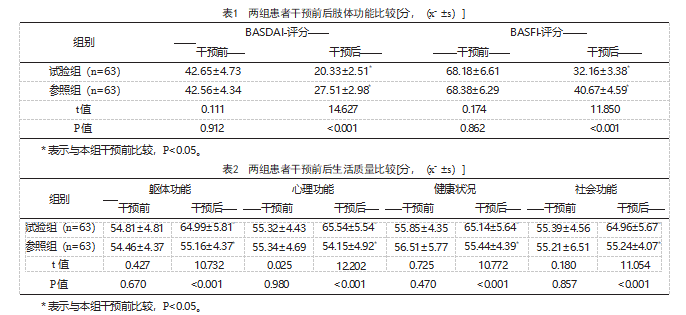
2.3两组患者干预前后康复指标比较
干预前,两组患者康复指标比较,差异无统计学意义(P>0.05);干预后,两组患者康复指标均改善,且试验组患者扩胸度和Schober试验距离高于参照组,枕墙距和晨僵时间均少于参照组,差异有统计学意义(P<0.05),见表3。
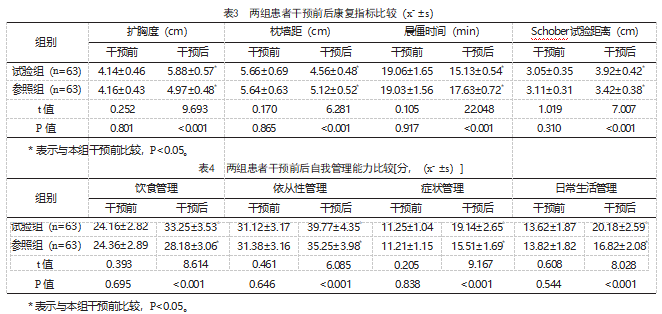
2.4两组患者干预前后自我管理能力比较
干预前,两组患者自我管理能力比较,差异无统计学意义(P>0.05);干预后,两组患者自我管理能力均改善,且试验组患者饮食管理、依从性管理、症状管理和日常生活管理评分均高于参照组,差异有统计学意义(P<0.05),见表4。
3讨论
强直性脊柱炎的发病机制涉及多个方面,包括遗传因素、免疫因素、细胞因子和信号通路等[10]。其中,HLA-B27基因与强直性脊柱炎的发病关系最为密切,该基因编码的蛋白质与关节面的抗原相结合,导致关节面的破坏和炎症的发生。此外,免疫因素也在强直性脊柱炎的发病中起着重要作用,例如T淋巴细胞和B淋巴细胞的异常激活,以及免疫细胞因子的过度分泌。细胞因子和信号通路的研究也为强直性脊柱炎的发病机制提供了新的视角。
目前,强直性脊柱炎的治疗方法主要包括药物治疗、物理治疗、手术治疗等[11]。药物治疗是强直性脊柱炎的常用治疗方法,主要包括非甾体抗炎药、免疫抑制剂、生物制剂等。物理治疗是强直性脊柱炎的另一种常用治疗方法,主要包括热敷、按摩、理疗等。这些方法可以缓解疼痛和僵硬,改善局部血液循环和关节活动度[12]。对于严重的强直性脊柱炎患者,手术治疗可能是唯一有效的治疗方法。手术方法包括关节置换、椎板切除术等,可以减轻疼痛、改善关节活动度和生活质量。由于疾病的慢性过程和不可逆转的性质,护理干预对于强直性脊柱炎患者的生活质量和治疗效果具有重要作用。
认知行为干预是一种基于认知心理学和行为学原理的心理治疗方法,它通过调整患者的认知方式和行为模式,帮助患者更好地应对疾病的影响,提高生活质量[13]。在强直性脊柱炎患者中,认知行为干预可以在以下几个方面发挥优势:(1)改善心理状态:强直性脊柱炎患者常常伴随着焦虑、抑郁等心理问题。认知行为干预可以帮助患者调整消极的思维方式,培养积极的心态,减轻焦虑和抑郁症状,提高心理健康水平[14]。(2)管理疼痛:疼痛是强直性脊柱炎患者最主要的症状之一。通过认知行为干预,可以帮助患者改变对疼痛的认知,减少对疼痛的注意力和担忧,提高对疼痛的耐受能力,从而减轻疼痛程度。(3)提高自我管理能力:认知行为干预注重培养患者自我管理的能力,帮助患者制定目标,并采取相应的行动来实现这些目标。在强直性脊柱炎患者中,通过认知行为干预,患者可以学会更好地管理病情,养成良好的生活习惯,提高自我效能感[15]。(4)促进康复恢复:认知行为干预的目标之一是帮助患者恢复功能并提高生活质量。对于强直性脊柱炎患者来说,认知行为干预可以通过适当的运动和功能训练,促进关节活动性,改善体能功能,提高日常生活能力[16]。
分阶段康复训练是指将康复过程分为不同的阶段进行针对性的康复训练,目的是逐步恢复患者的体能和功能。分阶段康复训练的原理是通过适当的运动和体力活动来改善患者的关节活动度、肌肉力量和神经功能[17]。分阶段康复训练在强直性脊柱炎患者中的优势主要体现在以下几方面:(1)减轻疼痛:分阶段康复训练可以通过运动来减轻炎症引起的疼痛,增加患者的疼痛耐受能力,并改善患者的生活质量。(2)提高关节活动度:分阶段康复训练可以通过逐步增加运动范围和关节活动度,减缓关节的僵硬和畸形,帮助患者恢复正常的活动功能。(3)强化肌肉力量:分阶段康复训练可以通过力量训练来增强患者的肌肉力量,改善患者的身体平衡和稳定性,减少关节的负担和损伤风险。(4)改善心肺功能:分阶段康复训练可以通过有氧运动来提高患者的心肺功能,增加患者的耐力和抗疲劳能力。(5)心理康复:分阶段康复训练注重患者的心理康复,通过心理支持和心理训练,减轻患者的情绪压力,提高患者的康复效果[18]。
本次研究结果显示,干预后试验组患者BASDAI评分和BASFI评分均低于参照组,提示认知行为干预结合分阶段康复训练可提高强直性脊柱炎患者肢体功能,干预后试验组患者躯体功能、心理功能、健康状况和社会功能评分均明显高于参照组,提示通过认知行为干预结合分阶段康复训练,强直性脊柱炎患者生活质量明显提高;干预后试验组患者扩胸度和Schober试验距离高于参照组,枕墙距和晨僵时间均少于参照组,提示认知行为干预结合分阶段康复训练可促进患者康复;干预后试验组患者饮食管理、依从性管理、症状管理和日常生活管理评分均高于参照组,提示认知行为干预结合分阶段康复训练可提高患者自我管理能力;上述结果与南鹤等[19]研究具有一致性。但本研究存在一定局限性,如选取样本量不多,患者对训练强度耐受程度不同等因素,可能造成一定偏倚,故建议加大样本量进行深入研究。
综上所述,认知行为干预结合分阶段康复训练可提高强直性脊柱炎患者肢体功能,改善患者生活质量,促进患者康复,提高患者自我管理能力。
参考文献
[1]许炜民,钱佳佳,黄桂成.强直性脊柱炎合并脊柱骨折患者的诊断治疗进展[J].当代医学,2019,25(31):190-194.
[2]徐胜前,黄烽.强直性脊柱炎的关节外损害及治疗[J].中华内科杂志,2018,57(3):171-174.
[3]范晓云,李志军.强直性脊柱炎的诊断与治疗[J].中华全科医学,2020,35(8):1256-1257.
[4]谢雅,杨克虎,吕青,等.强直性脊柱炎/脊柱关节炎患者实践指南[J].中华内科杂志,2020,59(7):511-518.
[5]崔莉,曹玲,姬学光.综合护理干预改善强直性脊柱炎患者运动功能及疼痛效果观察[J].贵州医药,2020,44(2):315-316.
[6]施桂英.强直性脊柱炎诊治指南(草案)[J].中华风湿病学杂志,2003,7(10):641-644.
[7]史亮亮.BASDAI评估表在强直性脊柱炎患者入院评估中的应用[C]//中国中西医结合学会.第十六届中国中西医结合风湿病学术会议论文集.北京:中国中西医结合学会,2018.
[8]李汝清,雷军,郎静.功能康复锻炼对强直性脊柱炎疾病评价指数的影响[J].中国临床保健杂志,2017,20(3):291-293.
[9]田智慧,宁向君,刘会敏.舒适护理联合持续性被动运动对老年股骨颈骨折患者术后相关活动角度及GQOLI-74评分的影响[J].河南外科学杂志,2019,25(5):183-184.
[10]杜琳,高延征.强直性脊柱炎诊断及治疗新进展[J].中华实用诊断与治疗杂志,2019,33(7):629-631.
[11]姜珊,郭彩霞,南鹤,等.强直性脊柱炎病人非药物治疗护理研究进展[J].护理研究,2019,33(15):2636-2639.
[12]杨语盈,王淼,王立娟,等.强直性脊柱炎运动疗法的研究现状与进展[J].中华物理医学与康复杂志,2019,41(6):477-480.
[13]王淑华,高玲,沙磊,等.认知行为治疗对强直性脊柱炎患者睡眠障碍的影响[J].实用临床医学,2012,13(4):92-94.
[14]刘林.心理护理干预联合功能锻炼对强直性脊柱炎患者心理状态及功能改善的影响[J].现代诊断与治疗,2020,31(6):992-993.
[15]王伟,刘雪梅.延续护理心理干预方式对强直性脊柱炎患者抑郁和焦虑状态的影响[J].中国健康心理学杂志,2018,26(4):555-558.
[16]高楠,宁杰,周耿民.医护联合延续性护理模式对强直性脊柱炎患者功能锻炼效果的影响[J].国际护理学杂志,2020,39(12):2300-2302.
[17]刘丽娟.分阶段延续性护理模式对强直性脊柱炎患者的影响[J].实用中西医结合临床,2019,19(12):156-158.
[18]李亚敏,许素清,陈谊月,等.强直性脊柱炎患者慢性病管理护理专家建议(2019版)[J].中华风湿病学杂志,2020,24(5):292-296.
[19]南鹤,李笑蕾.综合康复护理对强直性脊柱炎患者生活质量改善的效果评估[J].吉林医学,2020,41(5):1227-1228.










