尾侧中间联合入路在腹腔镜结肠癌完整结肠系膜切除术患者中的应用效果论文
2024-07-19 10:19:03 来源: 作者:xieshijia
摘要:目的:观察尾侧中间联合入路在腹腔镜结肠癌完整结肠系膜切除术患者中的应用效果。方法:回顾性分析2020年1月至2021年12月该院收治的60例右半结肠癌并不完全性肠梗阻患者的临床资料,根据手术入路不同将其分为对照组和研究组各30例。两组均行腹腔镜结肠癌完整结肠系膜切除术治疗,对照组采用头侧中间联合入路,研究组采用尾侧中间联合入路,两组术后均随访1年。比较两组手术相关指标(手术时间、术中出血量、排便时间、排气时间、术后住院时间)水平,手术前后应激指标[促肾上腺皮质激素(ACTH)、皮质醇(Cor)、去甲肾上腺
【摘要】目的:观察尾侧中间联合入路在腹腔镜结肠癌完整结肠系膜切除术患者中的应用效果。方法:回顾性分析2020年1月至2021年12月该院收治的60例右半结肠癌并不完全性肠梗阻患者的临床资料,根据手术入路不同将其分为对照组和研究组各30例。两组均行腹腔镜结肠癌完整结肠系膜切除术治疗,对照组采用头侧中间联合入路,研究组采用尾侧中间联合入路,两组术后均随访1年。比较两组手术相关指标(手术时间、术中出血量、排便时间、排气时间、术后住院时间)水平,手术前后应激指标[促肾上腺皮质激素(ACTH)、皮质醇(Cor)、去甲肾上腺素(NE)、肾上腺素(E)]水平、炎性指标[肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)、C反应蛋白(CRP)]水平、肿瘤标志物[癌胚抗原(CEA)、糖类抗原125(CA125)、糖类抗原19-9(CA19-9)]水平,并发症发生率和1年生存率。结果:研究组手术时间、排便时间、排气时间、术后住院时间均短于对照组,术中出血量少于对照组,差异有统计学意义(P<0.05);术后1 d,研究组ACTH、Cor、NE、E、CRP、TNF-α、IL-6水平均低于对照组,差异有统计学意义(P<0.05);术后3 d,研究组CEA、CA125、CA19-9水平均低于对照组,差异有统计学意义(P<0.05);两组并发症发生率和1年生存率比较,差异均无统计学意义(P>0.05)。结论:尾侧中间联合入路应用于腹腔镜结肠癌完整结肠系膜切除术患者可改善手术相关指标水平,降低术后应激指标、炎性指标和肿瘤标志物水平,效果优于头侧中间联合入路。
【关键词】腹腔镜结肠癌完整结肠系膜切除术;尾侧中间联合入路;头侧中间联合入路;应激;炎性因子;肿瘤标志物;并发症
Application effects of caudal combined intermediate approach in laparoscopic complete mesocolic excision for colon cancer patients
FU Yuan
(Department of Gastrointestinal Surgery of the People’s Hospital of Liaoning Province,Shenyang 110003 Liaoning,China)
【Abstract】Objective:To observe application effects of caudal combined intermediate approach in laparoscopic complete mesocolic excision for colon cancer patients.Methods:The clinical data of 60 patients with right colon cancer and incomplete intestinal obstruction admitted to this hospital from January 2020 to December 2021 were retrospectively analyzed.According to the different surgical approaches,they were divided into control group and study group,30 cases in each group.Both groups were treated with laparoscopic complete mesocolic excision for colon cancer.The control group was treated with the cranial combined intermediate approach,while the study group was treated with the caudal combined intermediate approach.Both groups were followed up for 1 year.The levels of operation-related indicators(operation time,intraoperative blood loss,defecation time,exhaust time,postoperative hospitalization time),stress indicators[adrenocorticotropic hormone(ACTH),cortisol(Cor),norepinephrine(NE),epinephrine(E)],inflammatory indicators[tumor necrosis factor-α(TNF-α),interleukin-6(IL-6),C-reactive protein(CRP)],tumor markers[carcinoembryonic antigen(CEA),carbohydrate antigen 125(CA125),carbohydrate antigen 19-9(CA19-9)]before and after the surgery,the incidence of complications,and the 1-year survival rate were compared between the two groups.Results:The operation time,the defecation time,the exhaust time and the postoperative hospitalization time of the study group were shorter than those of the control group,the intraoperative blood loss was less than that of the control group,and the differences were statistically significant(P<0.05).One day after the surgery,the levels of ACTH,Cor,NE,E,CRP,TNF-αand IL-6 in the study group were lower than those in the control group,and the differences were statistically significant(P<0.05).Three days after the surgery,the levels of CEA,CA125 and CA19-9 in the study group were lower than those in the control group,and the differences were statistically significant(P<0.05).However,there were no significant differences in the incidence of complications and the 1-year survival rate between the two groups(P>0.05).Conclusions:The caudal combined intermediate approach in the patients with laparoscopic complete mesocolic excision of colon cancer can improve the levels of operation-related indicators and reduce the levels of postoperative stress indicators,inflammatory indicators and tumor markers.Moreover,it is superior to the cranial combined intermediate approach.
【Keywords】Laparoscopic complete mesocolic excision for colon cancer;Caudal combined intermediate approach;Cranial combined intermediate approach;Stress;Inflammatory factor;Tumor marker;Complication
结肠癌是临床常见的消化道恶性肿瘤,好发于直肠以及直肠与乙状结肠的交界处。右半结肠癌患者主要表现为腹部肿块、血便等[1-2]。腹腔镜结肠癌完整结肠系膜切除术的临床疗效显著,但对于手术入路的选择尚未明确。既往多采用头侧中间联合入路,安全性高,操作简单,但淋巴结清扫难度较大[3]。尾侧中间联合入路可减少对大网膜、结肠及其系膜的多次翻动,减轻组织损伤[4]。本文观察尾侧中间联合入路在腹腔镜结肠癌完整结肠系膜切除术患者中的应用效果。

1资料与方法
1.1一般资料回顾性分析2020年1月至2021年12月本院收治的60例右半结肠癌并不完全性肠梗阻患者的临床资料。纳入标准:符合右半结肠癌并不完全性肠梗阻诊断标准[5];年龄>18岁;符合腹腔镜结肠癌完整结肠系膜切除术指征;临床资料完整。排除标准:近1年内有腹部手术史;合并凝血功能障碍;术前接受过放化疗;合并严重外伤或感染性疾病;术中转开腹。患者对本研究内容了解并自愿签署知情同意书。根据手术入路不同将其分为对照组和研究组各30例。对照组男18例,女12例;年龄30~65岁,平均(53.98±4.62)岁;体质量指数18.00~25.00 kg/m2,平均(22.56±2.17)kg/m2;肿瘤直径3~6 cm,平均(4.63±1.20)cm;肿瘤部位:盲肠8例,升结肠14例,结肠肝曲8例;临床分期:Ⅰ期4例,Ⅱ期11例,Ⅲ期15例。研究组男20例,女10例;年龄30~65岁,平均(54.12±5.00)岁;体质量指数18.00~25.00 kg/m2,平均(22.17±2.04)kg/m2;肿瘤直径3~6 cm,平均(4.63±1.20)cm;肿瘤部位:盲肠10例,升结肠15例,结肠肝曲5例;临床分期:Ⅰ期6例,Ⅱ期10例,Ⅲ期14例。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2方法两组均行腹腔镜结肠癌完整结肠系膜切除术治疗,术前1 d进食流质食物,术前30 min预防性抗感染,并进行气管插管全身麻醉。
对照组采用头侧中间联合入路。患者取头高足低位,于脐左缘作一切口作为观察孔,于反麦氏点、反麦氏点外上方腋前线处作辅助孔和主操作孔,建立人工气腹,置入腹腔镜,探查肿瘤位置和大小,离断胃结肠韧带,并切开横结肠系膜前叶,充分暴露右结肠静脉、结肠中静脉以及胃网膜右静脉,然后调整患者体位为足高头低位,切开回结肠血管周围系膜,沿Toldt间隙游离回结肠动脉及周围静脉,于肠系膜上静脉右侧根部进行结扎,钝性分离结肠内血管并离断,之后向肠系膜上静脉头侧继续分离,离断胃结肠干并沿Toldt间隙分离系膜后方,留置引流管并常规关腹。
研究组采用尾侧中间联合入路。患者取头高足低位,人工气腹的建立及腹腔镜置入操作同对照组。首先采取尾侧入路,以后腹膜、右侧肠系膜根部融合处的交界线作为入口,进入右结肠后间隙,再对Toldt间隙进行拓展,充分暴露胰腺组织、十二指肠,之后再转为中间入路,沿肠系膜上静脉进行分离,确定回结肠血管位置,离断结肠系膜静脉及结肠中动脉右支,清扫胃结肠干等血管并使用纱布进行包围,打开结肠系膜,连通后腹膜,于根部离断纱布包围内的相关胃结肠干属支,同时清扫淋巴结,对右侧结肠、升结肠外侧腹膜进行游离,完全游离右半结肠和腹膜,之后于上腹部中央作切口用于切除肿瘤和重建消化道。
1.3观察指标(1)比较两组手术相关指标水平,包括手术时间、术中出血量、排便时间、排气时间、术后住院时间。(2)比较两组手术前后应激指标水平。采集空腹静脉血3 mL,以3500 r/min,离心半径7 cm,离心10 min,留取血清,采用放射免疫法检测促肾上腺皮质激素(ACTH)、皮质醇(Cor)、去甲肾上腺素(NE)、肾上腺素(E)水平。(3)比较两组手术前后炎性指标水平。采用酶联免疫吸附试验检测肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)水平,采用散射比浊法检测C反应蛋白(CRP)水平。(4)比较两组手术前后肿瘤标志物水平。采用全自动化学发光仪测定癌胚抗原(CEA)、糖类抗原125(CA125)、糖类抗原19-9(CA19-9)水平。(5)比较两组并发症发生率。(6)术后随访1年,比较两组生存率。1.4统计学方法采用SPSS 27.0统计学软件处理数据,计量资料以(x—±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2结果
2.1两组手术相关指标水平比较研究组手术时间、排便时间、排气时间、术后住院时间均短于对照组,术中出血量少于对照组,差异有统计学意义(P<0.05)。见表1。
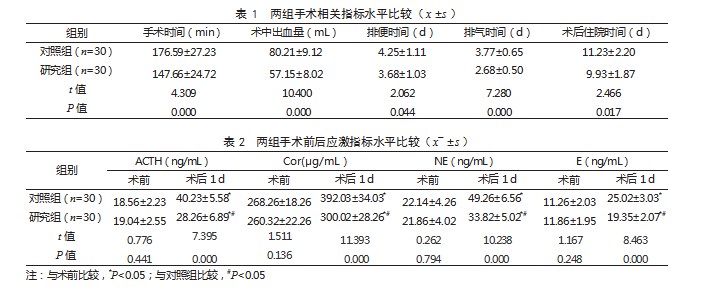
2.2两组手术前后应激指标水平比较术前,两组ACTH、Cor、NE、E水平比较,差异均无统计学意义(P>0.05);术后1 d,两组ACTH、Cor、NE、E水平均高于术前,但研究组低于对照组,差异有统计学意义(P<0.05)。见表2。
2.3两组手术前后炎性指标水平比较术前,两组CRP、TNF-α、IL-6水平比较,差异均无统计学意义(P>0.05);术后1 d,两组CRP、TNF-α、IL-6水平均高于术前,但研究组低于对照组,差异有统计学意义(P<0.05)。见表3。
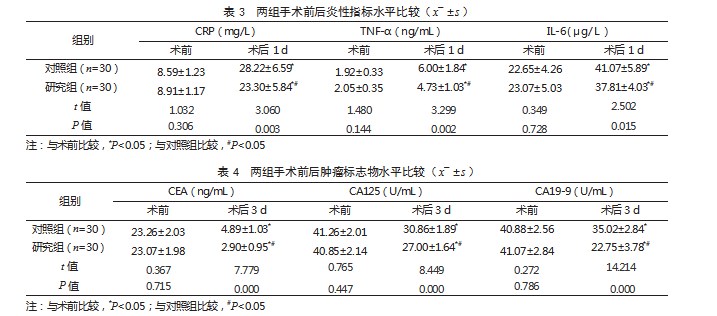
2.4两组手术前后肿瘤标志物水平比较术前,两组CEA、CA125、CA19-9水平比较,差异均无统计学意义(P>0.05);术后3 d,两组CEA、CA125、CA19-9水平均低于术前,且研究组低于对照组,差异有统计学意义(P<0.05)。见表4。
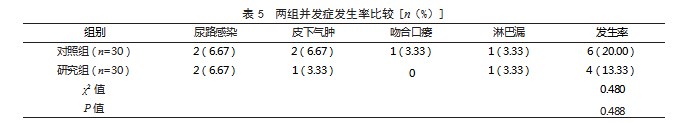
2.5两组并发症发生率比较两组并发症发生率比较,差异无统计学意义(P>0.05)。见表5。
2.6两组生存率比较研究组1年生存率为93.33%(28/30),对照组1年生存率为86.67%(26/30),两组1年生存率比较,差异无统计学意义(χ2=0.185,P=0.667)。
3讨论
右半结肠癌是常见的结肠癌类型,而不完全性肠梗阻是该病常见的并发症[6]。目前,右半结肠癌并不完全性肠梗阻患者优先考虑手术治疗,其中腹腔镜结肠癌完整结肠系膜切除术具有创伤小、恢复快及术野清晰等优势。研究表明,手术入路方式的选择与手术效果具有一定的联系。头侧中间联合入路可方便术中处理变异血管和寻找腹膜后间隙,操作简单,尤其适用于肥胖患者,但可能引起病灶破裂,造成癌细胞转移,增加术后复发率[7]。而尾侧中间联合入路有利于充分暴露术野,方便术者精准操作,可避免对正常组织、器官的损伤,安全性更高[8]。
本研究结果显示,研究组手术时间、排便时间、排气时间、术后住院时间均短于对照组,术中出血量少于对照组。分析原因为尾侧中间联合入路术野清晰,有利于精准切除病灶,避免损伤右半结肠系膜,因此可减少术中出血量,且尾侧中间联合入路中后腹膜、小肠系膜根部的交界线更明显,术中操作更简单,手术时间更短,患者术后恢复更快,术后住院时间更短[9]。
本研究结果同时显示,术后1 d,研究组ACTH、Cor、NE、E、CRP、TNF-α、IL-6水平均低于对照组。分析原因为尾侧中间联合入路能够充分暴露肠系膜上静脉各属支,避免对其他血管造成损伤,因此术后应激反应和炎症反应更轻[10]。本研究结果还显示,术后3 d,研究组CEA、CA125、CA19-9水平均低于对照组。分析原因为尾侧中间联合入路在寻找右半结肠后间隙时可准确观察尾侧入路层面,具有解剖优势;此外,拓展十二指肠间隙可使尾侧入路操作更易掌握,有利于准确切除病灶,从而降低肿瘤标志物水平[11]。
本研究结果又显示,两组并发症发生率和1年生存率比较,差异均无统计学意义。提示尾侧中间联合入路未增加手术风险,且与头侧中间联合入路的远期疗效相当。
综上所述,尾侧中间联合入路应用于腹腔镜结肠癌完整结肠系膜切除术患者可改善手术相关指标水平,降低术后应激指标、炎性指标和肿瘤标志物水平,效果优于头侧中间联合入路。
参考文献
[1]王甲南,卢涛,崔大炜,等.腹腔镜下全结肠系膜切除对右半结肠癌根治术患者手术效果及恢复情况的影响[J].中国内镜杂志,2020,26(3):38-42.
[2]赵宏升,潘吉勇,闫瑞峰,等.中间尾侧联合入路与头侧中间入路在右半结肠癌并发不全性肠梗阻患者腹腔镜下完整结肠系膜切除术中的效果比较[J].中国综合临床,2020,36(2):121-124.
[3]杜波涛,宰守峰,毛争强.中间尾侧联合入路腹腔镜下右半结肠切除术治疗右半结肠癌合并不全性肠梗阻的疗效及安全性[J].中国医学工程,2022,30(1):83-86.
[4]蒋雪峰,肖宝来,孙以民,等.腹腔镜下右半结肠切除术尾侧联合中间入路与中间入路的疗效比较[J].中华结直肠疾病电子杂志,2020,9(4):391-395.
[5]中华人民共和国国家卫生和计划生育委员会医政医管局,中华医学会肿瘤学分会.中国结直肠癌诊疗规范(2017年版)[J].中国实用外科杂志,2018,38(10):1089-1103.
[6]李鸿鹏,张戈,李明晋,等.腹腔镜下中间入路与尾侧联合内侧入路在右半结肠癌根治性切除术中的应用价值对比[J].中国现代普通外科进展,2020,23(3):194-196.
[7]熊文俊,朱晓峰,刘阳文,等.尾内侧入路联合中间翻页式淋巴结清扫腹腔镜右半结肠癌根治术疗效观察[J].中华胃肠外科杂志,2021,24(3):272-276.
[8]连玉贵,周全博,段小飞,等.尾侧联合肠系膜上静脉优先入路机器人辅助下全结肠系膜切除治疗右半结肠癌的效果[J].郑州大学学报(医学版),2021,56(3):341-345.
[9]刘郁,段绍斌.腹腔镜下头尾结合入路与完全头侧入路手术治疗右半结肠癌的临床疗效对比[J].中国普通外科杂志,2021,30(4):488-492.
[10]杨熙华,罗吉辉,肖方涛,等.头尾侧联合入路腹腔镜右半结肠癌根治术的近期临床疗效分析[J].中国普通外科杂志,2020,29(4):391-399.
[11]周珩,曹会鲲,胡晓东,等.不同入路腹腔镜下完整结肠系膜切除术治疗右半结肠癌并发不全性肠梗阻的疗效[J].局解手术学杂志,2021,30(4):325-329.










