UG-PTGD 治疗对老年急性胆囊炎患者疼痛程度的影响论文
2024-06-24 14:25:42 来源: 作者:xieshijia
摘要:目的探究超声引导下经皮经肝胆囊穿刺置管引流术(Ultrasound Guided Percutaneous Transhepatic Gall‐bladder Drainage,UG-PTGD)治疗对老年急性胆囊炎患者疼痛程度的影响。方法选取江阴市中医院于2020年3月—2023年6月收治的93例老年急性胆囊炎患者为研究对象,按治疗方式不同分为对照组(46例)、观察组(47例)。对照组予以胆囊造瘘术治疗,观察组行UG-PTGD治疗。手术完成后,对比两组围术期指标、术后疼痛程度及炎性因子水平。结果观察组术中
[摘要]目的探究超声引导下经皮经肝胆囊穿刺置管引流术(Ultrasound Guided Percutaneous Transhepatic Gall‐bladder Drainage,UG-PTGD)治疗对老年急性胆囊炎患者疼痛程度的影响。方法选取江阴市中医院于2020年3月—2023年6月收治的93例老年急性胆囊炎患者为研究对象,按治疗方式不同分为对照组(46例)、观察组(47例)。对照组予以胆囊造瘘术治疗,观察组行UG-PTGD治疗。手术完成后,对比两组围术期指标、术后疼痛程度及炎性因子水平。结果观察组术中出血量、手术时间、拔管时间、排气时间及下床时间均优于对照组,差异有统计学意义(P均<0.05)。观察组术后即刻、术后第3天、第7天视觉模拟评分(Visual Analog Scale,VAS)为(1.29±0.31)分、(5.03±1.41)分和(3.54±0.54)分,均低于对照组,差异有统计学意义(t=3.872、2.106、2.980,P均<0.05)。观察组白细胞计数(White Blood Cell Count,WBC)、白细胞介素-6(Interleukin-6,IL-6)、C反应蛋白(C-reactive Protein,CRP)水平均低于对照组,差异有统计学意义(P均<0.05)。结论针对老年急性胆囊炎患者,采取UG-PTGD治疗具有一定手术操作优势,有助于降低患者的炎性因子水平,且减轻患者术后的疼痛程度。
[关键词]超声引导下经皮经肝胆囊穿刺置管引流术;胆囊造瘘术;疼痛程度;围术期指标;炎性因子水平
Effect of UG-PTGD Therapy on Pain Degree in Elderly Patients with Acute Cholecystitis
LIU Wenqing,LIU Hui,BAO Lizhen
Department of General Surgery,Jiangyin Hospital of Traditional Chinese Medicine,Jiangyin,Jiangsu Province,
214400 China
[Abstract]Objective To explore the effect of ultrasound guided percutaneous transhepatic gallbladder drainage(UG-PTGD)on pain degree in elderly patients with acute cholecystitis.Methods A total of ninety-three elderly patients with acute cholecystitis admitted to Jiangyin Hospital of Traditional Chinese Medicine from March 2020 to June 2023 were selected as the study objects,and were divided into control group(46 cases)and observation group(47 cases)ac‐cording to different treatment methods.The control group was treated with cholecystostomy,and the observation group was treated with UG-PTGD.After the operation,the perioperative indexes,postoperative pain and inflammatory fac‐tors were compared between the two groups.Results The intraoperative blood loss,operation time,extubation time,ex‐haust time and getting out of bed time in observation group were better than those in control group,and the differences were statistically significant(all P<0.05).The score of Visual Analog Scale(VAS)of the observation group were(1.29±0.31)points,(5.03±1.41)points,(3.54±5.54)points,lower than those of the control group immediately after sur‐gery,at the third and seventh day after surgery,and the differences were statistically significant(t=3.872,2.106,2.980,all P<0.05).The levels of white blood cell count(WBC),interleukin-6(IL-6)and C-reactive protein(CRP)in observation group were lower than those in control group,and the differences were statistically significant(all P<0.05).Conclusion For elderly patients with acute cholecystitis,UG-PTGD treatment has certain advantages in surgical op‐eration,which can help reduce the level of inflammatory factors and reduce the degree of postoperative pain of pa‐tients.
[Key words]Ultrasound guided percutaneous transhepatic gallbladder drainage;Cholecystostomy;Degree of pain;Perioperative indexes;Inflammatory factor level
急性胆囊炎主要是由细菌感染或胆囊管堵塞而造成的胆囊炎症,主要临床特征为右腹部出现疼痛,伴有恶心呕吐,并存在腹肌强直反应,触碰时会有剧烈疼痛[1]。当病情进展至晚期,患者全身低热,并可能出现黄疸[2]。据统计,约90%以上的急性胆囊炎患者同时存在胆囊结石[3]。当患者出现严重胆道感染、胆囊坏疽性炎症、穿孔时,应当采取手术治疗[4]。目前,临床上常见的手术形式包括胆囊造瘘术及胆囊切除术[5]。虽然传统手术能够有效治疗急性胆囊炎,但由于切口较大,术后康复较慢,且疼痛程度较为明显[6]。有文献指出,超声引导下经皮经肝胆囊穿刺置管引流术(Ultrasound Guided Percutaneous Transhe‐patic Gallbladder Drainage,UG-PTGD)作为微创手术,穿刺创伤较小,术后恢复快,且安全性较高[7]。另有研究认为,该方式能够作为治疗急性重症胆囊炎的首选方案[8]。然而,目前关于UG-PTGD在急性胆囊炎治疗中的效果分析仍鲜有报道。为进一步探究其临床应用价值,本研究选取江阴市中医院于2020年3月—2023年6月收治的93例老年急性胆囊炎患者为研究对象展开分析,现报道如下。
1资料与方法
1.1一般资料
选取本院收治的93例老年急性胆囊炎患者为研究对象,按治疗方式的不同分为对照组46例、观察组47例。对照组男22例,女24例;年龄60~81岁,平均(70.45±4.06)岁。观察组男24例,女23例,年龄60~81岁,平均(70.05±4.26)岁。两组一般资料比较,差异无统计学意义(P均>0.05),具有可比性。本研究通过患者知情同意,且通过本院医学伦理委员会审批(2020002)。
1.2纳入与排除标准
纳入标准:①经临床诊断确诊为急性胆囊炎[9];②年龄≥60岁;③患者及家属对研究知情,签署同意书。
排除标准:①肝肾功能严重受损者;②凝血功能异常者;③合并恶性肿瘤或严重心血管疾病者。
1.3方法
对照组予以胆囊造瘘术治疗,具体流程为:术前8 h采取常规禁饮禁食,进入麻醉室后进行生命指征监测,并提供抗感染治疗。患者取仰卧位,在胆囊部位作为麻醉穿刺点,行局部麻醉。在腹正中旁线作8~10 cm切口,在胆囊处放置引流管,固定后缝合切口。在术后实施常规抗感染治疗和静脉营养支持。
观察组行UG-PTGD治疗,具体流程为:术前管理与对照组一致。患者取仰卧位,使用超声仪探查患者胆囊的位置、大小。通过B超引导,将穿刺点定于右腋前线第8、9肋间。实施局麻后,使用18G穿刺针进行穿刺,抽取胆汁并将导丝放入胆囊。退出穿刺针,并沿导丝在胆囊腔放入8F猪尾样导管,超声定位后拔出导丝,固定后外接引流袋。在术后实施常规抗感染治疗和静脉营养支持。
1.4观察指标
①围术期指标:在手术开始后直至患者出院前,记录两组术中出血量、手术时间、拔管时间、排气时间及下床时间。
②疼痛程度:通过视觉模拟评分法(Visual Ana‐log Scale,VAS)评估两组患者在手术即刻、术后第3天、术后第7天的疼痛程度。分值0~10分,分数越高,表明患者的疼痛越剧烈。
③炎性因子水平:于手术前后,采集两组清晨静脉血5 mL送检,在实验室环境下检测两组的白细胞计数(White Blood Cell Count,WBC)、白细胞介素-6(Interleukin-6,IL-6)、C反应蛋白(C-reactive Protein,CRP)水平。
1.5统计方法
采用SPSS 26.0统计学软件分析数据,围术期指标、VAS评分、炎性因子水平为符合正态分布的计量资料,以(±s)表示,组间差异比较进行t检验。P<0.05为差异有统计学意义。
2结果
2.1两组患者围术期指标比较
观察组患者的术中出血量、手术时间、拔管时间、排气时间及下床时间均优于对照组,差异有统计学意义(P均<0.05)。见表1。
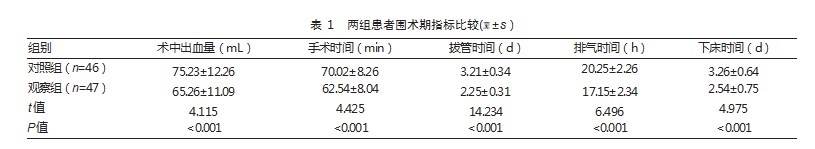
2.2两组患者疼痛程度比较
观察组术后即刻、术后第3天、第7天的VAS评分均低于对照组,差异有统计学意义(P均<0.05)。见表2。
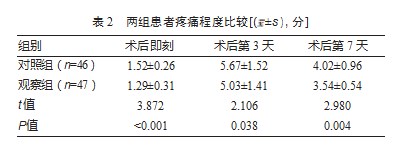
2.3两组患者炎性因子水平比较
术后,观察组患者的WBC、IL-6、CRP水平均低于对照组,差异有统计学意义(P均<0.05)。见表3。
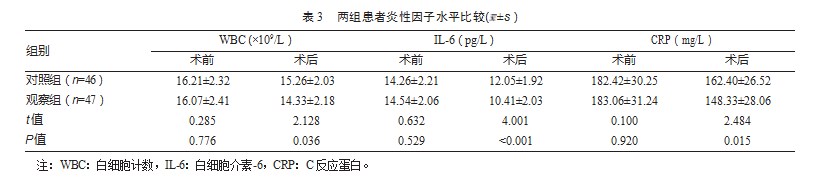
3讨论
老年急性胆囊炎患者病情往往较重,胆囊周围组织水肿、粘连、组织层次分界不清,手术切除难度明显增大[10]。同时,老年患者身体状况较差,重要脏器功能减退,同时合并多种慢性疾病,如心脏病、高血压等,增加了手术风险,因而对手术的耐受能力有限,容易发生术后并发症[11]。有研究指出,相较于传统手术,UG-PTGD无需开腹手术,具有定位精准、创伤较小、恢复较快的优势[12]。基于此,本院展开相应研究。研究结果显示,观察组术中出血量(65.26±11.09)mL、手术时间(62.54±8.04)min、拔管时间(2.25±0.31)d、排气时间(17.15±2.34)h及下床时间(2.54±0.75)d均优于对照组的(75.23±12.26)mL、(70.02±8.26)min、(3.21±0.34)d、(20.25±2.26)h、(3.26±0.64)d(P均<0.05)。李玥铭等[13]的研究同样指出,观察组术中出血量(66.08±12.24)mL、手术时间(63.55±9.17)min、拔管时间(2.16±0.28)d、排气时间(17.08±2.26)h及下床时间(2.47±0.72)d均优于对照组的(74.42±11.53)mL、(70.27±8.15)min、(3.09±0.26)d、(20.17±2.08)h、(3.16±0.73)d(P均<0.05)。这表明UG-PTGD通过超声引导,提供实时、高分辨率影像,更准确地定位目标区域,从而减少手术时间和出血量。而较轻的手术创伤缩短了拔管时间、排气时间和下床时间,利于患者尽快康复。本研究另一结果显示,观察组VAS评分术后即刻(1.29±0.31)分、术后第3天(5.03±1.41)分、第7天(3.54±0.54)分均低于对照组的(1.52±0.26)分、(5.67±1.52)分、(4.02±0.96)分(P均<0.05)。史国星等[14]的研究显示,观察组VAS评分术后即刻(1.32±0.29)分、术后第3天(5.17±1.46)分、第7天(3.47±0.44)分均低于对照组的(1.48±0.32)分、(5.52±1.48)分、(4.12±0.88)分(P均<0.05)。这说明经皮经肝胆囊穿刺置管引流术切口较小,避免了因开腹手术造成的创伤,同时也减少了对周围组织的损伤,进而减轻了患者的疼痛。本研究还发现,观察组WBC、IL-6、CRP水平均低于对照组(P均<0.05),与邱凯等[15]的研究结果近似。在急性胆囊炎患者中,WBC升高通常与胆囊感染和炎症有关,IL-6升高后能够引起全身性炎症反应,而CRP将会在胆囊发生炎症后释放。观察组炎性因子水平降低明显,进一步证实了UG-PTGD的治疗方式更为精细,有助于降低全身的应激反应,缓解了患者的不适症状。
综上所述,对于老年急性胆囊炎患者,采取UG-PTGD治疗能够降低患者的疼痛程度,加快患者康复速度。
[参考文献]
[1]邱锐.经皮经肝胆囊穿刺引流术治疗急性胆囊炎的现状[J].中国微创外科杂志,2021,21(9):838-843.
[2]刘思莹,李鹏,张澍田,等.急性胆囊炎内镜及介入治疗的研究进展[J].临床肝胆病杂志,2022,38(6):1445-1448.
[3]张宁,许声江,张航宇,等.冬季海南“候鸟人群”急性胆囊炎临床特点分析[J].中华肝胆外科杂志,2021,27(2):110-113.
[4]陈振霖,阮召杰,廖乘龙.不同胆囊穿刺方式在急性胆囊炎治疗中的应用[J].肝胆胰外科杂志,2021,33(1):32-35.
[5]韩景钊,脱红芳,王泽普,等.经皮胆囊造瘘术治疗急性胆囊炎的研究进展[J].临床肝胆病杂志,2021,37(8):1983-1987.
[6]张勇.腹腔镜胆囊切除术对急性胆囊炎患者肝损伤的影响分析[J].中国冶金工业医学杂志,2021,38(4):482-483.
[7]惠文静,许海英,王赖儿.早期急性胆囊炎行PTGBD联合LC序贯治疗的回顾性队列研究[J].海南医学,2023,34(7):957-960.
[8]宋黎明,李学民,杨鹏生.经皮经肝胆囊穿刺引流术后序贯行LC治疗急性胆囊炎手术时机的探讨[J].中华肝胆外科杂志,2021,27(10):753-756.
[9]中国中西医结合学会消化系统疾病专业委员会.急性胆囊炎中西医结合诊疗共识意见[J].中国中西医结合消化杂志,2018,26(10):805-811.
[10]朱彩鹏,何敏,巢凯,等.急性胆囊炎并发胆囊穿孔的临床特征及诊疗分析[J].中国临床研究,2021,34(7):913-917.
[11]陈旭光,温军业,单昆昆,等.探讨急性重症胆囊炎行微创治疗手术时机的研究[J].河北医学,2022,28(11):1816-1822.
[12]叶成,辛颖,张宪亮,等.经皮经肝穿刺胆囊置管引流术的研究进展[J].介入放射学杂志,2022,31(7):733-737.
[13]李玥铭,李璐,蒲猛,等.超声引导下经皮经肝胆囊穿刺置管引流术在治疗老年急性胆囊炎的临床价值[J].中国超声医学杂志,2023,39(5):536-539.
[14]史国星,杨菲,张云昌.经皮肝胆囊穿刺置管引流术治疗创伤后中重度急性非结石性胆囊炎[J].肝胆胰外科杂志,2022,34(3):134-137.
[15]邱凯,郭艳芳,王林军,等.超声引导下经皮经肝胆囊穿刺置管引流术治疗老年急性胆囊炎的临床观察[J].中国医药导刊,2021,23(6):407-410.










