基于糖脂代谢、胰岛功能评价钠-葡萄糖协同转运蛋白2抑制剂在血糖控制不佳2型糖尿病患者治疗中的应用效果论文
2024-03-27 10:17:37 来源: 作者:heting
摘要:目的探讨钠-葡萄糖协同转运蛋白2(SGLT-2)抑制剂对血糖控制不佳2型糖尿病(T2DM)患者血糖波动、血压、血脂代谢指标及胰岛β细胞功能指标的影响。方法以随机数字表法将2021年3月至2022年3月于南京市高淳中医院诊治的62例血糖控制不佳T2DM患者分为两组,所有患者均继续给予常规基础治疗(戒烟、戒酒、运动疗法、控制饮食等),同时对照组(31例)患者继续给予胰岛素联合二甲双胍、阿卡波糖治疗,并结合患者病情适当增加胰岛素剂量,观察组(31例)患者则在对照组治疗的基础上联合服用SGLT-2抑制剂达格列净片
【摘要】目的探讨钠-葡萄糖协同转运蛋白2(SGLT-2)抑制剂对血糖控制不佳2型糖尿病(T2DM)患者血糖波动、血压、血脂代谢指标及胰岛β细胞功能指标的影响。方法以随机数字表法将2021年3月至2022年3月于南京市高淳中医院诊治的62例血糖控制不佳T2DM患者分为两组,所有患者均继续给予常规基础治疗(戒烟、戒酒、运动疗法、控制饮食等),同时对照组(31例)患者继续给予胰岛素联合二甲双胍、阿卡波糖治疗,并结合患者病情适当增加胰岛素剂量,观察组(31例)患者则在对照组治疗的基础上联合服用SGLT-2抑制剂达格列净片,均于治疗12周时进行疗效对比,且两组患者均治疗至血糖达标后维持用药。对比两组患者治疗前后血糖[空腹血糖(FBG)、餐后2 h血糖(2 h PG)、糖化血红蛋白(HbA1c)]、血压[收缩压(SBP)、舒张压(DBP)]、血脂代谢指标[总胆固醇(TC)、低/高密度脂蛋白胆固醇(LDL-C/HDL-C)、三酰甘油(TG)]及胰岛β细胞功能指标[空腹C肽(FC-P)、餐后2 h C肽(FC-P)、空腹胰岛素(FINS)水平、胰岛素抵抗指数(HOMA-IR)]及血清尿酸(UA)含量水平变化;对比组间患者研究期间的安全性。结果与治疗前比,治疗12周后两组患者血压、血糖指标水平,血清尿酸(UA)、FINS水平及HOMA-IR均降低,且观察组患者上述指标降低幅度均更大;血清FC-P、2 h C-P水平升高,且观察组上述指标升高幅度均更大;与治疗前比,治疗12周后两组患者血清TC、LDL-C、TG水平均降低,血清HDL-C水平均升高,且治疗12周后组间比较,观察组血清TC、LDL-C、TG水平更低,血清HDL-C水平更高(均<0.05);两组患者治疗期间不良反应总发生率比较[对照组9.68%(3/31)对比观察组16.13%(5/31)],差异无统计学意义(>0.05)。结论血糖控制不佳T2DM患者辅以SGLT-2抑制剂达格列净片辅助治疗,能有效改善患者胰岛功能,调节患者糖脂代谢及血压,缓解肾脏损伤,且具有良好的安全性。
【关键词】2型糖尿病,血糖控制不佳,钠-葡萄糖协同转运蛋白2抑制剂,达格列净,胰岛素,二甲双胍,糖脂代谢,胰岛β细胞功能
2型糖尿病(diabetes mellitus type 2,T2DM)的发病机制较为复杂,多因持续的胰岛素抵抗使血糖升高,从而发展为胰岛β细胞功能障碍,使胰岛功能衰退,最终导致糖尿病发生。二甲双胍、阿卡波糖均是降低T2DM患者机体胰岛素抵抗、提高胰岛素敏感度的常用药物,可增强T2DM患者机体细胞及组织对葡萄糖的代谢,从而降低血糖水平;且通常与胰岛素联合用药,但对于二甲双胍、阿卡波糖或其他降糖药物联合胰岛素治疗后血糖仍控制不佳的T2DM患者,一般通过增大胰岛素给药剂量强化治疗,但是由于患者病程长、配合度不佳,血糖控制不稳定等,导致胰岛β细胞功能发生进行性减退,且增加胰岛素剂量还有可能会增大低血糖的发生风险,整体效果仍需进一步提升[1]。达格列净作为首个研发成功的典型的钠-葡萄糖协同转运蛋白2(SGLT-2)抑制剂,其主要作用机理是抑制患者机体肾脏对葡萄糖的重吸收,并显著促使尿液葡萄糖的排出,为非胰岛素依赖方式降糖,控糖效果显著[2]。基于此,本研究旨在进一步探讨SGLT-2抑制剂达格列净对血糖控制不佳T2DM患者的治疗效果,分析其对患者的血糖、血压、胰岛β细胞功能指标及血脂代谢指标的影响,现报道如下。
1资料与方法
1.1一般资料按照随机数字表法将南京市高淳中医院于2021年3月至2022年3月期间收治的62例血糖控制不佳T2DM患者分为两组,每组31例。对照组患者中男、女例数分别为19、12例;病程2~10年,平均(5.73±2.59)年;年龄31~59岁,平均(45.32±5.74)岁。观察组患者中男、女性例数分别为19、12例;病程2~10年,平均(5.89±2.48)年;龄32~58岁,平均(45.48±5.81)岁。对比两组患者上述基线资料,差异无统计学意义(>0.05),可比。纳入标准:①符合《中国2型糖尿病防治指南(2017年版)》[3]中T2DM的诊断标准;②可自行或在他人帮助下配合本研究开展;③采用二甲双胍、阿卡波糖口服及胰岛素注射干预至少3个月,糖化血红蛋白(HbA1c)仍>7%;④对本次研究的药物二甲双胍、阿卡波糖、达格列净均无禁忌或过敏反应;⑤合并高血脂、高血压基础疾病。排除标准:①凝血功能异常;②妊娠期、备孕期、哺乳期妇女;③血流动力学异常;④合并感染,恶性肿瘤、严重心脑血管并发症、贫血。本研究经南京市高淳中医院医学伦理委员会批准,且患者或家属均签署知情同意书。
1.2治疗方法所有患者均继续给予常规基础治疗,包括戒烟、戒酒、糖尿病运动疗法、控制饮食等,并以血糖控制为基础,对个体疾病进行心理辅导。同时,对照组患者采用原来降糖方案:给予患者阿卡波糖片(拜耳医药保健有限公司,国药准字H19990205,规格:50 mg/片)口服治疗,50~100 mg/次,3次/d;盐酸二甲双胍片(中美上海施贵宝制药有限公司,国药准字H20023370,规格:0.5 g/片)口服治疗,0.5 g/次,随餐口服,3次/d;结合患者体质量皮下注射胰岛素注射液(江苏万邦生化医药集团有限责任公司,国药准字H10890001,规格:10 mL∶400 U)治疗,2~4 U/次,3次/d,3餐前15~30 min注射;治疗期间根据患者实际血糖情况追加调整胰岛素剂量。观察组患者在对照组治疗的基础上增加达格列净片(AstraZeneca Pharmaceuticals LP,注册证号HJ20170119,规格:10 mg/片)口服治疗,10 mg/次,1次/d,治疗期间根据血糖情况调整胰岛素剂量。两组患者均连续治疗12周后进行疗效评估,并均治疗至患者血糖达标并维持用药。
1.3观察指标①血压。分别于治疗前与治疗12周后,采用电子血压计检测患者收缩压(SBP)、舒张压(DBP)。②血糖、胰岛β细胞功能。采集所有患者治疗前、治疗12周后清晨空腹状态与早餐后2 h时的静脉血,各3 mL,4 000 r/min离心15 min后取血清,采用全自动生化分析仪(佳能医疗系统株式会社,型号:TBA-FX8)检测餐后2 h血糖(2 h PG)、餐后2 h C肽(2 h C-P)、空腹血糖(FBG)、空腹HbA1c水平、空腹C肽(FC-P)、空腹胰岛素(FINS)水平及血尿酸(UA)水平,并计算稳态模型胰岛素抵抗指数(HOMA-IR),HOMA-IR=(FPG×FINS)/22.5。③血脂指标。血样采集时间点、离心处理方法同②,使用全自动生化分析仪以酶法检测总胆固醇(TC),以甘油磷酸氧化酶-过氧化物酶法检测三酰甘油(TG),以直接法检测高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)水平。④安全性分析。统计两组患者研究期间泌尿系统感染、口干、多尿的发生率。
1.4统计学方法用SPSS 25.0统计学软件分析数据,计数资料以[例(%)]表示,行χ2检验;计量资料均符合正态分布且方差齐,以(x±s)表示,采用t检验。以<0.05为差异有统计学意义。
2结果
2.1两组患者血压水平比较与治疗前比,治疗12周后两组患者血压(SBP与DBP)数值均有明显降低,且观察组患者SBP与DBP数值均显著低于对照组,差异均有统计学意义(均<0.05),见表1。
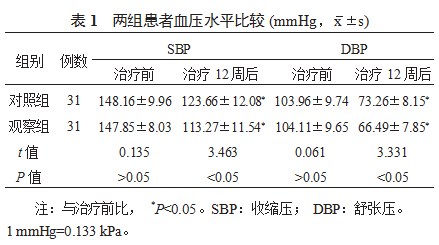
2.2两组患者血糖水平比较治疗12周后两组患者血糖指标(FBG、2 h PG、HbA1c)水平均较治疗前显著降低,且观察组血糖指标水平降低幅度均更大,差异均有统计学意义(均<0.05),见表2。
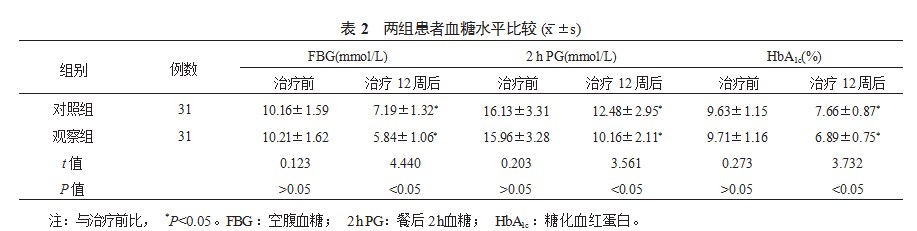
2.3两组患者胰岛β细胞功能指标水平比较与治疗前比,治疗12周后两组患者血清FC-P、2 h C-P水平升高,且观察组患者血清FC-P、2 h C-P水平升高幅度更大;两组患者血清UA、FINS水平及HOMA-IR均降低,且观察组患者血清UA、FINS水平及HOMA-IR降低幅度均更大,差异均有统计学意义(<0.05),见表3。
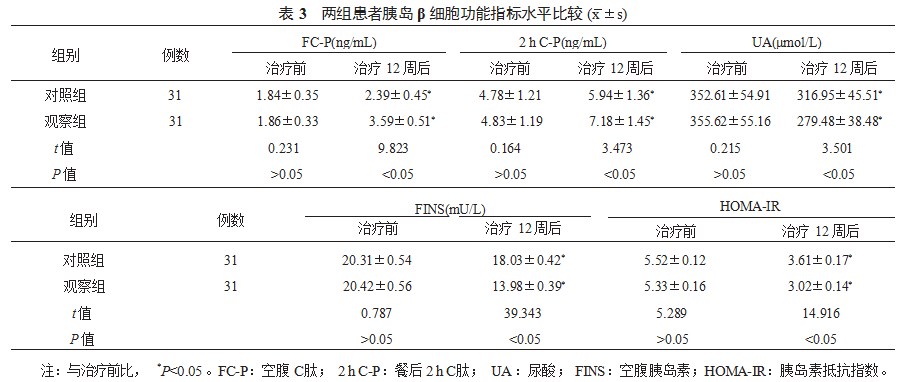
2.4两组患者血脂指标水平比较与治疗前比,治疗12周后两组患者血清TC、LDL-C、TG水平均降低且观察组患者血清TC、LDL-C、TG水平降低幅度更大;两组患者血清HDL-C水平均升高,且观察组患者血清HDL-C水平升高幅度更大,差异均具有统计学意义(均<0.05),见表4。
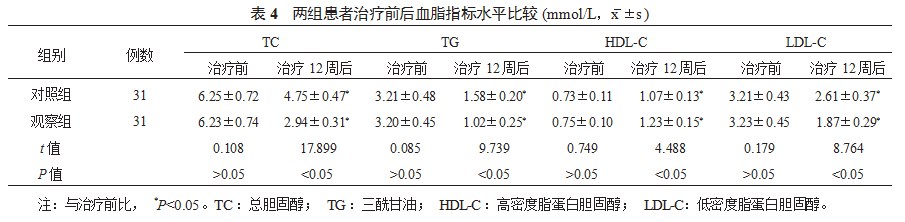
2.5两组患者研究期间安全性比较研究期间,对照组患者中发生1例口干、2例多尿,总发生率为9.68%(3/31);观察组患者总发生1例泌尿系统感染、2例口干、2例多尿,总发生率为16.13%(5/31)。观察组患者不良反应总发生较对照组有所降低,但组间比较,差异无统计学意义(χ2=0.144,>0.05)。
3讨论
T2DM是一种以胰岛素抵抗、胰岛β细胞功能障碍为主要病理特征的代谢疾病,二甲双胍、阿卡波糖均是临床上常用的治疗T2DM的口服降糖药,且基础胰岛素联合口服降糖药方案简便易行、有效安全,患者依从性高,是治疗T2DM的优选方案,可减少糖原分泌,增强糖原代谢,缓解机体高血糖状态,但由于T2DM病程较长,无法根治,且患者胰岛β细胞功能呈现进行性退化,且临床实践显示,该方案虽可控制病情,但仍有部分T2DM患者血糖控制不佳[4]。长期高血糖状态极易引起严重的并发症,因此对于血糖控制不佳的T2DM患者往往需进行短期胰岛素强化治疗以改善血糖控制效果,但胰岛素加量极易引发低血糖,还会导致体质量增加,影响患者的服药依从性,因此需寻求更为有效且安全的降糖方案。
达格列净是一种新型的降糖、控糖药物,其可通过选择性阻断SGLT-2受体,调节肾糖阈值,促进尿糖排泄,并减少T2DM肾脏对葡萄糖的重吸收,由此显著降低患者机体血糖水平[5]。胰岛β细胞是分泌胰岛素的重要细胞,随着T2DM病情进展与病程周期延长,患者机体胰岛β细胞功能缺陷甚至逐步出现功能耗竭,导致胰岛素抵抗也随之不断增强,原有降糖方案控糖效果大大降低,最终造成血糖控制不佳,导致FINS含量升高,FC-P、2 h C-P降低;而达格列净可快速降糖并可平稳稳定血糖水平,受血糖应激减弱,机体胰岛β细胞可以充分休息,继而使胰岛β细胞功能得以改善,相关胰岛β细胞分泌指标逐步恢复;此外,胰岛素抵抗与慢性炎症密切相关,达格列净可通过抑制血糖降低后糖基化终末产物的合成,抑制炎症反应,降低炎症因子的表达,改善胰岛素抵抗[6]。因此本研究中,两组患者治疗12周后血清FC-P、2 h C-P水平均升高,血清FINS水平与HOMA-IR水平均降低,且观察组上述指标改善幅度均更大,提示达格列净辅助治疗,可有效提高血糖控制不佳T2DM患者的胰岛功能,增强控糖效果。此外,由于达格列净的降糖机制不依赖于胰岛素效应,不是依靠胰岛素分泌情况而调整血糖水平,因此其作用机制与胰岛素敏感性、胰岛β细胞功能关系不大,也可单独用药,也可与其他降糖药联用,增强降糖效果,相关口干、多尿等糖尿病典型症状均可有效缓解;且高糖可促进病原微生物滋生繁殖,导致泌尿系统感染风险增加,而观察组增加达格列净降糖效果更为显著[7],因此本研究中观察组患者不良反应总发生率较低,提示达格列净辅助治疗血糖控制不佳T2DM患者的临床安全性良好;但组间比较,差异无统计学意义,这可能与所纳入的总样本量较小相关。
T2DM属于一种代谢性疾病,患者在病情进展中往往亦伴随体质量增加、高血脂、高血压合并发生,增加心血管事件的发生率,且糖尿病患者还易并发肾损伤,进一步加重病情。因此在治疗时应同时顾及降血脂、血压,保护肾脏功能,以达到改善糖尿病患者预后的目的。达格列净阻断SGLT2受体后,可导致快速渗透性利尿,降低高血压状态[8];此外,内脏脂肪转化为大量的游离脂肪酸后,可直接损害胰岛功能,加重胰岛素抵抗,继而也会诱发高脂血症;而达格列净可促进尿糖排泄,促进机体脂代谢,加强机体对脂质的消耗,高血脂状态得以改善;且其可有效排出已被吸入血液中的葡萄糖,抑制机体再利用维持能量负平衡,促进能量消耗,加快脂肪分解,限制患者机体对食物的总体摄入,改善机体脂代谢,缓解高脂血症[9]。因此,本研究中,治疗12周后两组患者血压降低,血脂代谢指标得以改善,且观察组患者改善效果更明显。高血糖状态也会导致肾脏功能损伤,降低肾小球滤过率,导致体内大量血UA沉积,血清UA含量异常升高;而达格列净还可通过阻断肾脏近端小管对钠离子、葡萄糖的再吸收,降低肾小球内压,恢复肾脏功能,降低血清UA水平。因此,治疗12周后两组患者血清UA水平均降低,且观察组更低[10-11]。提示达格列净除了具有降糖作用外,还可兼顾降压、降脂、改善肾脏功能,调整患者机体代谢,可适用于伴高血压、高血脂及肾脏损伤的T2DM患者,适用范围广。
综上,血糖控制不佳T2DM患者应用SGLT-2抑制剂达格列净片辅助治疗,能有效改善患者胰岛功能,调节患者糖脂代谢及血压,缓解肾脏损伤,具有良好的安全性,但由于本研究纳入样本量较少,且为单中心研究,因此仍需临床进一步开展深入研究证实本研究结论。
参考文献
[1]徐爱花,黄建胜,何银辉,等.达格列净片治疗2型糖尿病血糖控制不佳患者的疗效与低血糖风险观察[J].中华全科医学,2020,18(9):1500-1503,1526.
[2]胡玉娟,王尉,徐延德.达格列净对血糖控制不佳的2型糖尿病患者血糖波动的影响[J].糖尿病新世界,2022,25(11):21-25.
[3]中华医学会糖尿病学分会.中国2型糖尿病防治指南(2017年版)[J].中国实用内科杂志,2018,38(4):292-344.
[4]周洁,吴新华,严妍,等.达格列净对血糖控制不佳的2型糖尿病伴肥胖患者胰岛功能的影响[J].中国医药导报,2022,19(33):75-78.
[5]陈晨,章江南,赵曦乐.达格列净对2型糖尿病合并代谢综合征患者代谢指标的影响分析[J].中国现代药物应用,2020,14(23):206-208.
[6]李丽莉,冯翠娟,冯克娜.二甲双胍治疗血糖控制不佳的T2DM联合达格列净对机体糖脂指标、内脏脂肪、慢性炎症刺激的调节效应[J].河北医科大学学报,2022,43(12):1384-1389.
[7]李蕊芳,梁东辉,黎坚健.达格列净对血糖控制不佳的2型糖尿病患者胰岛素用量及血糖波动的影响[J].慢性病学杂志,2022(12):1863-1865,1869
[8]高芳芳,张萍,钟兴,等.达格列净对血糖控制不佳的2型糖尿病患者血糖波动的影响[J].山东医药,2020,60(14):48-50.
[9]李茂,罗定兰.达格列净对单用二甲双胍血糖控制不佳2型糖尿病患者的疗效及氧化应激的影响[J].临床内科杂志,2021,38(10):678-681.
[10]张德园,钟兴,潘天荣.达格列净对血糖控制不佳的2型糖尿病患者肾脏保护作用的研究[J].中国糖尿病杂志,2019,27(11):806-811.
[11]周乐,曹华明,陆瑾玥,等.达格列净对Ⅱ型心肾综合征患者心肾功能及短期预后的影响[J].同济大学学报:医学版,2023,44(2):246-251.










