不同时机行腹腔镜胆囊切除术对急性胆囊炎患者围术期指标及肝功能的影响论文
2023-10-06 18:34:12 来源: 作者:yeyuankang
摘要:目的探讨不同时机行腹腔镜胆囊切除术(LC)治疗急性胆囊炎,对患者围术期指标及总胆红素(TBiL)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)水平的影响。方法选取2020年10月至2022年10月期间北京精诚博爱医院有限公司所收治的10例急性胆囊炎患者、保定高碑店保康医院同期收治的50例急性胆囊炎患者,并依据随机数字表法将其分为两组,各30例。对照组患者于发病72 h后进行LC治疗,研究组患者于发病72 h内进行LC治疗。两组患者术后均定期随访1个月。对比两组患者围术期指标,术前、术后7 d
【摘要】目的探讨不同时机行腹腔镜胆囊切除术(LC)治疗急性胆囊炎,对患者围术期指标及总胆红素(TBiL)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)水平的影响。方法选取2020年10月至2022年10月期间北京精诚博爱医院有限公司所收治的10例急性胆囊炎患者、保定高碑店保康医院同期收治的50例急性胆囊炎患者,并依据随机数字表法将其分为两组,各30例。对照组患者于发病72 h后进行LC治疗,研究组患者于发病72 h内进行LC治疗。两组患者术后均定期随访1个月。对比两组患者围术期指标,术前、术后7 d肝功能指标,术前、术后1个月生活质量评分,以及术后并发症发生情况。结果相比对照组,研究组患者围术期指标(手术时间、术后肛门排气时间、恢复进食时间、住院时间)更短,并发症总发生率更低;与术前比,术后7 d两组患者肝功能指标(TBiL、ALT、AST)水平均降低,研究组低于对照组;术后1个月两组患者各项生活质量评分升高幅度更大,研究组高于对照组(均P<0.05)。结论急性胆囊炎患者在发病72 h内进行LC较发病72 h后进行手术治疗,可更有效改善其围术期指标,减轻对肝功能损害,提升患者生活质量,且安全性较高。
【关键词】急性胆囊炎;腹腔镜胆囊切除术;手术时机;肝功能;生活质量
急性胆囊炎是由胆囊管梗阻、细菌感染等因素所引起的一类常见急性消化道疾病,右上腹阵发性绞痛为该疾病的主要症状,持续发展可引起患者出现胆囊化脓、胆囊穿孔等情况,对其生命安全造成了严重威胁。目前,临床上多采用外科手术的方式治疗急性胆囊炎,腹腔镜胆囊切除术(LC)为常用的手术方式,可通过腹腔镜观察并明确患者胆囊结构及其病变部位,有利于彻底切除病变组织,提高治疗效果。但由于患者病情严重程度不一,对手术治疗的耐受程度不同,且手术治疗可对其胆管造成一定的损害,故临床应通过对腹腔镜胆囊切除手术时机的把控达到降低患者损伤程度的目的[1]。目前临床多认为患者发病72 h后行LC可更为高效地切除病变组织,缓解机体损伤程度,但手术过程中易因炎症反应出现水肿、粘连或局部充血等情况,手术难度随之增加,可引起患者出现感染、胆瘘等并发症[2]。发病72 h内行LC可避免因水肿、充血等炎症反应所造成的组织粘连,降低手术风险,进一步提高治疗效果[3]。基于此,本研究旨在对比分析不同时机LC治疗急性胆囊炎患者,考察对其围术期指标、肝功能、生活质量水平的影响,现将研究结果详细报道如下。
1资料与方法
1.1一般资料选取2020年10月至2022年10月期间北京精诚博爱医院有限公司所收治的10例急性胆囊炎患者、保定高碑店保康医院同期收治的50例急性胆囊炎患者,并依据随机数字表法将其分为两组,各30例。对照组患者中女性14例,男性16例;胆囊壁厚度2~12 mm,平均(5.48±0.91)mm;年龄35~70岁,平均(58.27±3.29)岁。研究组患者中女性13例,男性17例;胆囊壁厚度2~11 mm,平均(5.50±0.94)mm;年龄36~70岁,平均(58.25±3.26)岁。两组一般资料比较,差异无统计学意义(P>0.05),组间可比。纳入标准:符合《肝胆外科诊治实践》[4]中的相关诊断标准者;右上腹疼痛,疼痛一般呈现为右上腹的持续性闷痛者;Murphy征阳性者等。排除标准:合并急性阑尾炎、恶性肿瘤等疾病者;对LC有禁忌证者;有上腹部手术史者等。患者及家属均签署包含手术方法、术后并发症等内容知情同意书,此研究经院内医学伦理委员会批准。
1.2手术方法入院后对两组患者进行相关检查、明确诊断同时评估病情严重程度,并进行抗炎、解痉、止痛等基础治疗,术前8 h开始禁止饮食,便秘患者可服用普通灌肠剂治疗。对照组患者在发病72 h后进行LC,研究组患者在发病72 h内进行LC,手术方式相同,具体操作如下:协助患者取仰卧位,保证患者处于头高脚低状态,并实施气管插管静脉麻醉,在脐上缘作一1 cm切口,穿刺气腹针建立二氧化碳(CO2)气腹[气压维持于12~14 mmHg(1 mmHg=0.133 kPa)],并于剑突下作一1 cm切口,然后在右肋缘下锁骨中线及腋前线作一0.5 cm切口,穿刺后放置相应的器械及Trocar穿刺器,通过腹腔镜对患者腹腔环境进行探查,对胆囊张力较高者的胆囊进行穿刺减压,分离胆囊周围正常组织及粘连,仔细辨认胆囊动脉、胆囊管、胆总管三者的关系,使用Hemlock夹闭胆囊管、胆囊动脉,顺逆结合剥离胆囊,经身体自然腔道取出,装入无菌标本袋送病检,对手术创面进行电凝止血,使用生理盐水对腹腔内进行彻底冲洗,查探无误后放置引流管,逐层缝合切口。两组患者术后均予补液、生命体征监测,密切观察切口感染、渗血、渗液等情况,每隔1 d换药1次。两组患者均于术后定期随访1个月。
1.3观察指标①对比两组间患者手术时间、术后肛门排气时间、恢复进食时间、住院时间。②于术前、术后7 d采集患者静脉血4 mL,并分离血清,离心转速为3 500 r/min,时间为10 min,采用全自动分析仪检测血清总胆红素(TBiL)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)水平。③通过简明健康状况量表(SF-36)[5]对两组患者术前、术后1个月的生活质量进行评定,量表含有生理机能、躯体疼痛、精力、情感职能、生理职能、健康状况、社会功能、精神健康等8个项目,各项评分0~100分,分值与生活质量呈正相关。④对比两组间患者皮下气肿、感染、胆瘘等发生情况。
1.4统计学方法采用SPSS 22.0统计学软件分析数据,计数资料以[例(%)]表示,采用χ2检验;计量资料经K-S检验证实均符合正态分布,以(x±s)表示,采用t检验。以P<0.05为差异有统计学意义。
2结果
2.1两组患者围术期指标比较与对照组比,研究组患者围术期指标(手术时间、术后肛门排气时间、恢复进食时间、住院时间)缩短,差异均有统计学意义(均P<0.05),见表 1。
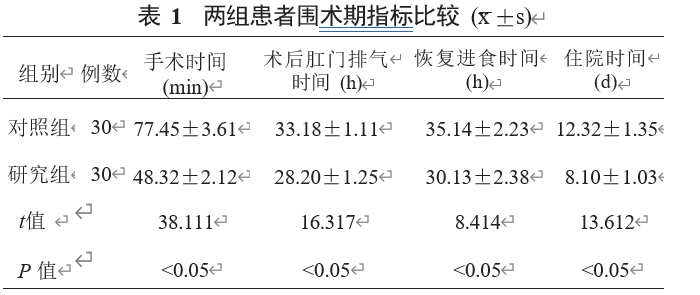
2.2两组患者肝功能指标比较相比术前,术后7 d两组患者血清TBiL、ALT、AST水平均降低,与对照组比,研究组降低幅度更大,差异均有统计学意义(均P<0.05),见表2。
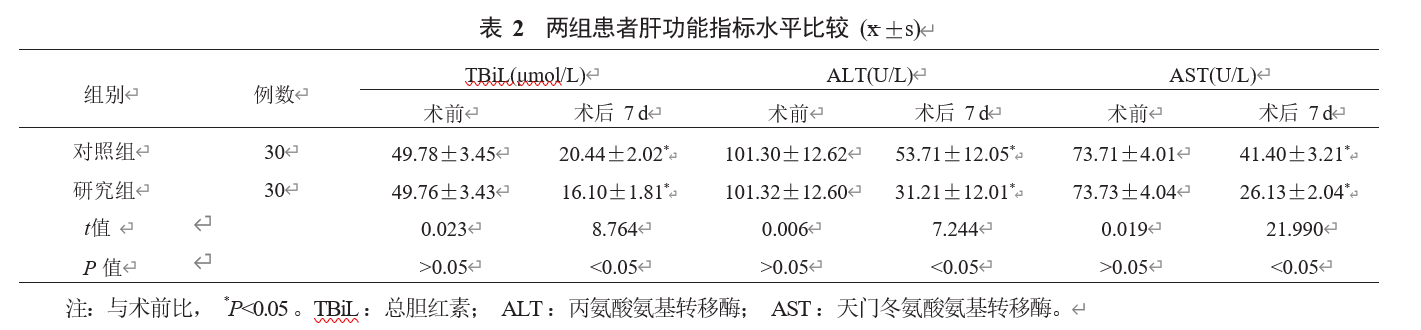
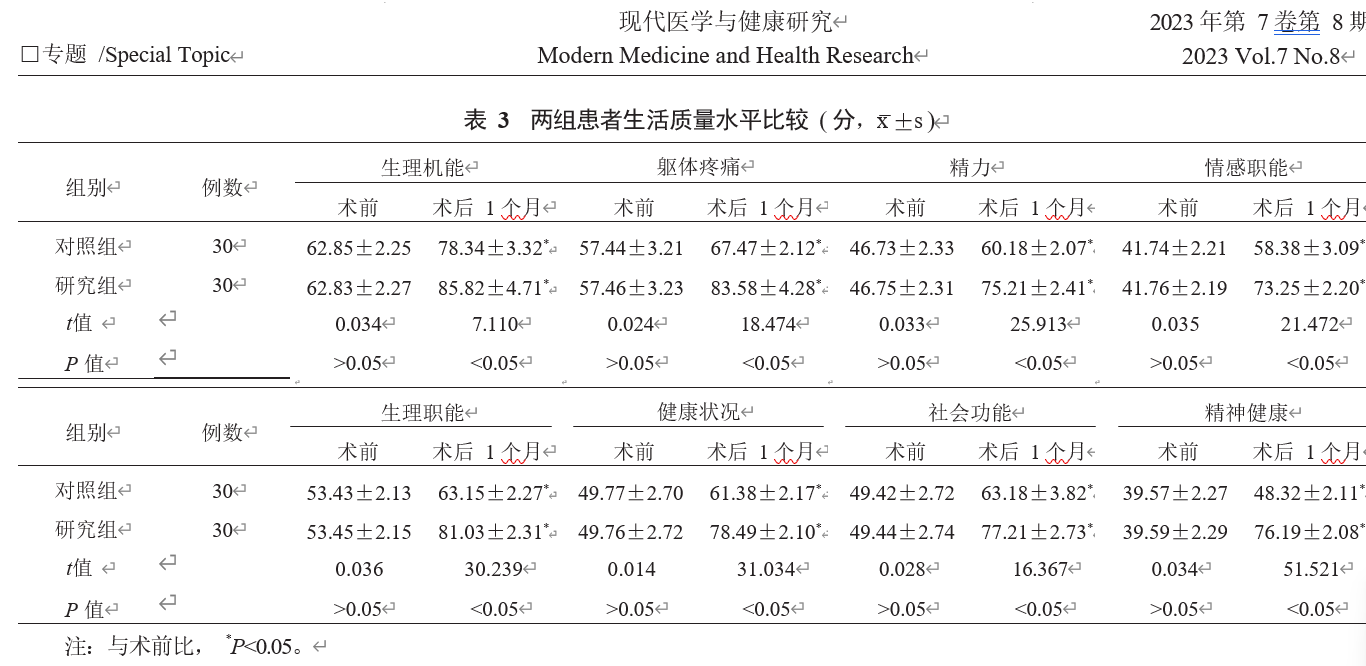
2.3两组患者生活质量水平比较相比术前,术后1个月两组患者各项生活质量评分均升高,组间比较,研究组高于对照组,差异均有统计学意义(均P<0.05),见表3。
2.4两组患者并发症发生情况比较观察期间对照组患者发生皮下气肿、感染、胆瘘分别为3、3、2例,总发生率为26.67%(8/30);研究组患者发生皮下气肿1例,总发生率为3.33(1/30);与对照组比,研究组总发生率更低,差异有统计学意义(χ2=4.706,P<0.05)。
3讨论
急性胆囊炎属于临床上常见的急腹症,该疾病发作时多表现为恶心、呕吐及上腹部剧烈绞痛等,若不及时进行相关治疗,患者胆囊内压可呈持续升高状态,影响其生活质量及生命安全。LC是目前治疗急性胆囊炎的首选治疗方式,具有操作简便、微创等优势,而相关研究指出,急性胆囊炎不同发病期间,患者病灶局部的粘连情况也不同,故手术时机的选择对急性胆囊炎治疗尤为重要[6]。
对于急性胆囊炎患者一般情况较差,不能耐受手术的情况下,建议先行紧急胆囊引流,待患者情况好转后再延期或择期手术,且部分研究显示,急性炎症反应对于胆囊三角的组织解剖分离比较困难,早期LC可能导致更多中转开腹和更多的手术并发症,因此主张发病72h后进行手术治疗[7]。但也有报道显示,急性胆囊炎患者发病72h内胆囊壁充血、黏膜水肿、胆囊及周围组织粘连情况均较轻,可避免发病72h后手术可能导致的胆囊周围组织广泛性粘连情况,从而可获得更加清晰的手术视野,更利于手术进行,进而能降低手术难度、缩短手术时间,提升患者生活质量水平;同时在患者发病72 h内行LC可在炎症加重前控制疾病进展,并降低该疾病对患者胆囊周围组织损伤,缓解机体由于代偿功能下降所引起的营养物质吸收不足,促进患者身体各项机能的恢复,提高其生活质量[8]。本研究中,与对照组比,研究组患者手术时间、术后肛门排气时间、恢复进食时间、住院时间缩短,各项生活质量评分升高幅度更大,提示在急性胆囊炎患者发病72h内进行LC可有效改善其围术期指标,提高患者生活质量。
当患者出现急性胆囊炎时,机体正常胆汁排泄通路可受到不同程度的阻滞,肝内胆管压力随之升高,造成毛细血管破裂,进而损伤患者肝功能,血清TBiL、ALT、AST水平异常升高,如不及时控制,持续处于肝功能损伤状态则可出现肝功能衰竭、继发性感染等严重疾病。相关研究中提出,由于胆囊三角解剖关系模糊,容易损伤胆囊动脉和胆囊管,渗血多又影响手术进行,故应先保守治疗,控制炎症后再延期手术,故认为发病72h后进行手术视野更清晰,可有效切除病灶,促进患者肝功能改善[9]。但也有报道显示,急性胆囊炎发病72h内胆囊及周围组织处表现为炎症、充血、水肿等情况,导致该组织处较脆弱,但术中解剖层次仍较为清晰,胆囊周边粘连情况也可轻易进行分离,即使产生胆囊坏疽及化脓情况时,也不会对手术效果产生较大影响。在患者发病72 h内进行LC可通过腹腔镜观察到较为清晰的解剖层次,胆囊剥离难度相对较低,避免因视野模糊对周围组织造成的损伤,抑制患者体内炎症因子的聚集,减轻对肝细胞的刺激,降低肝脏负荷,进一步促进患者肝功能的恢复;尽早实施LC能够降低炎症反应的持续进展,减少感染、胆瘘等并发症的发生,缓解胆汁排泄不畅情况,从而改善肝功能[10]。本研究中,与对照组比,研究组患者肝功能指标水平降低幅度更大,并发症总发生率更低,提示急性胆囊炎患者在发病72h内进行LC,可减轻对肝功能损害,且安全性较高。
综上,在急性胆囊炎患者发病72h内进行LC可有效改善其围术期指标,减轻对肝功能损害,提升患者生活质量,且安全性较高,值得临床推广及应用。
参考文献
[1]郝新闻.早期不同时机行腹腔镜胆囊切除术治疗急性胆囊炎的临床效果[J].临床医学研究与实践,2020,5(13):66-68.
[2]董广智,石珩.不同时机腹腔镜胆囊切除术治疗急性胆囊炎效果分析[J].河南外科学杂志,2019,25(5):102-103.
[3]李阳.腹腔镜胆囊切除术不同手术时机对急性胆囊炎患者康复效果的影响[J/CD].临床医药文献电子杂志,2018,5(77):74.
[4]杨启.肝胆外科诊治实践[M].长春:吉林科学技术出版社,2019:167-169.
[5]周慧玲,陈冰,曾嘉彦,等.中文版SF-36量表在广东职业康复患者中信效度研究[J].康复学报,2018,28(3):12-15.
[6]吕传新,张飞.不同手术时机对急性胆囊炎腹腔镜胆囊切除术效果和安全性的影响[J].中外医学研究,2018,16(25):162-163.
[7]杨勇.不同手术时机下急性胆囊炎患者接受腹腔镜手术治疗的临床效果[J].中国现代药物应用,2022,16(13):52-54.
[8]潘雷.急性结石性胆囊炎行不同时机LC的临床对比[J].中国现代普通外科进展,2017,20(8):627-629,634.
[9]邹明.急性胆囊炎患者行腹腔镜胆囊切除术的最佳时机探讨[J].湖北科技学院学报(医学版),2017,31(1):79-80.
[10]侯延科.不同时机对急性胆囊炎腹腔镜胆囊切除术疗效和安全性的影响[J].临床研究,2019,27(1):82-83.










