阻塞性睡眠呼吸暂停低通气综合征患者在快速眼动睡眠期呼吸事件发生情况与嗜睡的相关性研究论文
2026-04-18 16:56:31 来源: 作者:xuling
摘要:OSAHS患者的AHI-REM与ESS评分呈正相关,即REM期呼吸事件越严重,患者嗜睡程度越高。
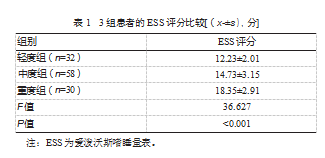
[摘要]目的探讨阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea-hypopnea syndrome,OSAHS)患者在快速眼动(rapid eye movement,REM)睡眠期呼吸事件发生情况与嗜睡的相关性。方法便利选取2023年1月—2024年6月于浙江省人民医院毕节医院呼吸与危重症医学科就诊的120例OSAHS患者为研究对象。通过多导睡眠监测REM睡眠期呼吸暂停低通气指数(apnea-hypopnea index during REM sleep,AHI-REM),根据AHI-REM结果分为轻度组(n=32)、中度组(n=58)、重度组(n=30),比较3组爱泼沃斯嗜睡量表(Epworth Sleepiness Scale,ESS)评分,分析AHI-REM与ESS的相关性。结果轻度组的ESS评分为(12.23±2.01)分,中度组为(14.73±3.15)分,重度组为(18.35±2.91)分,差异有统计学意义(F=36.627,P<0.05)。Pearson相关性分析结果表明,AHI-REM与ESS评分成正相关(r=0.623,P<0.05)。结论OSAHS患者的AHI-REM与ESS评分呈正相关,即REM期呼吸事件越严重,患者嗜睡程度越高。
[关键词]阻塞性睡眠呼吸暂停低通气综合征;快速眼动睡眠期;呼吸事件;嗜睡;相关性
阻塞性睡眠呼吸暂停低通气综合征(obstruc⁃tive sleep apnea-hypopnea syndrome,OSAHS)是一种常见的睡眠障碍性疾病,其特征为睡眠过程中反复发生上气道塌陷,导致呼吸暂停和低通气,容易引起夜间频繁的微觉醒和睡眠片段化,与日间过度嗜睡密切相关,严重影响患者的生活质量和工作效率[1-2]。近年来,越来越多的研究表明,OSAHS患者在快速眼动(rapid eye movement,REM)睡眠期的呼吸事件可能具有独特的病理生理特征。由于REM睡眠期伴随全身骨骼肌(尤其是上气道扩张肌)张力显著降低,使此阶段的气道更易塌陷。同时,REM期呼吸事件导致的氧饱和度下降和睡眠中断往往更为严重,并可能通过影响神经递质平衡、加重氧化应激反应等途径,进一步加剧日间嗜睡症状。然而,目前关于REM期呼吸事件与嗜睡程度的具体关联机制尚未完全阐明,临床上也缺乏针对该时期呼吸紊乱的特异性干预策略[3-4]。因此,深入探讨OSAHS患者REM期呼吸事件的特征及其与日间嗜睡的相关性,不仅有助于揭示疾病的发病机制,更能为个体化治疗方案的制定提供理论依据,对改善患者预后具有重要意义。本研究旨在通过系统分析OSAHS患者REM期呼吸事件发生情况,探索其与日间嗜睡症状的内在联系,为临床诊疗提供新的思路。
1资料与方法
1.1一般资料
便利选取2023年1月—2024年6月于浙江省人民医院毕节医院呼吸与危重症医学科就诊并已完成整夜多导睡眠监测(polysomnography,PSG)的120例OSAHS患者为研究对象,根据REM睡眠期呼吸暂停低通气指数(apnea-hypopnea index during REM sleep,AHI-REM)的严重程度,将患者分为3组:轻度组(5次/h≤AHI-REM<15次/h,n=32)、中度组(15次/h≤AHI-REM<30次/h,n=58)和重度组(AHI-REM≥30次/h,n=30)。轻度组:男21例,女11例;年龄44~65岁,平均(54.20±8.30)岁;有吸烟史13例。中度组:男43例,女15例;年龄44~64岁,平均(56.80±7.10)岁;有吸烟史30例。重度组:男25例,女5例,年龄44~65岁,平均(56.50±7.70)岁,有吸烟史19例。3组患者在性别、年龄及吸烟史分布方面,差异均无统计学意义(P均>0.05),具有可比性。本研究经浙江省人民医院毕节医院伦理委员会批准执行(伦审简2025-2-4号)。
1.2纳入与排除标准
1.2.1纳入标准①年龄18~70岁,确诊为OSAHS(AHI≥5次/h);②未接受过OSAHS治疗;③爱泼沃斯嗜睡量表(Epworth Sleepiness Scale,ESS)评分[5]≥10分;④知情同意,自愿签署知情同意书。
1.2.2排除标准①合并其他睡眠疾病或严重心肺疾病者;②使用镇静/精神类药物者;③妊娠期或哺乳期女性;④REM期睡眠占比<15%或PSG数据不完整者;⑤近3个月参与其他研究者。
1.3数据收集方法
所有患者均采用PSG记录整夜睡眠参数。在标准睡眠实验室环境下接受监测,监测前24 h禁止摄入含咖啡因或酒精的饮品,保持日常作息规律。监测过程中同步记录脑电图、眼电图、下颌肌电图、心电图、口鼻气流、胸腹呼吸运动、血氧饱和度及体位等多项生理参数,由专业技师全程监控数据采集质量。所有PSG数据均由两名经验丰富的睡眠技师采用双盲法进行人工判读,参照最新版判读标准[6],对睡眠分期、呼吸事件、肢体活动等参数进行标注,并通过专业睡眠分析软件计算各期睡眠参数。为确保数据可靠性,对存在争议的睡眠片段进行复核讨论直至达成一致意见。针对REM睡眠期的呼吸事件分析,重点计算AHI,其中呼吸暂停定义为气流消失持续10 s以上,低通气事件指气流幅度下降超过基线值50%并伴有血氧饱和度降低3%或微觉醒。关注REM期呼吸事件的持续时间、发生频率及其与血氧饱和度变化的关联性,同时记录REM期占总睡眠时间的比例。所有受试者在完成PSG监测后次日晨起即刻填写ESS量表,由研究人员现场核对问卷完整性并解答疑问。
1.4观察指标
①统计AHI-REM。即患者在REM睡眠期平均每小时发生呼吸暂停和低通气的次数。
②日间嗜睡程度。评估采用ESS量表[5],该量表包含8个日常生活场景的嗜睡倾向评分,由受试者根据近期实际情况自评,每个项目评分0~3分,总分24分,分数越高提示日间嗜睡程度越严重。
1.5统计方法
使用SPSS 26.0统计学软件分析数据。经Shapiro-Wilk检验计量资料(ESS评分)符合正态分布,以(x-±s)表示,多组比较行单因素方差分析;采用Pearson相关系数进行相关性分析,P<0.05为差异有统计学意义。
2结果
2.1 3组患者的ESS评分比较
不同程度REM期呼吸事件患者ESS评分比较,差异有统计学意义(P<0.05)。见表1。
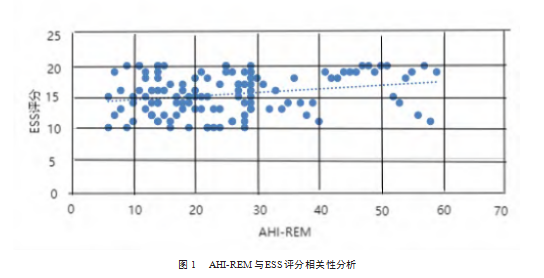
2.2 AHI-REM与ESS评分的相关性分析
Pearson相关性分析的结果表明,AHI-REM严重程度与ESS评分呈正相关(r=0.623,P<0.001)。见图1。
3讨论
OSAHS患者在REM睡眠期出现的呼吸事件与日间嗜睡症状之间的相关性,已成为睡眠医学领域的重要研究方向。REM睡眠期特殊的生理特征使得该阶段的呼吸紊乱具有独特的病理表现和临床影响[7]。在REM睡眠期,全身骨骼肌张力降低,咽部肌肉松弛更为明显,加之此时呼吸调控机制相对不稳定,导致该阶段更容易发生持续时间更长、氧降幅度更大的呼吸暂停事件。相关特征性的呼吸模式破坏会引发反复的微觉醒和睡眠片段化,进而干扰正常的睡眠结构,特别是影响REM睡眠的持续时间和质量[8-9]。
本研究结果表明,AHI-REM与ESS评分呈正相关(r=0.623,P<0.001),这一发现从实证角度证实了REM期特异性呼吸事件在OSAHS进程中的关键作用。REM睡眠期作为独特的神经生理状态,其呼吸调控机制脆弱性(主要表现为对高碳酸血症的化学驱动反应性钝化、肋间肌等辅助呼吸肌张力抑制)及上气道扩张肌功能减退,使其成为呼吸紊乱的易感窗口。当REM期呼吸事件频繁发生时,不仅通过微觉醒和睡眠结构片段化直接破坏睡眠的连续性,更重要的是,其引发的间歇性低氧/再氧合,会对前额叶皮层、下丘脑食欲素能系统等维持觉醒的关键脑区造成累积性损害,从而实质性影响日间警觉功能的维持。在疾病早期(5次/h≤AHI-REM<15次/h),患者表现出的轻度嗜睡提示机体仍处于代偿阶段,可能通过增加慢波睡眠比例、激活认知代偿机制等途径部分弥补REM期紊乱的功能影响[10-11]。进展至中度阶段(15次/h≤AHI-REM<30次/h)时,呼吸事件频率的增加导致睡眠片段化更显著,同时伴随的慢性间歇性低氧会激活全身炎症反应和氧化应激,对神经认知功能产生实质性损害。而在重度患者中(AHI-REM≥30次/h),睡眠结构的严重破坏和低氧负荷的进一步加重,导致了更显著的日间功能损害,长期存在的睡眠结构紊乱和慢性低氧血症可能已引起维持觉醒的神经核团发生结构性改变,特别是下丘脑食欲素能神经元丢失和前额叶皮层代谢减低,从而表现为最严重的日间嗜睡症状。这种明确的“剂量-效应”关系不仅强化了REM期呼吸紊乱在OSAHS病理生理中的核心地位,也为临床上常见的“整夜AHI与症状严重度不匹配”现象提供了合理解释——整夜AHI仅为轻度却主诉显著日间嗜睡的患者,很可能属于REM优势型OSAHS表型[12-13]。本研究建议将REM期特异性呼吸参数纳入OSAHS常规评估体系,特别是对日间嗜睡突出而整夜PSG结果与症状不符的患者,应常规计算并报告AHI-REM指标。治疗上需开发能智能识别睡眠分期并动态调节压力的持续正道正压通气算法,加强REM期通气支持[14]。
尽管本研究揭示了REM期呼吸事件与日间嗜睡程度的相关性,但仍存在一些局限性。①样本量相对较小,可能影响结果的广泛适用性。②研究设计为横断面研究,仅能反映关联性而非因果关系。③未充分考虑个体差异如年龄、性别和合并症对结果的潜在影响。④REM期呼吸事件的评估主要依赖于PSG,可能存在测量误差。为提高研究的准确性,未来研究应扩大样本规模,采用纵向研究设计,并综合考虑个体生理和病理特征,以验证和深化当前发现。
综上所述,OSAHS患者在REM期的呼吸事件与日间嗜睡程度呈正相关,提示REM期呼吸紊乱是影响嗜睡的关键因素。
[参考文献]
[1]顾玉华,胡倩,王乐红,等.阻塞性睡眠呼吸暂停低通气综合征合并脑梗死的中医证候分型与睡眠监测指标的相关性研究[J].四川中医,2024,42(10):98-101.
[2]林瑞娟,潘运昌,郑爱敏.阻塞性睡眠呼吸暂停低通气综合征患者病情严重程度的影响因素研究[J].世界睡眠医学杂志,2024,11(12):2849-2852.
[3]吴锋,张晓莹,胡兵.重度阻塞性睡眠呼吸暂停低通气综合征患者的睡眠结构障碍的相关性分析[J].世界睡眠医学杂志,2023,10(11):2514-2516.
[4]鞠佳君.快速眼动睡眠相关性阻塞性睡眠呼吸暂停低通气患者的多导睡眠图及临床特点分析[D].天津:天津医科大学,2020.
[5]彭莉莉,李进让,孙建军,等.Epworth嗜睡量表简体中文版信度和效度评价[J].中华耳鼻咽喉头颈外科杂志,2011,46(1):44-49.
[6]美国睡眠医学会.睡眠及其相关事件判读手册:规则、术语和技术规范(3.0版)[M].崔丽,段莹译.北京:人民卫生出版社,2024.
[7]冯彩琴,郑吉锋.自动调节持续气道正压通气对阻塞性睡眠呼吸暂停低通气综合征睡眠,认知及心境状态的改善作用[J].浙江实用医学,2023,28(3):181-185.
[8]盛志强,宋松松,王涛,等.高血压合并阻塞性睡眠呼吸暂停低通气综合征病人动脉硬化情况以及关联性分析[J].安徽医药,2025,29(1):63-68.
[9]张美玲,程武,陈丽娟,等.阻塞性睡眠呼吸暂停低通气综合征对机体免疫功能,睡眠结构,炎症反应的影响及其相关性分析[J].世界睡眠医学杂志,2023,10(5):956-959.
[10]朱双芬.分析便携式睡眠监测仪与多导睡眠监测仪同步监测疑似阻塞性睡眠呼吸暂停低通气综合征患者的效果[J].健康必读,2023,4(1):29-30.
[11]陈伟健.中老年OSAHS患者认知功能及执行功能损害临床研究[D].石家庄:河北医科大学,2023.
[12]曹玥,郭明丽.阻塞性睡眠呼吸暂停低通气综合征导致的氧化应激对内耳功能影响的研究进展[J].重庆医学,2024,53(S1):209-211.
[13]章娜娜,杨学森,卢标清.阻塞性睡眠呼吸暂停低通气综合征患者血WBC、FIB、NLR、PLR变化及其与病情的关系[J].临床和实验医学杂志,2024,23(23):2546-2550.
[14]苏艳娜,黄诚文,刘美新,等.阻塞性睡眠呼吸暂停低通气综合征患者睡眠结构,效率与认知功能的相关性研究[J].临床肺科杂志,2024,29(10):1479-1484.










