缩宫素不同给药方式对剖宫产产妇的影响论文
2024-06-14 11:21:36 来源: 作者:xieshijia
摘要:目的:观察缩宫素不同给药方式对剖宫产产妇的影响。方法:选取2021年2月—2023年2月厦门大学附属第一医院杏林分院收治的216例剖宫产产妇为研究对象。随机将其分为A组、B组和C组,各72例。三组均进行剖宫产,A组子宫肌内注射缩宫素,B组静脉滴注缩宫素,C组静脉滴注+莫非氏滴管注射缩宫素。比较三组产后出血情况,用药前及用药后10 min血流动力学指标,术前及术后24 h炎症因子及不良反应。结果:C组产后出血发生率和产后出血量均低于A组和B组,差异有统计学意义(P<0.05)。用药后10 min,C组收缩压
【摘要】目的:观察缩宫素不同给药方式对剖宫产产妇的影响。方法:选取2021年2月—2023年2月厦门大学附属第一医院杏林分院收治的216例剖宫产产妇为研究对象。随机将其分为A组、B组和C组,各72例。三组均进行剖宫产,A组子宫肌内注射缩宫素,B组静脉滴注缩宫素,C组静脉滴注+莫非氏滴管注射缩宫素。比较三组产后出血情况,用药前及用药后10 min血流动力学指标,术前及术后24 h炎症因子及不良反应。结果:C组产后出血发生率和产后出血量均低于A组和B组,差异有统计学意义(P<0.05)。用药后10 min,C组收缩压、舒张压、心率、心排出量(cardiac output,CO)、心脏指数(cardiac index,CI)、平均动脉压(mean arterial pressure,MAP)均高于A组及B组,差异有统计学意义(P<0.05)。术后24 h,C组肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、白细胞介素-6(interleukin-6,IL-6)水平均低于A组及B组,白细胞介素-4(interleukin-4,IL-4)、白细胞介素-10(interleukin-10,IL-10)均高于A组及B组,差异有统计学意义(P<0.05)。三组不良反应发生率比较,差异无统计学意义(P>0.05)。结论:静脉滴注+莫非氏滴管注射缩宫素式可降低剖宫产患者产后出血量与产后出血率,改善产妇血流动力学。
【关键词】缩宫素;给药方式;产后出血;血流动力学
Effects of Different Administration Method of Oxytocin on Parturients in Cesarean Section/SHENG Yaqian,WEI Qiao,XIE Yudi.//Chinese and Foreign Medical Research,2024,22(6):130-134
[Abstract]Objective:To observe the effects of different administration method of Oxytocin on parturients undergoing cesarean section.Method:A total of 216 parturients undergoing cesarean section in Xinglin Branch of the First Affiliated Hospital of Xiamen University from February 2021 to February 2023 were selected as the study objects.They were randomly divided into group A,group B and group C,with 72 cases in each group.Cesarean section was performed in all three groups,group A was given uterus intramuscular injection of Oxytocin,group B was given intravenous infusion of Oxytocin,and group C was given intravenous infusion+Murphy's dropper uterus of Oxytocin.Postpartum hemorrhage condition,hemodynamic indexes before and 10 min after medication,inflammatory factors before and 24 h after surgery,and adverse reactions were compared among the three groups.Result:The incidence of postpartum hemorrhage and amount of postpartum hemorrhage in group C were lower than those in group A and group B,and the differences were statistically significant(P<0.05).At 10 min after medication,systolic blood pressure,diastolic blood pressure,heart rate,cardiac output(CO)and cardiac index(CI),and mean arterial pressure(MAP)of the C group were higher than those of group A and group B,and the differences were statistically significant(P<0.05).At 24 h after surgery,the levels of tumor necrosis factor-α(TNF-α)and interleukin-6(IL-6)in group C were lower than those in group A and group B,and the levels of interleukin-4(interleukin-4)and interleukin-10(IL-10)were higher than those in group A and group B,and the differences were statistically significant(P<0.05).There was no significant difference in the incidence of adverse reactions among the three groups(P>0.05).Conclusion:Intravenous infusion+Murphy's dropper uterus of Oxytocin can reduce the amount of postpartum bleeding and the rate of postpartum bleeding in parturients with cesarean section,improve the hemodynamics.
[Keywords]Oxytocin Administration method Postpartum hemorrhage Hemodynamics
First-author's address:Xinglin Branch of the First Affiliated Hospital of Xiamen University,Xiamen 361000,China
目前产后出血是产妇最严重的并发症,其发生率为4%~6%,同时也是国内外孕产妇致死的首要原因,致死率约(1.2~3.2)/万[1-2]。因此有效控制和预防产后出血是降低产科孕产妇死亡率的关键。
子宫收缩乏力是孕产妇产后出血诸多因素中最常见的原因,而目前临床防治子宫收缩乏力产后出血的药物仍以缩宫素为主[3]。缩宫素在预防孕产妇产后出血中取得了显著的临床应用效果,在应用剂量上争议不大,但在应用方式上尚存在着较大争议,临床主要集中在子宫肌内注射、静脉滴注及联合应用方式上[4]。鉴于此,本研究通过观察三种缩宫素应用方式(子宫肌内注射、静脉滴注、静脉滴注+莫非氏滴管注射)对剖宫产产妇的影响,分析不同缩宫素应用方式的临床应用效果,报道如下。
1资料与方法
1.1一般资料
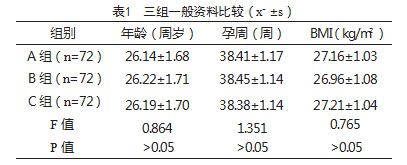
选取2021年2月—2023年2月厦门大学附属第一医院杏林分院收治的216例剖宫产产妇为研究对象。纳入标准:无前置胎盘及胎盘早剥现象,血红蛋白高于100 g/L,血小板计数高于100×109/L,凝血功能正常;均无临产征兆而直接选择剖宫产;年龄22~40周岁;均为单胎初产妇。排除标准:高血压、糖尿病、肝病、肾病、血液系统疾病等内科疾病。随机将其分为A组、B组和C组,各72例。三组一般资料比较,差异无统计学意义(P>0.05),有可比性,见表1。本研究经医院医学伦理委员会批准,产妇均知情同意。
1.2方法
三组均进行剖宫产。所有产妇均行腰麻下子宫下段横切口剖宫产术,且均为同组医师完成手术。手术全程采用心电监护仪(附带Flo Trac血流动力学监测系统)监测术中血流动力学情况。缩宫素给药方式:A组子宫肌内注射缩宫素。胎儿娩出后于子宫肌内注射注射用缩宫素(深圳翰宇药业股份有限公司,国药准字H20059993,规格:5单位)20单位。B组静脉滴注缩宫素。胎儿娩出后行缩宫素静脉速滴,20单位加入500 mL液体中静脉滴注,速度60滴/min。C组静脉滴注+莫非氏滴管注射缩宫素。胎儿娩出后缩宫素10单位由莫非氏滴管中注入,同时10单位加入500 mL液体中静脉滴注,速度60滴/min。
1.3观察指标及评价标准
(1)产后出血情况:比较三组产后出血发生率及产后24 h出血量。产后出血量采用称重法测量,即会阴垫使用前后重量差/1.05。(2)血流动力学指标:比较三组用药前及用药后10 min血流动力学指标,包括收缩压、舒张压及心率,采用心电监护仪检测,包括心排出量(cardiac output,CO)、心脏指数(cardiac index,CI)、平均动脉压(mean arterial pressure,MAP),采用Flo Trac血流动力学监测系统检测。(3)炎症因子:比较三组术前及术后24 h患者炎症因子。采集产妇外周静脉血,测定致炎因子[肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、白细胞介素-6(interleukin-6,IL-6)]和抗炎因子[白细胞介素-4(interleukin-4,IL-4)、白细胞介素-10(interleukin-10,IL-10)]水平,采用酶联免疫吸附夹心法测定。(4)不良反应:比较三组术后24 h不良反应,包括过敏反应、头痛、恶心呕吐、上腹部不适等。
1.4统计学处理
本研究数据采用SPSS 20.0统计学软件进行分析和处理,计量资料以(x-±s)表示,采用t检验,多组比较采用F检验,组间比较采用LSD-t检验,计数资料以率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2结果
2.1三组产后出血情况比较
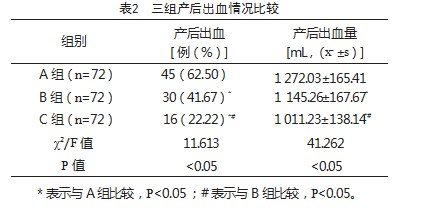
C组产后出血发生率及产后出血量低于A组及B组,B组低于A组,差异有统计学意义(P<0.05),见表2。
2.2三组用药前及用药后10 min血流动力学指标比较
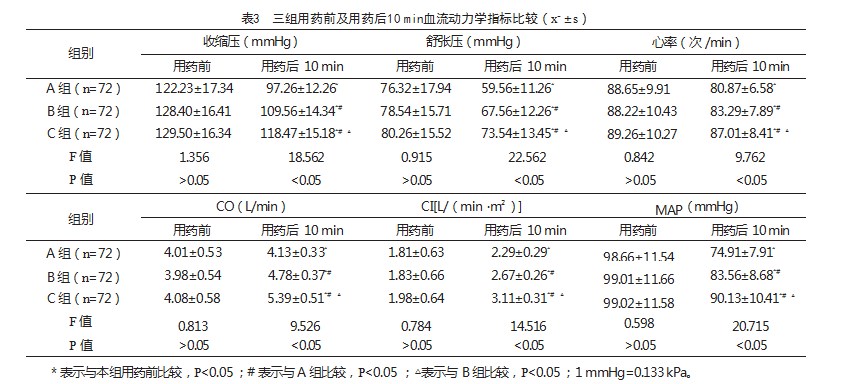
用药前,三组收缩压、舒张压、心率、CO、CI、MAP比较,差异无统计学意义(P>0.05);用药后10 min,三组收缩压、舒张压、心率、MAP均降低,CO、CI明显升高,C组收缩压、舒张压、心率、CO、CI、MAP均高于A组及B组,B组高于A组,差异有统计学意义(P<0.05),见表3。
2.3三组术前及术后24 h炎症因子比较
术前,三组IL-6、TNF-α、IL-4、IL-10水平比较,差异无统计学意义(P>0.05);术后24 h,C组IL-6、TNF-α水平均低于A组及B组,IL-4、IL-10均高于A组及B组,B组IL-6、TNF-α低于A组,IL-4、IL-10高于A组,差异有统计学意义(P<0.05),见表4。
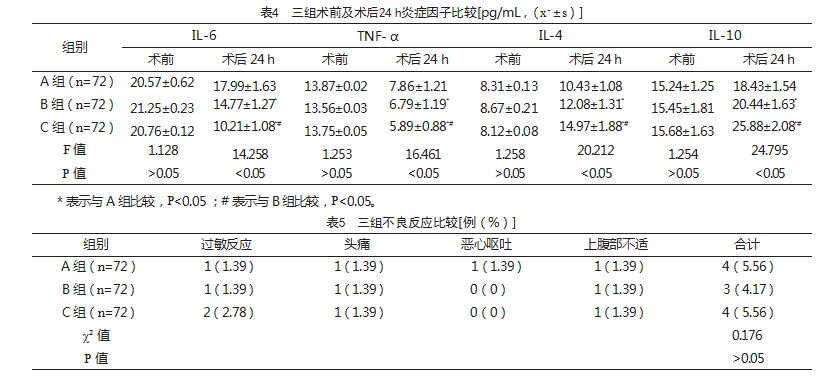
2.4三组不良反应比较
三组不良反应发生率比较,差异无统计学意义(P>0.05),见表5。
3讨论
在剖宫产手术中,由于子宫收缩乏力而导致的产后出血较为常见,且产后出血发生率高于阴道分娩[5]。因此,在剖宫产手术中,如何防止因子宫收缩乏力导致的产后出血显得意义重大。缩宫素是临床促进子宫收缩力提升的首选药物,可使子宫体平滑肌收缩[6]。缩宫素的用药途径主要分为肌肉注射、子宫肌内注射、静脉滴注及静脉推注,其中子宫肌内注射和静脉滴注是临床最常见的应用方式,另外也有各种给药途径的联合应用方式。缩宫素用药途径(如子宫肌内注射、静脉滴注、静脉滴注+莫非氏滴管注射等方式)在临床中均有报道,且均具有一定的临床应用安全性。但各种应用方式在产后出血控制中的应用效果争议较大。本研究三组不良反应发生率为5%左右。有研究显示,子宫肌内注射缩宫素可减轻产妇术后不适感,且产后出血量较少,具有方便经济和缩短胎盘剥离时间的优势[7]。但同时也有研究显示,在剖宫产术中,行静脉滴注缩宫素与行子宫肌内注射缩宫素相比,二者的临床疗效相似,在产后出血方面也无明显差异,但静脉滴注缩宫素对剖宫产产妇血流动力学的影响较小[8]。
本研究观察三种给药方式对剖宫产产妇产后出血及其相关指标的影响。结果显示,C组产后出血发生率及产后出血量均低于A组及B组,提示静脉滴注+莫非氏滴管注射缩宫素的产后出血控制效果优于子宫肌内注射和静脉滴注,这与学者韩玉红[9]的研究结果吻合。笔者分析其原因可能在于,子宫肌内局部注射时,缩宫素经过子宫肌肉毛细血管吸收后才能进入血液循环,进而才能作用于整个子宫,使子宫收缩力提升,另外该药起效时间为3~5 mim,药效作用相对较慢,不利于使子宫迅速缩小,从而术后出血量增多[10]。另外子宫肌内注入缩宫素后药效维持时间较短,容易导致部分药液不能及时进入子宫肌层从而影响药效[11]。而静脉滴注+莫非氏滴管注射静脉给药时的药物直接进入血液循环系统,可通过血液循环快速到达子宫,因此起效较快,可使子宫迅速复旧,从而降低产后出血量[12]。研究显示,产后出血与患者血流动力学密切相关,剖宫产后可出现收缩压及舒张压下降,心率降低,且产后出血量随着这些心血管反应剧烈程度增加而增加,从而影响产后康复效果,同时提升产后出血风险[13-14]。当前,较少文献对比分析不同给药途径对产后出血相关指标(血流动力学等)的影响,且争议较大。Matsuzaki等[15]的研究认为,与静脉滴注方式比较,子宫肌内注射缩宫素对剖宫产患者产后出血相关指标,血流动力学和心血管反应的影响较大。而Ekelund等[16]的研究显示,静脉滴注方式和子宫肌内注射方式对剖宫产患者产后出血相关指标,血流动力学及心血管反应的影响并未有差异性。本研究结果显示,用药后10 min,三组收缩压、舒张压、心率、MAP均降低,C组收缩压、舒张压、心率、MAP均高于A组及B组,说明静脉滴注+莫非氏滴管注射滴注方式对产妇的心血管反应、血流动力学影响最小、静脉速滴次之,而子宫肌内注射最差,三组产妇均出现过敏反应,头痛,恶心呕吐等不良反应,均耐受,未予特殊处理,这一结果提示静脉速滴+莫非氏滴注缩宫素应用方式不会增加不良反应,且对患者血流动力学及不良反应的影响最低获益更大。笔者分析因缩宫素半衰期较短(1~6 min),因此静脉滴注后药效在20 min内会逐渐减退,另外缩宫素也可有效降低患者炎症反应,从而减少患者应激产生的不良反应[17]。本研究中C组IL-6、TNF-α水平均低于A组及B组,IL-4、IL-10均高于A组及B组,说明静脉滴注+莫非氏滴管注射应用方式产妇的血清炎症因子最佳,静脉速滴次之,而子宫肌内注射最差,也佐证了这个原因。
综上所述,子宫肌内注射方式对剖宫产患者影响最大,静脉速滴方式次之,而静脉速滴+莫非氏滴注缩宫素应用方式对剖宫产患者影响最小,且不增加不良反应。本研究不足之处为单中心、小样本研究,仍需要多中心、大样本的研究进行深入探讨。
参考文献
[1]张慧鹏,董彤,张丽,等.低分子肝素钠联合孕激素治疗妊娠早期先兆流产的临床效果分析[J].中国妇幼健康研究,2022,33(12):120-126.
[2]王腾,王佳宁,刘晓巍.紧急剖宫产新生儿不良结局的高危因素分析[J].医学综述,2022,28(4):817-822.
[3]蒋小辉.麦角新碱与卡前列素氨丁三醇及缩宫素治疗阴道分娩宫缩乏力性产后出血的临床效果比较[J].临床合理用药杂志,2021,14(29):128-130.
[4]张丽武,黄春燕,李凯,等.卡前列素氨丁三醇注射液联合缩宫素对剖宫产出血患者FIB与D-二聚体的影响[J].现代生物医学进展,2019,19(2):358-361.
[5]林小磊,张源凤,张媛.剖宫产后疤痕子宫再次妊娠阴道试产的效果及分娩结局分析[J].海南医学,2023,34(2):257-260.
[6]曹小宛,陈黎,宋珍珍,等.白细胞介素33在妊娠相关疾病中的作用[J].国际生殖健康/计划生育杂志,2021,40(5):427-430.
[7]邰莹,刘海霞,陈必良.不同药物联合缩宫素对预防剖宫产高危产妇产后出血的效果及对凝血功能的影响[J].解放军医药杂志,2018,30(7):84-87.
[8]杨敏.卡贝缩宫素应用于疤痕子宫剖宫产术中的疗效[J/OL].中西医结合心血管病电子杂志,2018,6(20):194.
[9]韩玉红.剖宫产手术中缩宫素不同给药方式的临床应用效果[J].健康研究,2018,38(3):352-353.
[10]王娜.小剂量垂体后叶素联合缩宫素在腹腔镜下子宫肌瘤切除中的应用效果观察[J].中国医药指南,2020,18(1):57.
[11]曾丽敏.垂体后叶素和缩宫素在腹腔镜下子宫肌瘤切除术中的应用[J].中外医学研究,2022,20(36):27-30.
[12]KADIR R A,KINGAM C I.Is primary postpartum haemorrhage a good predictor of inherited bleeding disorders[J].Haemophilia,2017,13(2):994-1008.
[13]康瑛,徐琳.卡前列素氨丁三醇不同使用时机在宫缩乏力性产后出血预防中应用及对血流动力学的影响[J].贵州医药,2023,47(5):713-714.
[14]OGOYAMA M U,TAKAHASHI H R,USUI B A,et al.Hemostatic effect of intrauterine balloon for postpartum hemorrhage with special reference to concomitant use of"holding the cervix"procedure(Matsubara)[J].European Journal,2017,21(18):315-322.
[15]MATSUZAKI S Y,ENDO M S,YUTAKA D H,et al.A case of acute Sheehan's syndrome and literature review:a rare but life-threatening complication of postpartum hemorrhage[J].BMC Pregnancy and Childbirth,2017,17(1):669-719.
[16]EKELUND K M,HANKE G B,STENSBALLE J W,et al.Hemostatic resuscitation in postpartum hemorrhage-a supplement to surgery[J].Acta Obstet GynecolScand,2015,94(7):958-972.
[17]THOMAS G,TULLIUS J S,JASON R R,et al.Three-dimensional power Doppler assessment of pelvic structures after unilateral uterine artery embolization for postpartum hemorrhage[J].Case Reports in Perinatal Medicine,2016,19(6):659-684.










