不同内固定方式治疗股骨粗隆间骨折的随机对照研究论文
2023-10-03 22:51:14 来源: 作者:yeyuankang
摘要:目的探讨不同内固定方式治疗股骨粗隆间骨折的治疗效果及对患者骨密度、应激反应的影响。方法将新疆阿克苏地区第一人民医院2020年6月至2021年6月收治的70例股骨粗隆间骨折患者,以随机数字表法分为对照组[35例,接受动力髋螺钉(DHS)内固定术治疗]、观察组[35例,接受股骨近端抗旋髓内钉(PFNA)内固定术治疗]。两组均观察至出院,并术后随访6个月。比较两组患者各项临床指标,术后3、6个月Harris髋关节功能评分,术前、术后3 d应激反应指标[血清去甲肾上腺素(NE)、超氧化物歧化酶(SOD)、血管紧张
【摘要】目的探讨不同内固定方式治疗股骨粗隆间骨折的治疗效果及对患者骨密度、应激反应的影响。方法将新疆阿克苏地区第一人民医院2020年6月至2021年6月收治的70例股骨粗隆间骨折患者,以随机数字表法分为对照组[35例,接受动力髋螺钉(DHS)内固定术治疗]、观察组[35例,接受股骨近端抗旋髓内钉(PFNA)内固定术治疗]。两组均观察至出院,并术后随访6个月。比较两组患者各项临床指标,术后3、6个月Harris髋关节功能评分,术前、术后3 d应激反应指标[血清去甲肾上腺素(NE)、超氧化物歧化酶(SOD)、血管紧张素Ⅱ(AngⅡ)]水平,以及术前、术后6个月骨密度(股骨颈、Ward三角、股骨大粗隆)、生活质量评分。结果与对照组比较,观察组患者术中出血量更少,切口长度、手术时间及骨折愈合时间均更短;与术后3个月比,术后6个月两组患者Harris髋关节功能评分均升高,且观察组患者术后3、6个月Harris髋关节功能评分均高于对照组;与术前比较,术后6个月两组患者生活质量各项评分、各部位骨密度水平均升高,且观察组高于对照组;与术前比较,术后3 d两组患者血清NE、SOD、AngⅡ均升高,但观察组低于对照组(均P<0.05)。结论与DHS内固定术相比较,PFNA内固定术手术时间更短,出血量更少,应激反应较轻,可加快患者骨折愈合速度,有利于股骨粗隆间骨折患者髋关节功能的快速恢复,提高骨密度水平,并有助于提高患者的生活质量。
【关键词】股骨粗隆间骨折;股骨近端抗旋髓内钉;动力髋螺钉;骨密度;应激反应
股骨粗隆间骨折主要由骨质疏松后外力损伤所导致,治疗难度较高,会对患者日常生活带来严重的影响。动力髋螺钉(DHS)内固定术是临床常用的治疗股骨粗隆骨折的手术方式,其利用股骨颈螺钉产生的嵌压使骨折端恢复正常状态,但由于其结构为钉板并手术固定于股骨张力侧,物理结构具有一定的不稳定性,容易造成二次骨折,因此可能导致手术失败,而且DHS内固定术髓外固定手术切口较大,易造成术中出血量较大,不利于患者预后[1]。股骨近端抗旋髓内钉(PFNA)内固定术是在股骨近端带锁髓内钉的方法上改良而来的手术方法,PFNA内固定术具有更佳的抓持力,更靠近负重力线,对患者股骨外侧肌群的损伤较小,且对机体局部血液循环的影响较小[2]。基于此,本研究旨在探讨不同内固定方式治疗股骨粗隆骨折的治疗效果及对患者骨密度、应激反应的影响,现报道如下。
1资料与方法
1.1一般资料将新疆阿克苏地区第一人民医院2020年
6月至2021年6月收治的70例股骨粗隆间骨折患者,以随机数字表法分为两组,各35例。对照组中男、女患者分别为17、18例;年龄54~82岁,平均(65.23±3.39)岁。观察组中男、女患者分别为18、17例;年龄54~83岁,平均(65.33±3.40)岁。两组患者一般资料(年龄、
性别)比较,差异无统计学意义(P>0.05),有可比性。纳入标准:符合《骨科疾病诊断标准》[3]中股骨粗隆间骨折的相关标准者;骨折前可正常行走和运动者;具备手术适应证者等。排除标准:受伤前合并偏瘫或其他疾病者;陈旧性或复发性骨折者;患有恶性肿瘤者等。本研究经新疆阿克苏地区第一人民医院医学伦理委员会审批,患者及其家属均详细了解本研究内容后签署知情同意书。
1.2手术方法对照组患者使用DHS内固定术进行治疗,患者行腰硬联合麻醉之后,仰卧于骨科牵引床,股骨颈保持水平位,将骨折复位。经髋关节外侧入路,以大粗隆骨突处为起点,沿髋部外侧向远端逐层切开,切口长6~10 cm,于股骨外侧转子下2 cm处放置定位器,将定位针钻入,沿导针将相应长度直径的鹅头钉主钉旋入,并拔除导针,安装套筒钢板,加压器加压钢板,使用螺丝钉将钢板固定。C臂机透视无误后,对切口进行冲洗并逐层关闭。观察组患者使用PFNA内固定术进行治疗,患者行腰硬联合麻醉之后,取仰卧位,使患肢与上身保持15°内收并固定。牵引复位后,于大转子顶端以上3 cm左右处,沿股骨纵轴作4~6 cm切口,透视下将导针于大粗隆顶点处插入至股骨髓腔,空心钻头扩近端髓腔,沿导针插入PFNA主钉,调整主钉方向和深度,并将导针拔出。在定位器引导下,向股骨头颈内打入导针,使导针在正位透视下位于股骨头颈中线偏下位置,侧位位于股骨颈正中,调整导针深度。测量深度后,在股骨外侧皮质扩孔,沿导针向股骨头内锤击打入螺旋刀片,锁定螺旋刀片,再拧入远端锁定螺钉。C臂机透视无误后,对切口进行冲洗并逐层关闭。两组均观察至出院,术后随访6个月。
1.3观察指标①临床指标。观察并记录两组患者术中出血量、切口长度、手术时间及骨折愈合时间。②Harris髋关节功能评分[4]。使用Harris髋关节功能评分表对术后3、6个月患者髋关节功能进行评价,满分为100分,分数越高表示髋关节功能情况越好。③骨密度水平。使用双能X射线骨密度仪(GE Medical Systems Ultrasound&Primary Care Diagnostics LLC.,国械注进20192060175,型号:Aria)检测患者术前、术后6个月的骨密度水平,包括股骨颈、Ward三角、股骨大粗隆。④应激指标。采集两组患者术前及术后3 d空腹静脉血,离心(转速3 000 r/min,时间10 min)取血清,使用全自动干式生化分析仪[爱科来医疗科技(平湖)有限公司,浙械注准20172220465,型号:SP-4430]检测患者血清去甲肾上腺素(NE),超氧化物歧化酶(SOD),血管紧张素Ⅱ(AngⅡ)水平。⑤生活质量。使用生活质量综合评定问卷-74(GQOL-74)[5]评估患者术前、术后6个月的生活质量,共四项,满分为100分,分数越高生活质量越好。1.4统计学方法采用SPSS 22.0统计学软件处理数据,计数资料采用[例(%)]表示,行χ2检验;计量资料经K-S检验符合正态分布,采用(x±s)表示,行t检验。以P<0.05表示差异有统计学意义。
2结果
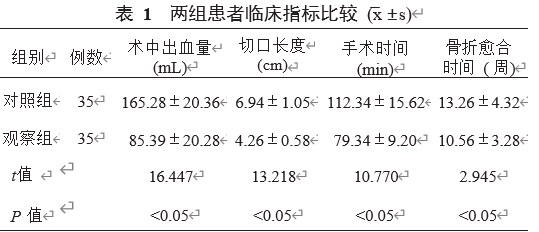
2.1两组患者临床指标比较与对照组相比较,观察组患者术中出血量更少,切口长度、手术时间及骨折愈合时间均更短,差异均有统计学意义(均P<0.05),见表1。
2.2两组患者Harris髋关节功能评分比较对照组患者术后3、6个月Harris髋关节功能评分分别为(40.39±5.94)、(76.31±4.61),观察组分别为(58.61±5.76)、(83.64±4.59),与术后3个月比,术后6个月两组患者Harris髋关节功能评分均升高,且术后3、6个月观察组均高于对照组,差异均有统计学意义(t=13.027、6.666,均P<0.05)。
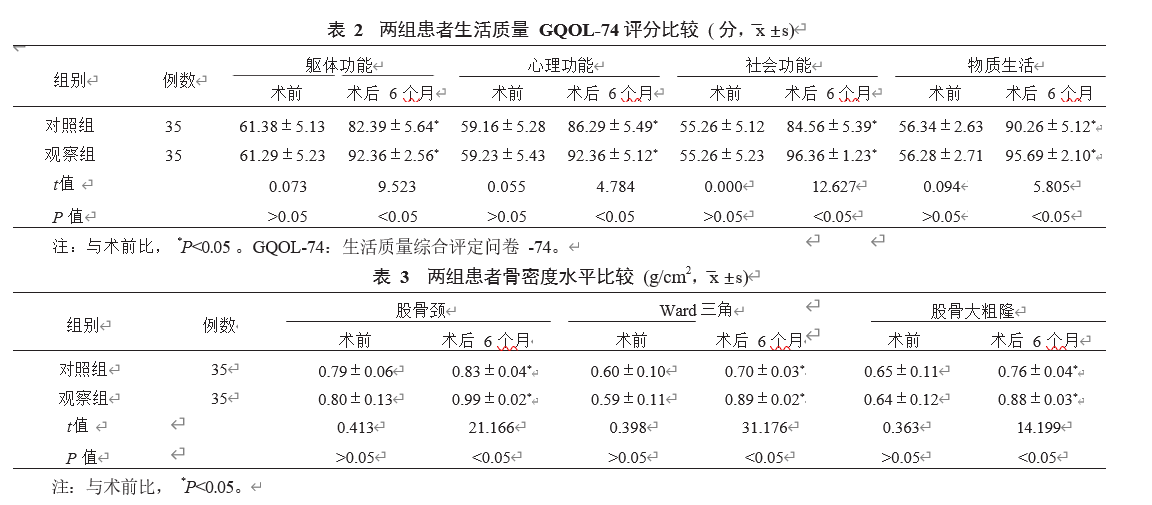
2.3两组患者生活质量评分比较与术前比较,术后6个月两组患者生活质量各项评分均升高,且观察组高于对照组,差异有统计学意义(P<0.05),见表2。
2.4两组患者骨密度水平比较与术前比较,术后6个月两组患者股骨颈、Ward三角、股骨大粗隆骨密度水平均升高,且观察组高于对照组,差异均有统计学意义(均P<0.05),见表3。
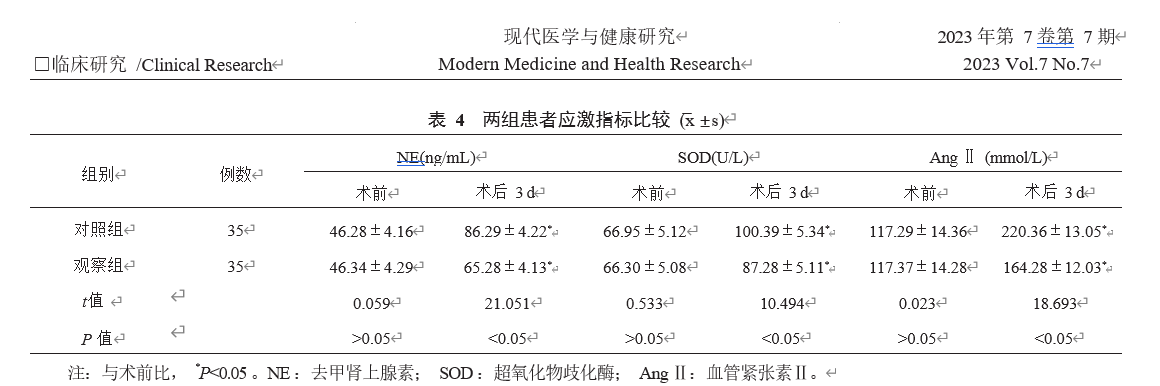
2.5两组患者应激指标比较与术前比较,术后3 d两组患者血清NE、SOD、AngⅡ均升高,但观察组低于对照组,差异均有统计学意义(均P<0.05),见表4。
3讨论
股骨粗隆间骨折是临床常见的下肢骨折类型,其发生主要是由于骨质疏松后,骨小梁微结构被破坏,轻微外力即可造成骨中断。临床常采用手术进行治疗,DHS内固定术为髓外固定系统,有较高的动力和静力性加压作用,能够提高骨折的稳定性,但其无法通过股骨距离传递压缩应力,易导致螺钉弯曲,抗旋转能力较弱[5]。
PFNA内固定术为髓内固定系统,其主钉位于髓腔内,相对靠近生理负重力线,因此对股骨头传递来的压力力臂较髓外固定系统更短,不会旋转和退钉,具有抗旋转和稳定支撑的双重作用,固定的强度更好;同时,该术式可增强骨折端抗压、抗拉能力,可避免股骨干骨折的发生;另外,PFNA内固定术手术时间短、切口较小,有助于患者术后快速愈合[6]。本研究中,相较于对照组,观察组患者术中出血量更少,切口长度、手术时间及骨折愈合时间均更短,术后3、6个月Harris髋关节功能及术后6个月生活质量评分更高,表明与DHS内固定术相比较,PFNA内固定术手术时间更短,出血量更少,能够加快患者骨折愈合速度,有利于股骨粗隆间骨折患者髋关节功能的快速恢复。
骨密度可以反映人体骨骼是否健康,当骨密度偏低时,骨骼对于身体外界的力量及自身重力的承受能力会相应下降,当骨密度减小到一定程度,骨骼会失去强度[7]。PFNA内固定术中可以将螺旋刀片直接击入并进行旋转锁定,将钉道的松质骨挤压到刀片周围,能够减少骨量的丢失,提高钉道周围的骨密度,增大螺旋刀片的锚合力,起到抗旋转与稳定支撑作用;同时,PFNA内固定术具有明显生物力学的优势,固定的强度更好,有助于减轻摩擦造成的骨质缺损[8]。本研究结果显示,观察组患者术后6个月各部位骨密度均高于对照组,表明与DHS内固定术相比较,PFNA内固定术可提高患者骨密度。手术创伤会引起机体的应激反应,刺激患者下丘脑-垂体-肾上腺轴,增加副交感神经的兴奋性,导致NE、SOD、AngⅡ等大量应激因子水平的上升[9]。本研究结果显示,与对照组相比较,观察组患者术后3d血清NE、SOD、AngⅡ水平均更低,表明与DHS内固定术相比较,PFNA内固定术引起的应激反应更轻。分析原因在于,相比于DHS内固定术,PFNA内固定术不仅手术切口小,同时减少了对组织肌肉的剥离,对机体所产生的损伤较小,更有助于患者术后的恢复,因此应激反应程度更轻[10]。
综上,与DHS内固定术相比较,PFNA内固定术手术时间更短,出血量更少,应激反应较轻,能够加快患者骨折愈合速度,有利于股骨粗隆间骨折患者髋关节功能的快速恢复,提高骨密度水平,并有助于改善患者的生活质量,值得临床应用推广。
参考文献
[1]郑勇,史法见,赵晓龙,等.PFNA与DHS+空心钉内固定治疗老年股骨粗隆间骨折的疗效观察[J].组织工程与重建外科杂志,2019,15(5):345-348.
[2]金永,王文俊,陶振东,等.PFNA与DHS治疗老年股骨粗隆间骨折疗效、不良反应与预后情况的观察[J].湖南师范大学学报(医学版),2018,15(6):110-112.
[3]李锋,冯建书,聂喜增,等.骨科疾病诊断标准[M].北京:科学技术文献出版社,2009:36-48.
[4]夏振兰,何冰,范梅霞,等.中文版牛津髋关节功能量表信效度评价[J].护理学报,2012,19(5):23-25.
[5]向登,林炎水.防旋髓内钉与动力髋螺钉治疗股骨转子间骨折疗效的对比研究[J].创伤外科杂志,2018,20(8):579-582.
[6]吴玉宝,范卫民.PFNA与DHS治疗高龄不稳定股骨粗隆间骨折的短期优良率及并发症情况比较[J].创伤外科杂志,2019,21(4):313-315.
[7]冯康,田园.不同内固定方法治疗老年股骨粗隆间骨折的疗效比较[J].实用老年医学,2019,33(12):1229-1232.
[8]黄昌辉,武明鑫.微创DHS内固定与PFNA内固定治疗老年股骨粗隆间骨折后行走能力和生活质量的比较研究[J].创伤外科杂志,2020,22(4):302-305.
[9]廖元军,傅文辉.微创DHS内固定与PFNA内固定治疗老年股骨粗隆间骨折的临床疗效比较[J].中国现代医生,2019,57(13):53-56.
[10]武强,孙虹斐,李建强.PFNA及DHS内固定术治疗老年不稳定型股骨粗隆间骨折的效果对比[J].川北医学院学报,2021,36(7):866-868.










